US Pharm. 2017;42(4):HS16-HS20.
ABSTRAKT: Nekrotizující infekce měkkých tkání (NSTI) jsou typem závažné bakteriální infekce, která vyžaduje rychlé rozpoznání a zásah lékařů a chirurgů v kombinaci s včasnou antibiotickou léčbou. Tyto infekce mohou mít polymikrobiální příčinu, ale ve většině případů se jedná o meticilin-rezistentní Staphylococcus aureus. Při léčbě NSTI hraje zásadní roli čas, aby se předešlo komplikacím, jako je například amputace, a v poslední době byly do seznamu možností léčby zařazeny nové léky. Mezi tato nová antibiotika patří tedizolid (Sivextro), oritavancin (Orbactiv) a dalbavancin (Dalvance). Je pozoruhodné, že dlouhý poločas dalbavancinu i oritavancinu umožňuje buď režim s jednou dávkou, nebo dávkování jednou týdně.
Nekrotizující infekce měkkých tkání (NSTI) je širší pojem než nekrotizující fasciitida, protože u NSTI může infekce přesahovat fascii. Mezi hovorové termíny patří „masožravé bakterie“ a „masožravá infekce“. Tento typ infekce poprvé zaznamenal v 5. století př. n. l. Hippokrates, který ji popsal následovně: „Mnozí byli napadeni erysipelem po celém těle, když vzrušující příčinou byla banální nehoda… maso, šlachy a kosti odpadávaly ve velkém množství… bylo mnoho úmrtí.“1 Od té doby se pro charakteristiku NSTI používají další popisné termíny, jako například „fagedaenický vřed, fagena gangrenózní, gangrenózní vřed, maligní vřed, hnisavý vřed nebo nemocniční gangréna. „2 Termín gangréna se stále používá, jako například Fournierova gangréna, což je nekróza perinea a šourku.3
Epidemiologie
Riziko NSTI zůstává celkově nízké, ve Spojených státech se vyskytuje přibližně 1 000 případů ročně. Tento počet však může stoupat, možná kvůli většímu povědomí a rozpoznání stavu onemocnění, rostoucí rezistenci vůči antibiotikům nebo zvýšené schopnosti virulence bakterií.4
Etiologie
NSTI se klasifikují podle anatomické lokalizace (např. Fournierova gangréna), ale nejčastěji se vyskytují na končetinách, perineu a genitálu. Mezi běžné bakteriální původce patří zlatý stafylokok rezistentní vůči meticilinu (MRSA), gramnegativní organismy a anaeroby a streptokoky skupiny A (GAS).4
Klinický obraz a diagnostika
Počáteční projev pacientů s NSTI může napodobovat příznaky spojené s celulitidou, včetně erytému, otoku, horečky, indurace a otoku mimo oblast kožních změn.4 Pacienti mohou popisovat bolestivost nebo bolest podobnou bolesti nataženého svalu.5 Mezi příznaky, které by měly u lékaře zvýšit podezření na NSTI, patří bolest, která je neúměrná nálezu při vyšetření (na počátku průběhu onemocnění), přítomnost bul, ekchymóza kůže předcházející nekróze kůže, plyn v tkáních a kožní anestezie. Ve srovnání s pacienty s diagnózou celulitidy navíc chronologie infekce u pacientů s NSTI ukazuje na mnohem rychlejší průběh onemocnění.4 U pacientů s podezřením na celulitidu by proto měla být vyloučena diagnóza nekrotizující fasciitidy.6 Aby došlo k infekci, musí se bakterie dostat do krevního oběhu, obvykle přes incizivní poranění (porušení epitelového nebo slizničního povrchu), jako je drobné říznutí nebo škrábnutí, kousnutí hmyzem, kožní vřed nebo pooperační rána; občas však taková poranění nelze identifikovat. Mezi rizikové faktory NSTI patří imunosuprimovaný stav (AIDS, léčba steroidy), obezita, zneužívání alkoholu, rakovina, diabetes mellitus, periferní cévní onemocnění, onemocnění ledvin, podvýživa a další chronická onemocnění. Jako rizikový faktor bylo rovněž identifikováno aktivní parenterální užívání drog (intravenózní nebo subkutánní injekční aplikace nelegálních látek), zejména v městském prostředí.7
Přehled pokynů
Praktické pokyny pro diagnostiku a léčbu infekcí kůže a měkkých tkání od Americké společnosti pro infekční nemoci (IDSA) z roku 2014 obsahují informace o léčbě všech typů infekcí kůže a měkkých tkání, od prosté celulitidy až po kožní antrax u zdravých jedinců a kompromitovaných pacientů. Vzhledem k tomu, že se tyto infekce vyskytují ve všech věkových skupinách, obsahují pokyny doporučení pro dětské i dospělé pacienty. V podkapitole pokynů jsou uvedeny informace týkající se NSTI. Konkrétní doporučení pro léčbu jsou uvedena na základě hodnocení, které udává sílu důkazů pro doporučení podle systému IDSA/U.S. Public Health Service grading system pro hodnocení doporučení v klinických pokynech.6 Pokyny poskytují odpovědi na 24 klinických otázek, včetně dvou otázek, které se týkají NSTI.
První otázka týkající se NSTI, kterou se pokyny zabývají, zní:
: Jaké je preferované hodnocení a léčba nekrotizující fasciitidy, včetně Fournierovy gangrény? První doporučení se týká okamžité chirurgické konzultace u pacientů s agresivní infekcí se známkami systémové toxicity nebo pokud existuje obava z nekrotizující fasciitidy nebo plynové gangrény.6 Následují dvě doporučení týkající se antibiotické léčby. Počáteční antimikrobiální terapie by měla být široká, aby pokryla infekce vyvolané jedním i více organismy. Kromě toho se u dokumentované nekrotizující fasciitidy GAS doporučuje penicilin v kombinaci s klindamycinem. Všechna tři doporučení mají hodnocení silný s nízkou kvalitou důkazů, což znamená, že žádoucí účinky jasně převažují nad nežádoucími účinky. Po doporučeních následuje přehled důkazů a po něm přehled nejčastějších klinických příznaků, mikrobiologických příčin (monomikrobiální versus polymikrobiální), diagnózy a léčby.
Samostatná část pokynů je zaměřena na léčbu klostridiové NSTI podle následující otázky: Jaký je vhodný přístup k hodnocení a léčbě klostridiové plynové gangrény nebo myonekrózy? Nejprve by měla být provedena urgentní chirurgická explorace místa podezření na plynovou gangrénu a debridement postižené tkáně. Pokud neexistuje jednoznačná mikrobiologická příčina, doporučuje se širokospektrá antibiotická léčba. V případě klostridiové myonekrózy se navrhuje penicilin v kombinaci s klindamycinem. Nakonec se nedoporučuje hyperbarická oxygenoterapie. Všechny tyto návrhy mají silné doporučení a všechny kromě chirurgického doporučení mají nízkou kvalitu důkazů (chirurgické doporučení má střední kvalitu důkazů). Přehled důkazů týkajících se těchto doporučení uzavírá oddíl o NSTI.6
Kromě toho, že se NSTI liší od méně závažných kožních infekcí klinickým obrazem a dalšími systémovými projevy, vyžadují odlišný přístup k léčbě. Existuje mnoho druhů NSTI, ale antibiotická léčba a chirurgický přístup jsou u všech typů podobné a chirurgický zákrok je primárním přístupem, pokud se očekává NSTI. Většina pacientů bude vyžadovat opakované návštěvy operačního sálu (OR), dokud již nebude nutný debridement.6
Léčba
Počáteční výběr antibiotik by měl zahrnovat látky s aktivitou proti širokému spektru organismů, včetně aerobů, MRSA a anaerobů (TABULKA 1).6 Při výběru antibiotik je třeba zohlednit faktory specifické pro pacienta, jako je předchozí expozice antibiotikům, souběžné chorobné stavy, orgánové dysfunkce a alergie. Stejně jako v případě léčby většiny infekcí zahrnuje správné antimikrobiální hospodaření optimalizaci antibiotické terapie na nejužší spektrum, jakmile je identifikována mikrobiologická příčina.
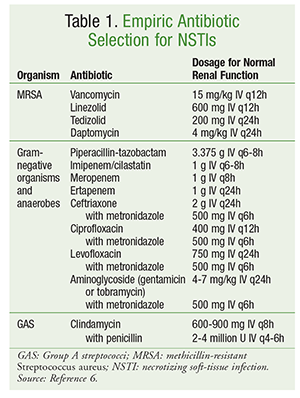
Definitivní léčba NSTI zahrnuje různé antibiotické přípravky. U polymikrobiálních infekcí se často pokračuje v širokospektré antibiotické terapii. V případě infekcí způsobených GAS by měl být použit klindamycin i penicilin. Přidání klindamycinu potlačuje produkci toxinů a cytokinů a použití penicilinu poskytuje krytí v případě rezistence GAS na klindamycin. U infekcí způsobených S aureus citlivým na meticilin se upřednostňuje použití nafcilinu, oxacilinu nebo cefazolinu. Klostridiové infekce by měly být léčeny klindamycinem v kombinaci s penicilinem. V antibiotické léčbě se obvykle pokračuje, dokud není nutný další debridement, dokud pacient nevykazuje klinické zlepšení a dokud po dobu 48 až 72 hodin není přítomna horečka.6
Od zveřejnění pokynů IDSA v roce 2014 bylo schváleno několik nových antibiotik pro použití při léčbě komplikovaných infekcí kůže a měkkých tkání. Těmito látkami jsou tedizolid (Sivextro), oritavancin (Orbactiv) a dalbavancin (Dalvance).
Tedizolid je oxazolidinonové antibiotikum podobné linezolidu. Má spolehlivou aktivitu proti MRSA a dalším multirezistentním grampozitivním organismům. Na rozdíl od dávkování linezolidu dvakrát denně se tedizolid podává v jedné denní dávce, a to buď perorálně, nebo intravenózně. Tedizolid může mít ve srovnání s linezolidem příznivější profily nežádoucích účinků a lékových interakcí.8 Ačkoli byl tedizolid studován při léčbě akutních bakteriálních infekcí kůže a kožních struktur, nebyl studován u NSTI.
Dalbavancin a oritavancin jsou lipoglykopeptidy schválené pro léčbu akutních bakteriálních infekcí kůže a kožních struktur. Tyto látky jsou jedinečné tím, že mají dlouhý poločas rozpadu, což umožňuje podávání buď v režimu jedné dávky, nebo jednou týdně. Dávka dalbavancinu musí být snížena u pacientů s clearance kreatininu <30 ml/min. Oritavancin nevyžaduje žádnou úpravu dávky v souvislosti s orgánovou dysfunkcí, ale neměl by být používán u pacientů, kteří dostávají heparin, protože uměle prodlužuje koagulační testy. Oritavancin může také zvýšit účinek antagonistů vitaminu K, jako je warfarin.9 Oba přípravky mají prokázanou účinnost při léčbě infekcí kůže a kožních struktur, ale nebyly hodnoceny pro použití u nekrotizujících infekcí.
Přídavná léčba NSTI zahrnuje IV imunoglobulin (IVIG) a hyperbarickou oxygenoterapii. Předpokládá se, že IVIG je prospěšný z důvodu možné neutralizace toxinů produkovaných při streptokokových infekcích. Snížení množství těchto toxinů by mohlo potenciálně snížit některá orgánová selhání, šok a destrukci tkání, které jsou u NSTI často pozorovány.6 V době vydání pokynů IDSA (duben 2014) hlásila observační studie a studie z Evropy určité úspěchy při použití IVIG u streptokokových infekcí.6 Na základě nedostatku důkazů podporujících účinnost se však použití IVIG v současné době nedoporučuje.
Novější studie popsala účinnost klindamycinu a IVIG proti invazivním infekcím GAS.10 Kritéria pro invazivní onemocnění GAS splnilo 84 pacientů a IVIG byl použit u 14 pacientů, včetně osmi s nekrotizující fasciitidou. Mortalita byla nižší u pacientů léčených klindamycinem a IVIG, ale tento rozdíl nebyl významný. Přestože při přidání IVIG ke klindamycinu nebyl zjištěn statistický rozdíl v mortalitě, autoři naznačili, že u dospělých se závažnějším onemocněním může být možný přínos.10
Hyperbarická oxygenoterapie (HBOT) byla obhajována při léčbě plynové gangrény, ale její role je sporná.6 Laboratorní studie prokázaly, že stavy tkání bohatých na kyslík pomáhají potlačit růst Clostridium perfringens a zvýšit obranyschopnost hostitele proti cizorodým buňkám, ale chybí kritéria pro určení pacientů, kteří mohou mít z léčby prospěch, a vhodné doby pro její zahájení.6,11 Nic by nemělo odkládat urgentní chirurgický debridement a podání antibiotik, protože obojí je důležité pro zajištění přežití.6
Protože většina publikovaných studií byla malá a nedostatečně podložená, byla provedena studie, která vyhodnotila údaje o použití HBOT z několika center s HBOT zařízením.11 Během tříletého období 14 HBOT zařízení zaznamenalo 1 583 případů NSTI a ve 117 případech poskytlo adjuvantní HBOT. Skupina s HBOT měla vyšší náklady a delší dobu hospitalizace než kontrolní skupina, ale měla významně nižší nemocniční úmrtnost (5 % vs. 12 %; P <,05). Při zohlednění závažnosti onemocnění měli nejtěžší pacienti s HBOT významně nižší míru úmrtnosti a komplikací, ale nebyly zjištěny žádné rozdíly v délce pobytu nebo nákladech. Vícerozměrná analýza prokázala, že pacienti, kteří nepodstoupili HBOT, měli vyšší pravděpodobnost úmrtí během hospitalizace (odds ratio, 10,6; 95% CI 5,2-25,1). Každé zvýšení závažnosti onemocnění s sebou neslo zvýšené riziko úmrtí.
Tato studie 14 zařízení provádějících HBOT zřejmě prokázala lepší výsledky, zejména u nejnemocnějších pacientů přijatých přímo do centra, které je schopno tuto léčbu poskytovat.11 To však nerozptyluje kontroverze kolem používání HBOT, protože toto šetření mělo několik omezení. Studie byla provedena retrospektivně s využitím administrativní databáze akademických lékařských center. Některá centra také mohou mít třetí stranu, která vlastní zařízení pro HBOT, takže výsledky lze méně zobecnit na pacienty v těchto zařízeních. Pro stanovení konečného přínosu této terapie by byla užitečná randomizovaná, kontrolovaná studie.
Komplikace
Úmrtnost spojená s NSTI dosahuje 30 až 70 % u pacientů s nekrotizující fasciitidou GAS v kombinaci s hypotenzí a orgánovým selháním.6 Protože léčba zahrnuje několik návštěv operačního sálu, jsou běžně hlášeny rozsáhlé rány a možné amputace. Častými komplikacemi NSTI jsou i další komplikace, jako jsou rekonstrukční operace, sepse, nozokomiální infekce a prodloužení doby intenzivní péče v důsledku rozvoje multisystémového orgánového selhání.12
Informace o dlouhodobých následcích NSTI byly získány z hloubkových rozhovorů s 18 přeživšími.12,13 Vyšetřovatelé zjistili, že uváděná kvalita života byla významně ovlivněna fyzickou funkcí a přetrvávající bolestí. Bylo zjištěno, že významný je i vliv této zkušenosti na rodinné a jiné vztahy. Několik přeživších popsalo dlouhodobé psychické důsledky onemocnění, včetně deprese a posttraumatického stresu.
Závěr
Nemocniční lékárníci jsou velmi vhodní pro pomoc při péči o pacienty s NSTI, včetně zefektivnění péče; podpory antimikrobiálního hospodaření; zlepšení klinických výsledků, snížení nákladů, minimalizace komplikací a readmisí. K dalším úkolům lékárníka patří identifikace ideálních pacientů pro nové, ale dražší léčebné přípravky (např. oritavancin) a rozpoznání lékových interakcí (např. antikoagulancií) s těmito třídami antibiotik.
1. Descamps V, Aitken J, Lee MG. Hippokrates o nekrotizující fasciitidě. Lancet. 1994;344:556.
2. Loudon I. Necrotising fasciitis, hospital gangrene, and phagedena. Lancet. 1994;344:1416-1419.
3. Sarani B, Strong M, Pascual J, Schwab CW. Nekrotizující fasciitida: současné koncepty a přehled literatury. J Am Coll Surg. 2009;208:279-288.
4. Hakkarainen TW, Kopari NM, Pham TN, Evans HL. Nekrotizující infekce měkkých tkání: přehled a současné koncepty léčby, systémy péče a výsledky. Curr Probl Surg. 2014;51:344-362.
5. CDC. Nekrotizující fasciitida: vzácné onemocnění, zejména pro zdravé. www.cdc.gov/features/necrotizingfasciitis/. Přístup 29. listopadu 2016.
6. Stevens DL, Bisno AL, Chambers HF, et al. Practice guidelines for the diagnosis and management of skin and soft tissue infections: 2014 Update by the Infectious Diseases Society of America. Clin Infect Dis. 2014;59:147-159.
7. Bosshardt TL, Henderson VJ, Organ CH Jr. Necrotizing soft-tissue infections. Arch Surg. 1996;131:846-852.
8. Kisgen JJ, Mansour H, Unger NR, Childs LM. Tedizolid: nové oxazolidinonové antimikrobikum. Am J Health Syst Pharm. 2014;71:621-633.
9. Roberts KD, Sulaiman RM, Rybak MJ. Dalbavancin a oritavancin: inovativní přístup k léčbě grampozitivních infekcí. Farmakoterapie. 2015;35:935-948.
10. Carapetis JR, Jacoby P, Carville K, et al. Účinnost klindamycinu a intravenózního imunoglobulinu a riziko onemocnění u kontaktů při invazivních streptokokových infekcích skupiny A. Clin Infect Dis. 2014;59:358-365.
11. Shaw JJ, Psoinos C, Ernhoff TA, et al. Not just full of hot air: hyperbaric oxygen therapy increases survival in cases of necrotizing soft tissue infections [Nejen plný horký vzduch: hyperbarická oxygenoterapie zvyšuje přežití u nekrotizujících infekcí měkkých tkání]. Surg Infect (Larchmt). 2014;15:328-335.
12. Hakkarainen TW, Burkette Ikebata N, Bulger E, Evans HL. Moving beyond survival as a measure of success: understanding the patient experience of necrotizing soft-tissue infections (Překročit rámec přežití jako měřítka úspěchu: pochopení zkušeností pacientů s nekrotizujícími infekcemi měkkých tkání). J Surg Res. 2014;192:143-149.
13. Miller LG, Perdreau-Remington F, Rieg G, et al. Necrotizing fasciitis caused by community-associated methicillin-resistant Staphylococcus aureus in Los Angeles. New Engl J Med. 2005;352:1445-1453.