Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510
Case Report
Jingyao Liu, Jiguo Gao, Chunkui Zhou ![]()
Afdeling Neurologie, Jilin University First Hospital, Changchun 130031, China.
Liu J, Gao J, Zhou C. A Case Report on Eosinophilic Meningitis Caused by Angiostrongylus cantonensis. Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510. Available from https://www.medsci.org/v08p0510.htm
Angiostrongylus cantonensis is de meest voorkomende oorzaak van eosinofiele meningitis bij de mens. De ziekte wordt meestal veroorzaakt door de inname van rauwe of onvoldoende verhitte tussengastheren of voedsel dat besmet is met infectieuze larven van het derde stadium. Wij beschrijven een geval van eosinofiele meningitis veroorzaakt door A. cantonensis bij een mannelijke Chinese patiënt. De patiënt had een geschiedenis van het eten van rauwe vis en slak. Wij beschrijven de klinische kenmerken van de patiënt, het diagnostische proces en de behandelingen. We geven ook een korte update voor artsen over de kenmerken, diagnose en behandeling van eosinofiele meningitis veroorzaakt door A. cantonensis, met bijzondere nadruk op de update van de prevalentie en behandeling van de ziekte in China.
Keywords: eosinofiele meningitis, angiostrongyliasis, diagnose, China
Inleiding
Angiostrongyliasis, de meest voorkomende infectieuze oorzaak van eosinofiele meningitis, is het gevolg van infectie door de parasitaire nematode Angiostrongylus cantonensis1. Hier presenteren we een geval van eosinofiele meningitis als gevolg van A. cantonensis.
Case Report
Een voorheen gezonde 24-jarige man meldde zich op 3 april 2009 in ons ziekenhuis met hoofdpijn die drie dagen aanhield. De patiënt was een kok die werkte in de provincie Jilin, China. Drie dagen voor de ziekenhuisopname had de patiënt koorts (37,5-38ºC), en een aanhoudende hoofdpijn met misselijkheid maar geen braken. Hij had geen myotonie of convulsies. Hij werd doorverwezen naar de afdeling Neurologie met hoofdpijn van onbekende oorzaak en werd onderzocht met routine-testen. Een lumbaalpunctie toonde een openingsdruk van 240 mmH2O. CSF was kleurloos en transparant en had 730 x 106/L witte bloedcellen, 0,73 g/L eiwit, 1,80 mM glucose en 125,4 mM chloride. Testen van CSF gaf de volgende resultaten: eosinofielen 34%, lymfocyten 60%, en monocyten 6%. Indirecte hemagglutinatietest met bloedserum en CSF was negatief. De patiënt werd behandeld voor virale meningitis met anti-virale en anti-inflammatoire geneesmiddelen zoals acyclovir en dexamethason gedurende zes dagen. Na de behandeling was de hoofdpijn van de patiënt verdwenen en was zijn lichaamstemperatuur normaal. Hij werd op zijn verzoek uit ons ziekenhuis ontslagen. Hij heeft geen hoofdpijn of koorts meer gehad sinds hij het ziekenhuis heeft verlaten. Bij een vervolgonderzoek op 16 april 2009, toonde de lumbaalpunctie een druk van 180 mmH2O. De liquor was kleurloos en transparant en bevatte 1520 × 106 witte bloedcellen, 1,26 g/L eiwit, 1,70 mM glucose, en 124,8 mM chloride. Er werd ook vastgesteld dat er 28% eosinofielen, 7% lymfocyten en 2% neutrofielen waren. Hij werd vervolgens doorverwezen naar de afdeling Neurologie met de diagnose meningitis voor de tweede maal.
Epidemiologie
De patiënt had twee jaar in een visrestaurant gewerkt als kok. Hij at graag rauwe zeevruchten en voordat hij ziek werd, at hij vaak slak.
Lichamelijk onderzoek
De patiënt had geen spraakgebreken. De binoptische papillen vertoonden duidelijke grenzen. De oogbewegingen waren normaal in alle richtingen. Er was geen nystagmus. De patient had geen tekenen van meningeale irritatie en geen beschadiging van de schedelzenuwen. Spierkracht, tonus en gevoel waren normaal. De rukreflexen van zijn ledematen waren symmetrisch en de pathologische reflex was negatief.
Hulponderzoek
Meerdere lumbaalpuncties toonden aan dat het eosinofielengehalte hoger was dan het normale bereik (tot 34%; zie figuur 1), consistent met een eosinofiele ontsteking. Hematologische tests toonden toenemende aantallen eosinofielen (tabel 1). Lever- en nierfuncties waren normaal. Erytrocyten sedimentatie was ook binnen het normale bereik. De patiënt was negatief voor het humaan immunodeficiëntievirus, syfilis, cysticercose en ontlastingonderzoek. Een CT-scan (computertomografie van het hoofd) toonde geen tekenen van abnormaliteit. De CSF was negatief voor zuurvaste kleuring en Indiase-inkt kleuring, en droeg geen cysticercus of herpes simplex virus antilichamen.
Behandelingen
Omdat de patiënt intracraniële hypertensie had, behandelden we hem door cerebrale dehydratie om de intracraniële druk te verlagen. Hij werd ook behandeld met 10 mg/d dexamethason (een synthetisch glucocorticoïd hormoon) en vochtinfusie. Nadien was het aantal eosinofielen verminderd, aangetoond door hematologisch onderzoek en onderzoek van CSF (Tabel 1). De hoeveelheid dexamethason werd geleidelijk verminderd. De patiënt voelde zich beter en had geen hoofdpijn, duizeligheid of koorts. Hij werd ontslagen uit ons ziekenhuis na 15 dagen toen hij weer een normale status had.
Een beeld van hematoxyline en eosine kleuring van de CSF van de patiënt, ×200.
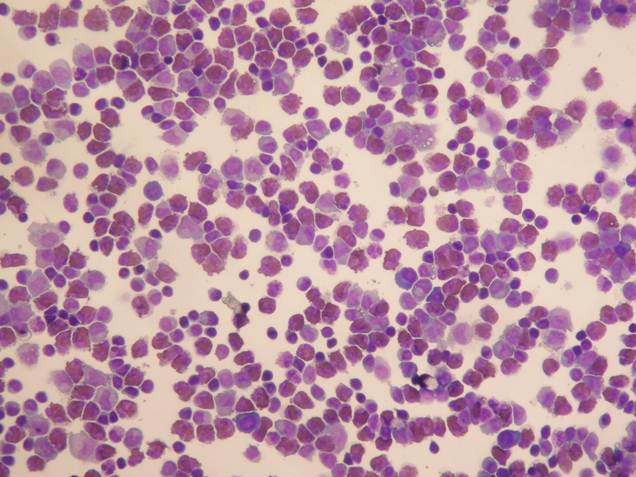 (Klik op het beeld om te vergroten.)
(Klik op het beeld om te vergroten.)
Biochemische en ctylogische analyse van de CSF van de patiënt en hematologische analyse.
| Datum | Biochemische en ctylogische analyse van het CSF | Hematologische analyse | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ICP(mm H2O) (80-180) |
WBC (×106/L) (0-8) |
Pro (g/L) (0.15-0,45) |
Glu (mM) (2.5-4.5) |
Cl (mM) (120-130) |
Ly (%) (0) |
NE (%) (0) |
EO (%) (0) |
MO (%) (0) |
WBC (×109/L) (4-10) |
NE (%) (50-70) |
EO (%) (0.5-5) |
Eos (×109/L) 0.02-0.50 |
||
| 4/3/2009 | 240 | 730 | 0.73 | 1.8 | 125.4 | 60 | _ | 34 | 6 | 11.2 | 47 | 15 | 1.65 | |
| 4/16/2009 | 180 | 1520 | 1.26 | 1.7 | 124.8 | 70 | 2 | 28 | _ | 11.06 | 54.8 | 12.10 | 1.34 | |
| 4/27/2009 | 200 | 380 | 0.59 | 2.1 | 124.9 | 72 | _ | 28 | _ | 7.3 | 41.4 | 4.7 | 0.34 | |
| 5/9/2009 | _ | _ | _ | _ | _ | _ | _ | _ | _ | 9.9 | 42.8 | 1.3 | 0.13 | |
| 5/11/2009 | 180 | 120 | 0.62 | 2.6 | 123.8 | 75 | _ | 15 | 10 | _ | _ | _ | _ | |
| 5/22/2009 | 190 | 40 | 0.54 | 2.7 | 125.2 | 86 | _ | 6 | 8 | _ | _ | _ | _ | |
Discussie
De klinische stadia van eosinofiele meningitis omvatten een latent stadium dat 3 tot 36 d duurt (gemiddeld 15 d), zonder duidelijke klinische verschijnselen. De symptomen van het volgende prodromale stadium zijn mild, en kunnen bestaan uit koorts, hoofdpijn, duizeligheid, buikpijn, diarree en gebrek aan kracht. Bij sommige patiënten kunnen de symptomen zonder behandeling verdwijnen. In het volgende, acute stadium hebben de patiënten hevige koorts en hoofdpijn met misselijkheid, braken en abnormale gewaarwordingen van de huid (bv. gevoelloosheid, pijn, tintelingen, branderigheid). Sommige patiënten hebben een stijve nek, gevoelloosheid van gezicht of ledematen, fotofobie en diplopie. De symptomen in het acute stadium kunnen een week tot 2 maanden of zelfs langer aanhouden. In de herstelfase beginnen de symptomen te verdwijnen en worden de patiënten geleidelijk weer normaal. Het herstel kan verschillende weken duren, afhankelijk van de persoon. Sommige metingen (zoals eosinofielenaantallen, CSF-druk, positieve MRI-signalen van het hoofd en longschaduw) en licht abnormale gewaarwordingen kunnen langer duren.
Angiostrongyliasis is zeer zeldzaam in Noord-China2, waaronder de provincie Jilin waar ons ziekenhuis is gevestigd. Bovendien, aangezien de larven sterven kort nadat ze het centrale zenuwstelsel hebben bereikt, is het zeer onwaarschijnlijk om definitief bewijs (namelijk de larven) te vinden in CSF. Er is een immunologische diagnosemethode ontwikkeld, maar deze is nog niet op grote schaal toegepast3. Gnathostoma-infectie is een andere oorzaak van eosinofiele meningitis4. In Cuba, Ecuador en andere landen gebruikt men reibergrammen als hulpmiddel bij de diagnose5. Daarom hadden wij beperkte ervaring met deze ziekte. De patiënt was echter een kok en hij at graag rauwe vis en rauwe slak, die potentiële vectoren van A. cantonensis zijn. Op basis hiervan en van de onderzoeken stelden wij de diagnose dat de patiënt angiostrongyliasis had.
De standaardbehandeling voor eosinofiele meningitis veroorzaakt door A. cantonensis-infectie is omstreden geweest6. Angiostrongyliasis wordt gewoonlijk behandeld met albendazol. Een bijnierschorshormoon in combinatie met dehydratie en neurotrofe therapie kan ook worden gebruikt. Gecombineerde therapie met albendazol en dexamethason is ook effectief gebleken7. Soms was er geen verschil in de duur of de ernst van de ziekte bij patiënten die werden behandeld met pijnstillers alleen, pijnstillers en glucocorticosteroïden, of pijnstillers en antibiotica8. De hier beschreven patiënt reageerde goed op dexamethason. We gaven hem ook een behandeling tegen uitdroging. De patiënt was na 15 dagen behandeling volledig hersteld. Concluderend, wij waren in staat om een patiënt met eosinofiele meningitis veroorzaakt door A. cantonensis te diagnosticeren en succesvol te behandelen, op basis van klinische verschijnselen en zijn eetgewoonten. De behandeling van de patiënt was effectief.
Hoewel A. cantonensis en zijn vectoren endemisch zijn in Zuidoost-Azië en het Pacifisch Bekken, heeft de globalisering de verspreiding ervan mogelijk gemaakt en komen meer reizigers in aanraking met de parasieten9. Het is geen veel voorkomende ziekte in Noord-China en het zou kunnen dat de ziekte zich verspreidt zoals dat in Zuid-Amerika gebeurt5. Om misdiagnose te voorkomen, moeten artsen bij patiënten met een hoog aantal eosinofielen in bloed en liquor angiostrongyliasis overwegen en onderscheiden van ziekten zoals cerebrale cysticercose en tuberculaire meningitis.
Conflict of Interest
De auteurs hebben verklaard dat er geen belangenconflict bestaat.
1. Lo Re V3rd, Gluckman SJ. Eosinofiele meningitis. Am J Med. 2003;114:217-223
2. Li H, Xu F, Gu JB, Chen XG. Een ernstige eosinofiele meningoencefalitis veroorzaakt door infectie met Angiostrongylus cantonensis. Am J Trop Med Hyg. 2008;79:568-570
3. Eamsobhana P, Yong HS. Immunologische diagnose van menselijke angiostrongyliasis te wijten aan Angiostrongylus cantonensis (Nematoda: Angiostrongylidae). Int J Infect Dis. 2009;13:425-431
4. Catalano M, Kaswan D, Levi MH. Wider range for parasites that cause eosinophilic meningitis. Clin Infect Dis. 2009;49(8):1283
5. Dorta-Contreras AJ, Padilla-Docal B, Moreira JM. et al. Neuroimmunological findings in Angiostrongylus cantonensis meningitis in Ecuadorian patients. Arq Neuropsiquiatr. 2011;69(3):466-469
6. Tsai HC, Lai PH, Sy CL. et al. Encephalitis veroorzaakt door Angiostrongylus cantonensis na het eten van rauwe kikkers gemengd met wijn als een gezondheidssupplement. Intern Med. 2011;50(7):771-774
7. Diao Z, Chen X, Yin C. et al. Angiostrongylus cantonensis: effect van combinatietherapie met albendazol en dexamethason op Th cytokine genexpressie in PBMC van patiënten met eosinofiele meningitis. Exp Parasitol. 2009;123:1-5
8. Punyagupta S, Juttijudata P, Bunnag T. Eosinophilic meningitis in Thailand: klinische studies van 484 typische gevallen waarschijnlijk veroorzaakt door Angiostrongylus. Am J Trop Med Hyg. 1975;24:921-931
9. Luessi F, Sollors J, Torzewski M. et al. Eosinophilic meningitis due to Angiostrongylus cantonensis in Germany. J Travel Med. 2009;16:292-294