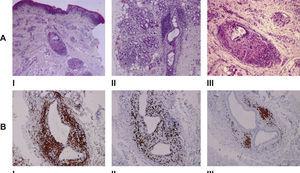
口唇粘膜の病理組織学的所見。 A – I. 膨張した唇の生検では,粘膜下層に肉芽腫形成を伴う血管周囲のリンパ球浸潤を特徴とする肉芽腫性口唇炎を認める(ヘマトキシリン・エオジン 、原倍率40倍)。 II. 生検の深部では、唇の唾液腺に慢性炎症性浸潤が認められる(H&E、原倍率×100)。 III. 肉芽腫の高倍率図(H&E、原倍率×100)。 B – 免疫化学的研究。 I. T-リンパ球の75%を占めるCD4+細胞。 II. CD8+細胞はT-リンパ球の15%を占める。 III. Scanty CD20+細胞(x100免疫ペルオキシダーゼとヘマトキシリンのカウンターステイン).
治療は、0を開始しました. は、CD20+細胞(0を開始した). を開始しました。5mg/kg/日のデフラザコートを経口投与し、治療の初期段階であるが、これまでのところ唇の腫れは良好な臨床反応を示している。
考察
MRSは臨床症候群であり、診断の確立に組織学的証拠を必要とせず、典型的所見がないことは除外しない2,3。 しかし、病理組織学は他の疾患を除外するのに役立ち、私たちの場合は、基礎となる炎症過程の特徴をさらに明らかにすることができたので、この疾患のメカニズムをよりよく理解するのに役立つと思われます。 組織検査では、小唾液腺の慢性唾液腺炎も発見されましたが、患者には外分泌腺の機能不全を示唆する症状はなく、自己免疫疾患を示唆する血清学的変化もありませんでした
CG は MRS 患者において最も頻繁に見られる臨床症状で、治療に関して難しい問題を提起しています。 経口または局所ステロイドは、依然としてCG治療レジメンの主軸であり、その強力な抗炎症活性は、臨床的および組織学的改善と関連している。21,22 経口投与量は十分に確立されていないが、局所トリアムシノロン投与量は、10~20mg用量で注射の間隔は週~月と様々である 21,23,24 このアプローチの臨床的成功は、しばしば一時的であるが、その使用は、結果として生じる異所性効果を伴う経口ステロイドの慢性的使用の代替となりうる。
いくつかの抗生物質の抗炎症および免疫調節活性は、それらがCG治療にうまく使用されてきた理由を説明しているかもしれない。 最近注目されている抗生物質には、ミノサイクリン(1日100mg)とロキシスロマイシン(1日150~300mg)があり、1日750~1000mgの用量を使用するメトロニダゾールでも有望な結果が得られている21。
クローン病の治療に有効なインフリキシマブは、治療が困難なCGに使用する有望な薬剤として、3~5mg/kgの点滴投与も報告されています13,26。メトトレキサートは免疫細胞株の増殖を抑え、5~10mgの用量を週間隔で経口投与すると効果的に使用されました21,27。
外科的管理は、重度のCGや変形したCGのために確保された選択肢であるが、再発は頻繁であり29、患部の唇の正常な感覚を失うリスクを考慮しなければならない28
良い口腔衛生、刺激の強い食品の回避、抗炎症剤やアルカリ溶液の間欠使用は、亀裂舌のケースで有益であることがあります18
。