‘ Utiliser des tests provocateurs pour confirmer un diagnostic suspecté chez un patient qui présente une mononeuropathie par piégeage périphérique. B
‘ Envisager un test électrodiagnostique pour aider à diagnostiquer une présentation difficile, écarter un diagnostic concurrent ou clarifier un tableau clinique atypique ou une histoire subjective vague. A
‘ Évaluez tout patient qui présente une distribution nerveuse non anatomique des symptômes – par exemple, brûlure, engourdissement et picotement de la main entière – pour une neuropathie métabolique, plutôt qu’une neuropathie de piégeage. B
Force de recommandation (SOR)
A Preuve orientée vers le patient de bonne qualité
B Preuve orientée vers le patient de qualité incohérente ou limitée
C Consensus, pratique habituelle, opinion, preuve orientée vers la maladie, série de cas
Les plaintes neuropathiques de la main – pour lesquelles les patients consultent généralement un médecin lorsque la douleur ou la paresthésie commence à interférer avec leur routine quotidienne – sont courantes et diverses. La capacité d’évaluer et de diagnostiquer avec précision les neuropathies de compression des membres supérieurs est essentielle pour les médecins en soins primaires.
L’évaluation commence, bien sûr, par une histoire approfondie de la maladie actuelle et des antécédents médicaux, ce qui permet de définir un large diagnostic différentiel et d’identifier les comorbidités. L’examen physique, y compris l’utilisation judicieuse de tests provocateurs, permet d’identifier objectivement le déficit pathologique, d’évaluer la fonction et la coordination de plusieurs systèmes organiques et de détecter les dysfonctionnements nerveux. Les résultats déterminent si des outils supplémentaires, comme des tests électrodiagnostiques, sont nécessaires.
Nous avons créé ce guide, détaillé dans le texte, les tableaux et les figures qui suivent, pour vous aider à affiner votre capacité à diagnostiquer avec précision les patients qui présentent des neuropathies de compression de la main.
L’histoire médicale : Savoir quoi demander
Pour définir clairement les symptômes et le handicap d’un patient, commencez par une histoire approfondie de la plainte présentée.
Insistez-vous sur l’apparition et la chronicité des symptômes. La douleur ou la paresthésie a-t-elle commencé après une blessure ? Les symptômes sont-ils associés à une utilisation répétitive de l’extrémité ? Se manifestent-ils la nuit ?
Pointer l’emplacement ou la distribution de la douleur ou de la paresthésie. Il est primordial d’identifier le nerf affecté.1,2 Demandez aux patients de remplir un profil de la main ou du membre supérieur en documentant l’emplacement et/ou le type d’engourdissement, de picotement ou de diminution de la sensation. Un diagramme des nerfs périphériques responsables de l’innervation sensorielle de la main (FIGURE 1) est un moyen efficace de dépister les personnes présentant un risque élevé de syndrome du canal carpien (SCC) ou de syndrome du canal ulnaire (SCTU).1,2
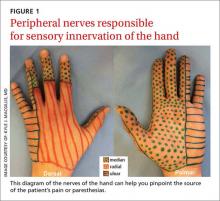
La déclaration d’un patient telle que « Toute ma main est engourdie » appelle une question de suivi pour déterminer si l’auriculaire est touché,3 ce qui indiquerait que le nerf cubital, plutôt que le seul nerf médian, est impliqué. Et si un patient déclare avoir l’impression de porter des gants ou des moufles, il est essentiel d’envisager la possibilité d’une neuropathie systémique plutôt qu’une seule neuropathie périphérique.3
Recueillir les informations de base sur le patient. S’enquérir de la dominance de la main, de la profession et de la fonction de base, dont l’un ou l’autre ou tous peuvent être critiques dans l’évaluation et l’initiation du traitement.4,5
Revoir les conditions systémiques et les médicaments
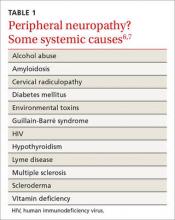
Un large éventail de comorbidités, telles que la radiculopathie cervicale, le diabète, l’hypothyroïdie et les carences en vitamines (TABLEAU 1),6,7 peut être responsable des plaintes neuropathiques de la main, et un examen approfondi des plaintes systémiques et des antécédents médicaux est essentiel. Inclure un historique des médicaments et un examen des procédures antérieures, telles que les chirurgies post-traumatiques de la main ou des extrémités supérieures ou les chirurgies de décompression nerveuse, qui peuvent fournir un aperçu supplémentaire de l’étiologie de la maladie.
Les symptômes guident l’examen physique, les tests de provocation
Un examen physique, y compris des tests de provocation, suit en fonction des symptômes rapportés, des antécédents médicaux et de la source suspectée de la compression nerveuse.
Syndrome du tunnel carpien
Le SCC est la neuropathie périphérique la plus fréquente.8 Les patients signalent souvent une douleur ou une paresthésie nocturne dans la distribution du nerf médian distal, comprenant la surface palmaire du pouce, de l’index, du majeur et de la moitié radiale de l’annulaire.
Les chercheurs ont identifié 6 critères cliniques standardisés pour le diagnostic du SCC. Les 4 autres, détaillés ci-dessous, seront trouvés lors de l’examen physique.9
Faiblesse ou atrophie thénar.9 Commencez votre évaluation en inspectant la musculature thénar pour des changements atrophiques. L’examen moteur de la musculature intrinsèque innervée par la branche motrice récurrente du nerf médian comprend l’évaluation de la force d’abduction du pouce (évaluée en appliquant une résistance à la base de l’articulation métacarpophalangienne vers la paume en position d’abduction maximale) et de la force d’opposition (évaluée en appliquant une force à l’articulation MCPJ depuis l’aspect ulnaire).10
Test de Phalen positif.9 Les tests provocateurs du SCC comprennent le test de Phalen (sensibilité 43%-86%, spécificité 48%-67%),11 qui consiste à essayer de reproduire l’engourdissement ou le picotement dans le territoire du nerf médian dans les 60 secondes de flexion complète du poignet. Demandez au patient de tenir ses avant-bras verticalement, les coudes reposant sur la table (ce qui permet à la gravité de fléchir les poignets),12 et de vous dire si un engourdissement ou un picotement se produit.
Signe de Tinel positif.9 Le signe de Tinel (sensibilité 45 %-75 %, spécificité 48 %-67 %)11 est réalisé en tapotant légèrement le nerf médian de l’extrémité proximale à l’extrémité distale sur le canal carpien. Le test est positif en cas de paresthésie. Les tests de provocation peuvent également inclure le test de Durkan, également connu sous le nom de test de compression du carpe. Le test de Durkan (sensibilité 49 %-89 %, spécificité 54 %-96 %)11 consiste à placer le pouce directement sur le canal carpien et à maintenir une légère compression pendant 60 secondes, ou jusqu’à ce que des paresthésies soient signalées.
Test de discrimination en 2 points positif.9 Pour évaluer la sévérité de la maladie CTS, utilisez la discrimination en 2 points pour évaluer la sensation du patient de manière qualitative et quantitative. Le test de discrimination en deux points ne peut toutefois être effectué que si la sensation de toucher léger est intacte. Elle est généralement réalisée en appliquant légèrement 2 points d’étrier à des distances fixes suffisantes pour blanchir la peau, mais certains cliniciens ont utilisé d’autres outils, comme un trombone modifié13. La plus petite distance à laquelle le patient peut détecter 2 stimuli distincts est ensuite enregistrée.
Les chercheurs ont rapporté une moyenne de 3 à 5 mm pour la discrimination de 2 points au bout du doigt et une discrimination normale de 2 points de 6 à 9 mm sur la surface palmaire de la main (TABLEAU 2).14,15
Le test d’effondrement par grattage (sensibilité 64%, spécificité 99%) est un examen complémentaire qui utilise une mesure de résultat différente pour diagnostiquer le STC.16 Il consiste à gratter légèrement la peau au-dessus du canal carpien comprimé pendant que le patient effectue une rotation externe bilatérale résistante soutenue de l’épaule en position d’adduction. Une perte momentanée de la résistance musculaire à la rotation externe indique un test positif.
