La surveillance du potentiel évoqué somatosensoriel (PES) du nerf médian est indiquée chaque fois qu’une manipulation chirurgicale de l’ACI ou du lobe temporal est prévue. La surveillance du CN inférieur n’est pas utilisée de manière systématique, bien qu’elle puisse être utile pour l’identification des nerfs lorsque la tumeur se trouve à proximité des nerfs. La surveillance du nerf facial, cependant, est systématiquement utilisée pour les approches transparentes ou transtemporales.
Plusieurs facteurs influencent le choix de l’agent et de la technique anesthésiques et, par conséquent, nécessitent une discussion approfondie avec l’anesthésiste. Ces facteurs comprennent (1) l’étendue de la dissection intracrânienne, (2) le potentiel de lésion cérébrale ou vasculaire, (3) l’hémodynamique systémique, (4) la nécessité de surveiller les fonctions corticales et du tronc cérébral (par exemple, réponse évoquée du tronc cérébral, SSEP, EEG), et (5) la nécessité de surveiller les CN (c’est-à-dire les CN VII, X-XII).
Sécuriser le tube endotrachéal avec une ligature de fil circondental ou circummandibulaire (par exemple, fil en acier inoxydable n°26). Insérer un drain rachidien lombaire lorsque la dissection intradurale est anticipée. D’autres mesures pour diminuer la pression intracrânienne, comme l’hyperventilation, les diérèses osmotiques ou les corticostéroïdes, sont utilisées selon les besoins. Faites passer et fixez une sonde nasogastrique et une sonde de Foley. Des bas de compression séquentielle anti-embolie sont recommandés pour prévenir les thromboses veineuses profondes.
Positionner la tête du patient sur un support de tête en forme de fer à cheval. Utilisez un rembourrage en « cratère d’œuf » ou en gel pour éviter les ulcères ischémiques du cuir chevelu ou du dos lors d’une intervention prolongée. Il est préférable de fixer la tête à l’aide d’un système de fixation de la tête à 3 broches lorsqu’une chirurgie prolongée ou une dissection neurovasculaire intracrânienne étendue est prévue, ou qu’une surveillance EMG est nécessaire (la paralysie ne peut pas être utilisée). Lorsque le contrôle proximal de l’ACI est nécessaire, ou même possible, positionner la tête en légère extension pour faciliter l’accès au cou. Placer des sutures de tarsorrhaphy pour protéger les yeux. Raser le cuir chevelu, en suivant la ligne d’incision prévue (par exemple, bicoronale), et infiltrer la ligne d’incision avec une solution de lidocaïne et d’épinéphrine (1:100 000-1:400 000).
Pour les approches endoscopiques, positionner la tête dans un système de fixation à 3 broches et utiliser un système de navigation chirurgicale. Décongestionnez le nez en utilisant de l’oxymétazoline 0,05%. Injectez de la lidocaïne et une solution d’épinéphrine si cela est jugé nécessaire, mais respectez les doses maximales.
Approche préauriculaire (sous-temporale)
Portez une incision hémicoronale ou coronale à travers le tissu sous-cutané, la galéa et le péricrâne, comme le montre l’image ci-dessous. Sur la zone temporale, l’incision s’étend jusqu’à la couche profonde du fascia temporal. Du côté affecté, prolongez l’incision en suivant le pli préauriculaire jusqu’au niveau du tragus. Dans la mesure du possible, préservez les branches antérieures de l’artère temporale superficielle afin de maximiser l’apport sanguin au lambeau de cuir chevelu. Pour assurer le contrôle proximal de l’ACI, étendre l’incision dans le cou en utilisant un modèle en lazy-S, ou utiliser une incision horizontale séparée qui suit le pli du milieu du cou. Élevez le cuir chevelu du crâne en suivant un plan sous-péricrânien, et séparez les attaches du péricrâne à la couche profonde du fascia temporal.
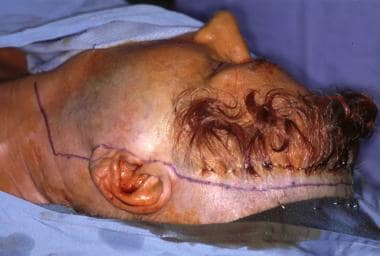 Incision bicoronale avec extension préauriculaire.
Incision bicoronale avec extension préauriculaire. Les couches superficielles et profondes du fascia temporal profond s’attachent aux surfaces latérales et médiales de l’arcade zygomatique. Pour exposer le zygoma, incisez la couche superficielle du fascia temporal profond, en suivant une ligne imaginaire allant du rebord orbitaire supérieur à la racine temporale zygomatique, comme le montre l’image ci-dessous. Soulevez la couche superficielle de l’aponévrose temporale profonde et le périoste avec le lambeau de cuir chevelu pour protéger les branches frontales du nerf facial et pour exposer le complexe orbitozygomatique. Cette exposition permet la dissection de la périorbite des parois orbitales latérales (c’est-à-dire de la trochlée à la fissure orbitaire inférieure).
 La couche superficielle de l’aponévrose temporale profonde a été incisée, révélant le coussinet adipeux temporal.
La couche superficielle de l’aponévrose temporale profonde a été incisée, révélant le coussinet adipeux temporal. A l’aide de l’électrocautère, transpercer les attaches fasciales restantes du muscle temporal à la face médiale de l’arcade zygomatique et au crâne, et élever le muscle hors de la fosse temporale. Si le muscle temporal doit être remis dans sa position initiale, visser une plaque de titane incurvée à la ligne temporale, en laissant quelques trous de vis vides pour faciliter la suture du fascia du muscle temporal à la plaque. L’image ci-dessous montre le complexe orbitozygomatique exposé. Les auteurs ont obtenu de meilleurs résultats avec cette technique que celle consistant à laisser un manchon aponévrotique ou à utiliser des trous de forage à travers l’os pour rattacher le muscle.
 Exposition du complexe orbitozygomatique.
Exposition du complexe orbitozygomatique. Puis, disséquez le fascia massétérique du muscle masséter et élevez la glande parotide sus-jacente avec un large élévateur périosté. Bien que rarement nécessaire, l’arc de rotation du lambeau de cuir chevelu peut être augmenté en transectant les tissus mous antérieurs à l’os tympanique. Préserver un manchon de tissus mous autour du tronc principal du nerf facial pour éviter les lésions par traction.
Lorsque cela est nécessaire, les artères carotides interne, commune et externe, ainsi que la VJI, sont exposées, disséquées et contrôlées en utilisant l’incision cervicale. Il faut également identifier et préserver les CN X-XII. Réaliser des ostéotomies orbitozygomatiques (1) postérieurement, au niveau de la racine zygomatique ; (2) supérieurement, au niveau de la suture zygomatique-frontale ; et (3) médialement, au niveau du contrefort zygomatique-maxillaire, au niveau du nerf zygomatique-facial. Un assistant protège les tissus mous de l’orbite à l’aide d’un écarteur malléable ou orbitaire, tandis que le chirurgien place la pointe de la scie alternative à l’aspect le plus latéral de la fissure orbitaire inférieure. Réaliser cette ostéotomie à travers l’éminence malaire, en suivant un plan sagittal médial au foramen zygomaticofacial.
Une entrée accidentelle dans le sinus maxillaire se produit parfois. Cette entrée est sans conséquence sauf si la chirurgie implique une dissection intradurale, ce qui ouvrirait la possibilité d’une fuite de LCR, nécessitant ainsi la fermeture de l’antrostomie à l’aide d’une greffe libre de fascia et/ou de péricrâne. Maintenir les greffes de tissus libres en place par compression contre l’ouverture. Cette compression est obtenue en rétablissant et en plaquant la greffe osseuse orbitozygomatique dans sa position d’origine.
L’image ci-dessous représente les ostéotomies orbitozygomatiques possibles. Toutes ces ostéotomies peuvent être modifiées pour tenir compte de l’implication tumorale de toute partie du complexe orbitozygomatique. Dans les cas nécessitant une exposition intracrânienne et extracrânienne, réaliser les ostéotomies supérieures et latérales à travers les parois orbitales supérieures et latérales après avoir effectué la craniotomie. De cette façon, les parois orbitales supérieures et latérales peuvent être préservées dans la greffe orbitozygomatique. En utilisant les expositions intracrâniennes et extracrâniennes, faire des ostéotomies à travers les parois orbitales supérieures et latérales pour enlever le segment osseux orbitozygomatique.
 Dépôt des ostéotomies orbitozygomatiques possibles.
Dépôt des ostéotomies orbitozygomatiques possibles. Comme décrit précédemment, l’assistant protège et rétracte les tissus mous orbitaux ; un autre assistant protège et rétracte doucement le lobe frontal, pendant que le chirurgien termine les ostéotomies. Conservez le greffon osseux dans une solution saline jusqu’à l’ablation de la tumeur. Une coronoïdectomie mandibulaire augmente l’arc de rotation du muscle temporal. Ensuite, disséquez le muscle temporal vers le bas jusqu’à ce que la crête infratemporale soit entièrement visible. Un plan sous-périosté est ensuite suivi médialement pour disséquer les tissus mous de la base du crâne infratemporale.
La dissection des tissus mous de la base du crâne infratemporale est généralement associée à un saignement gênant provenant du plexus ptérygoïde. Contrôlez le saignement avec une cautère bipolaire, des ouates humidifiées à l’oxymétazoline 0,05%, un packing Surgicel/Avitène, une pâte de thrombine/gélatine ou une combinaison de ceux-ci. Le cautère unipolaire stimule V3, provoquant une contraction des muscles de mastication et des arythmies cardiaques occasionnelles. L’ablation de la base du crâne au niveau de la zone sous-temporale facilite l’identification et la dissection des structures neurovasculaires.
La plaque ptérygoïde latérale est identifiée antérieurement. Les relations anatomiques qui sont utiles pour l’identification des structures de la base du crâne infratemporale comprennent (dans une direction antérieure à postérieure) (1) la face postérieure de la plaque ptérygoïde latérale, qui est alignée avec le foramen ovale, (2) le foramen spinosum et (3) l’épine de l’os sphénoïde. Ces structures se trouvent sur une ligne droite de visée qui est latérale au canal de l’ACI. Les relations de la base du crâne sont représentées dans l’image ci-dessous.
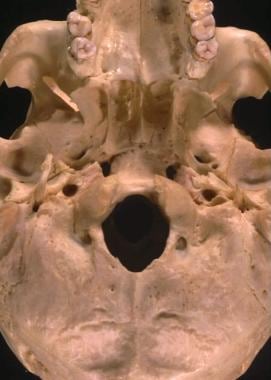 Relations de la base du crâne. La plaque ptérygoïde latérale, le foramen ovale et le foramen spinosum sont représentés en ligne droite d’avant en arrière. Le canal carotidien est postérieur et médial à ces structures.
Relations de la base du crâne. La plaque ptérygoïde latérale, le foramen ovale et le foramen spinosum sont représentés en ligne droite d’avant en arrière. Le canal carotidien est postérieur et médial à ces structures. Les plaques ptérygoïdes fournissent également une voie d’accès à la face inféro-latérale du sinus sphénoïde, qui peut être pénétré entre les deuxième et troisième divisions du nerf trijumeau. Après avoir identifié et préservé ces structures neurovasculaires, on peut procéder à l’extirpation de la tumeur. Cette approche offre un excellent accès à la base du crâne infratemporale, à l’apex orbitaire et au maxillaire latéral. Les tumeurs qui n’impliquent pas l’os temporal ou la partie pétreuse de l’ACI sont correctement exposées avec cette approche. La dissection de l’ACI pétreuse nécessite l’ablation de la fosse glénoïde dans le cadre de la greffe osseuse orbitozygomatique.
Utiliser une craniotomie temporale, comme on le voit sur l’image ci-dessous, pour l’exposition de l’aspect supérieur de la fosse glénoïde.
 Une craniotomie et une ostéotomie temporales pour une condylectomie et une coronoïdectomie.
Une craniotomie et une ostéotomie temporales pour une condylectomie et une coronoïdectomie. Disséquez la capsule de l’ATM libre de la fosse, et déplacez-la vers le bas. Puis, à l’aide d’une scie à mouvement alternatif, faites des ostéotomies qui incorporent les deux tiers latéraux de la fosse. (Notez que l’ACI est située à l’intérieur de la fosse). L’image ci-dessous montre les structures de l’arrière vers l’avant. Cela assure la stabilité du condyle mandibulaire après sa reconstruction. Cependant, le condyle est sujet à une dislocation antérieure. Une lésion de la cochlée est possible si les ostéotomies sont faites trop loin en arrière. Si une exposition supplémentaire du canal carotidien et de l’ACI extratemporale est nécessaire, la fosse du col condylien peut être transectée au niveau de l’échancrure sigmoïde pour retirer le contenu de la fosse condylienne.
 De postérieur à antérieur (de gauche à droite), artère carotide interne (pétreuse), artère méningée moyenne, V3 et V2.
De postérieur à antérieur (de gauche à droite), artère carotide interne (pétreuse), artère méningée moyenne, V3 et V2. En outre, pour disséquer le segment pétreux de l’ACI, transecter la division mandibulaire du nerf trijumeau au niveau du foramen ovale. Une fois que l’ACI est mobilisée à partir de son canal horizontal, elle peut être transposée et/ou rétractée pour faciliter la résection de la tumeur ou pour accéder à l’apex pétreux.
Pour faire face à une étendue tumorale différente et à d’autres circonstances cliniques, diverses modifications de cette approche sont possibles. Par exemple, les tumeurs qui envahissent la mandibule nécessitent une mandibulectomie partielle. Chez les enfants, la distance entre le corps de la mandibule et la base infratemporale du crâne est fortement raccourcie, et l’accès entre la pointe mastoïde et l’angle de la mandibule est plus large que chez les adultes. Ainsi, une exposition adéquate de la base du crâne infratemporale peut souvent être obtenue en utilisant une approche transcervicale avec une transposition supérieure du nerf facial. Une parotidectomie, telle que représentée sur l’image ci-dessous, peut également être réalisée pour obtenir des marges négatives ou pour améliorer l’exposition.
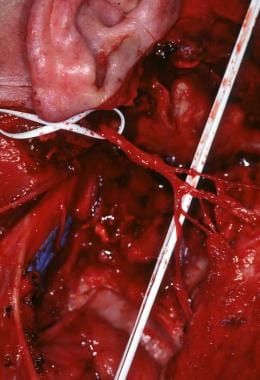 Photo peropératoire après une parotidectomie totale, une mandibulectomie segmentaire et une résection de la fosse infratemporale.
Photo peropératoire après une parotidectomie totale, une mandibulectomie segmentaire et une résection de la fosse infratemporale. Après l’ablation de la tumeur, fermer toute communication avec les voies aérodigestives supérieures. Un lambeau de muscle temporal peut être utilisé pour oblitérer l’espace mort et protéger l’ACI. Le muscle temporal peut être divisé verticalement, et la moitié antérieure du muscle peut être transposée pour oblitérer le défaut, tandis que la moitié postérieure du muscle est transposée antérieurement pour combler le défaut de la fosse temporale. Le plancher orbital peut être reconstruit avec un treillis en titane, puis recouvert d’un lambeau de fascia temporo-pariétal ou d’un lambeau de transposition du muscle temporal. De même, les défauts de la paroi latérale de l’orbite peuvent être reconstruits avec un filet en titane. Chez certains patients, un lambeau de péricrâne ou de cuir chevelu peut être élevé pour protéger la base du crâne infratemporale. Les défauts étendus des tissus mous sont mieux reconstruits avec des lambeaux de tissus libres microvasculaires. Les greffons osseux sont ensuite replacés et fixés dans leur position d’origine à l’aide de plaques d’adaptation en alliage de titane, de fils ou de sutures en nylon tressé.
Les plaques sont préférées car elles offrent une plus grande stabilité. Si la résection du condyle mandibulaire est nécessaire pour exposer l’ACI pétreux, ne pas tenter de reconstruction de l’ATM. La reconstruction de l’ATM après une exentération oncologique de l’ITF n’améliore pas significativement la fonction postopératoire et peut en fait entraîner une cicatrisation, une ankylose et un trismus. Réparer les attaches périostales et musculaires au squelette cranio-facial pour éviter la rétraction et/ou l’affaissement des muscles et des autres tissus mous. Fermer les incisions cutanées et muqueuses en utilisant une technique multicouche.
Approche postauriculaire (transtemporale)
Commencer une incision en point d’interrogation ou en forme de C dans la région temporale, et l’étendre postauriculairement dans la région mastoïde, en s’incurvant vers le bas pour suivre un pli cutané horizontal du milieu du cou. Si l’oreille moyenne est sacrifiée dans le cadre de l’approche ou de la résection de la tumeur, et si le patient présente un risque de fuite de LCR postopératoire, fermez définitivement le conduit auditif externe (CAE) afin d’éviter une otorrhée de LCR. Divisez le CAE au niveau de la jonction osseuse-cartilagineuse et fermez-le à l’aide de points de suture éversants. Renforcez cette fermeture avec un lambeau myopériosté en forme de U basé sur le bord postérieur du CAE. Alternativement, si l’oreille moyenne est épargnée, le canal peut être préservé en plaçant les incisions dans la zone conchale.
L’incision suit le bord de la cuvette conchale et du tragus, de sorte que la cicatrice est cachée. Dans la zone conchale, incisez la peau, le cartilage et le périchondre pour communiquer avec le plan de dissection rétro-auriculaire. Une incision à l’intérieur du CAE est difficile à suturer de façon étanche et a tendance à se sténoser. Ces incisions, placées latéralement, facilitent l’anastomose de la CAE au pavillon de l’oreille à la fin de la procédure extirpative. Un drain de Penrose peut être inséré à travers le défaut conchal du lambeau de peau et d’auricule pour faciliter sa rétraction. Élevez le lambeau cervico-facial en suivant un plan sous-platysmal dans la région cervicale et un plan du système musculo-aponévrotique supra-superficiel (supra-SMAS) sur la région parotidienne. L’élévation du lambeau cervico-facial suit la couche profonde du fascia temporal profond sur le crâne.
Identifier le tronc principal du nerf facial, en avant de l’EAC juste distal du foramen stylomastoïde, comme décrit pour une parotidectomie. Si la mobilisation circonférentielle du tronc principal n’est pas nécessaire, préservez une manchette de tissu mou autour du tronc principal pour minimiser la possibilité d’une blessure par traction lorsque le lambeau facial est rétracté vers l’avant. Une parotidectomie « en queue » (c’est-à-dire superficielle) améliore l’accès à la zone rétromandibulaire. Une parotidectomie totale est indiquée en cas de tumeur maligne épithéliale de la glande parotide. La squelettisation du tronc principal du nerf facial et de ses branches facilite leur rétraction et, ainsi, l’accès à l’ITF.
La résection du tronc principal du nerf facial et de ses branches (ie, parotidectomie radicale) est indiquée lorsque le nerf est envahi par la tumeur. Dans ces cas, il faut porter une attention particulière à l’exposition cervicale pour obtenir un contrôle proximal des artères carotides commune, interne et externe, de la VJI et des CN X-XII. Transecter les muscles sternocléidomastoïdien et digastrique de l’os mastoïde. Sectionnez les muscles stylohyoïde et stylopharyngien, et retirez l’apophyse styloïde. La CN IX peut généralement être identifiée à ce moment-là, car elle traverse latéralement l’ACI. Une mastoïdectomie et la dissection de la partie verticale du nerf facial permettent la transposition du nerf facial, offrant ainsi un accès plus large à l’ITF.
Chez les patients qui nécessitent une parotidectomie radicale, une mastoïdectomie permet d’obtenir un contrôle proximal des marges neurales et facilite la greffe du nerf. La mastoïdectomie permet également d’accéder au bulbe jugulaire et aux CN inférieurs adjacents. Les ostéotomies orbitozygomatiques peuvent être réalisées comme décrit précédemment (approche préauriculaire). Après l’ablation du complexe orbitozygomatique, les limites antérieures, supérieures, médianes et postérieures de l’ITF sont bien exposées, et tous les vaisseaux principaux sont contrôlés.
La complétion de l’approche de la base du crâne infratemporale, y compris une craniotomie temporale, est effectuée comme décrit dans la section précédente. On peut maintenant procéder à l’extirpation de la tumeur, y compris des tissus mous et des os concernés. La reconstruction du défaut suit les principes décrits dans les sections précédentes.
Approches de Fisch
Fisch a décrit plusieurs approches latérales de l’ITF centrées sur l’exposition sous-temporale et le détournement du nerf facial.
L’approche de Fisch A est indiquée pour les lésions à l’intérieur de l’os temporal, telles que les tumeurs glomiques. Cette approche implique l’exentération de l’oreille moyenne, une petrosectomie subtotale, et une transposition antérieure permanente du nerf facial. Les CN inférieurs, l’ACI et le VJI sont contrôlés dans le cou au début de l’intervention. Le canal auditif externe est fermé comme une poche aveugle.
Les approches de Fisch B et C sont conçues pour aborder une pathologie plus antérieure impliquant l’apex pétreux et le clivus. Les manœuvres critiques dans l’approche de type B de l’ITF sont la réflexion de l’arc zygomatique et du muscle temporal vers le bas et l’ablation de l’os du plancher de la base du crâne pour permettre l’accès à l’ITF. Une étape critique de cette exposition extradurale est la petrosectomie subtotale. Celle-ci comprend une mastoïdectomie à paroi canalaire descendante incluant la squelettisation complète du labyrinthe, du nerf facial, du sinus sigmoïde, de la dureté de la fosse moyenne et postérieure, et du bulbe jugulaire, ainsi que l’exentération de toutes les alvéoles hypotympaniques et la squelettisation de l’ACI.
L’ATM est désarticulée après avoir incisé la capsule et retiré le disque articulaire. A ce stade, l’os de la fosse glénoïde et la racine du zygoma sont complètement retirés. Il est possible de poursuivre la squelettisation de l’artère carotide le long de la paroi latérale et antérieure de l’ACI. L’exposition complète de l’artère carotide permet sa mobilisation hors du canal carotidien, offrant un accès libre à l’apex pétreux et au clivus. La trompe d’Eustache doit être suturée pour éviter une infection ascendante à partir de la cavité nasale. La graisse abdominale libre comble le défaut osseux et un lambeau de muscle temporal recouvre ensuite la graisse et la dure-mère de la fosse moyenne squelettisée et oblitère la fosse condylienne. La greffe orbitozygomatique est plaquée et la peau fermée de façon multicouche.
L’approche de type C est une extension du type B et est utilisée pour les lésions de l’ITF antérieur, de la sella et du nasopharynx. La caractéristique qui distingue l’approche de type C de celle de type B est la résection des plaques ptérygoïdes. Cela permet d’exposer la paroi latérale du nasopharynx, l’orifice de la trompe d’Eustache, le sinus maxillaire postérieur et la paroi nasopharyngée postérieure au-delà de la ligne médiane. Une fois l’approche de type B terminée, la surface latérale de l’apophyse ptérygoïde est identifiée et les tissus mous sont soulevés.
De cette façon, la base des plaques médiale et latérale de l’apophyse ptérygoïde peut être percée, exposant la paroi latérale du nasopharynx. Cette exposition permet une visualisation complète de la zone péritubaire, qui peut être réséquée en bloc. La fermeture du défaut après une chirurgie de l’ITF de type C est plus difficile que dans l’approche de type B. Bien que la transposition de l’ensemble du muscle temporal dans l’ITF soit possible, des lambeaux microvasculaires libres sont souvent nécessaires pour assurer une fermeture adéquate.
L’approche de type D est une approche préauriculaire de l’ITF qui utilise des ostéotomies orbitozygomatiques et une résection du plancher de la fosse moyenne pour exposer la fosse crânienne moyenne médiane sans craniotomie temporale latérale. Lors de l’approche de type D, l’oreille moyenne et la trompe d’Eustache ne sont pas oblitérées, et l’audition de transmission n’est pas sacrifiée. En outre, le nerf facial intratemporal n’est pas dévié et l’ACI pétreuse n’est pas entièrement exposée. Le sous-type D1 concerne les tumeurs de l’ITF antérieure, tandis que le sous-type D2 est conçu pour les lésions de la paroi orbitale latérale et les tumeurs de la fosse ptérygopalatine haute. Bien que ces approches préauriculaires ne comprennent pas de craniotomie temporale, le plancher de la base du crâne peut être foré pour permettre un accès complet à l’ITF.
Approche transfaciale antérieure (translocation faciale)
Compléter une incision de Weber-Fergusson, et l’étendre jusqu’au périoste du maxillaire, des os nasaux et du rebord orbitaire. L’approche de translocation traditionnelle, comme on le voit sur l’image ci-dessous, implique une incision horizontale sur le bord supérieur de l’os zygomatique, s’étendant dans le canthus latéral, pour rencontrer l’incision de Weber-Fergusson.
 Marquages représentant les incisions faciales pour une approche de translocation faciale.
Marquages représentant les incisions faciales pour une approche de translocation faciale. Dissection des branches frontales du nerf facial, utilisation d’un tube de silicone pour l’entubulisation, et transect. Réanastomosez ces branches nerveuses à la fin du cas, en utilisant une technique d’entubulisation. La dissection sous-périostée du maxillaire antérieur expose le nerf infra-orbitaire, qui est ensuite sectionné et marqué. Ensuite, un lambeau à base inférieure comprenant la lèvre supérieure, la joue, la paupière inférieure, la glande parotide et le nerf facial est réfléchi vers le bas. Élevez le lambeau de cuir chevelu fronto-temporal dans un plan sous-péricrânien, et réfléchissez-le antérieurement pour exposer les rebords supra-orbitaires, comme on le voit sur l’image ci-dessous.
 Exposition des régions maxillaire et orbitozygomatique.
Exposition des régions maxillaire et orbitozygomatique. Approche préauriculaire avec exposition antérieure
Alternativement, l’exposition peut être réalisée sans l’incision temporale en combinant l’approche préauriculaire avec l’exposition antérieure fournie par l’incision de Weber-Fergusson. Des ostéotomies orbitozygomatiques sont réalisées et jointes aux ostéotomies maxillaires pour libérer la face antérieure du maxillaire ipsilatéral en bloc avec le complexe orbitozygomatique. L’image ci-dessous représente les ostéotomies. Alternativement, le greffon osseux maxillaire peut être élevé comme un greffon vascularisé attaché au lambeau de joue, comme décrit par Catalano et al (1993).
 Ostéotomies.
Ostéotomies. Les muscles temporaux et masséters sont disséqués de l’os zygomatique à l’électrocautère. Les ostéotomies sont complétées selon les besoins pour l’ablation du maxillaire, et le greffon osseux est retiré. Une craniotomie temporale-subtemporale est effectuée, et le muscle temporal est réfléchi vers le bas. Après ces étapes, les limites antérieures, médianes et latérales de l’ITF sont bien exposées. Les plaques ptérygoïdes peuvent être retirées pour permettre un accès supplémentaire à l’ITF médian ou au nasopharynx. Leur base peut être retirée pour permettre leur résection en bloc avec le maxillaire.
Une craniotomie temporale-subtemporale fournit une exposition supplémentaire supérieure et permet la dissection des structures intracrâniennes. Après la résection de la tumeur, le muscle temporal peut être utilisé pour oblitérer le défaut chirurgical et permettre la séparation de la cavité crânienne des voies aérodigestives supérieures, comme décrit précédemment. Les attaches périostales et musculaires sont réparées, et les incisions sont fermées en utilisant une technique multicouche. La conjonctive est réparée avec une suture courante 6-0 à absorption rapide. Les canalicules lacrymaux sont endigués à l’aide d’un tube en silicone Crawford, qui est attaché à lui-même dans la cavité nasale. L’œil est fermé avec une tarsorrhaphie temporaire pendant 10 à 14 jours pour prévenir un ectropion de la paupière inférieure.
Approche transorbitaire
Une approche transorbitaire peut être utilisée pour compléter les expositions obtenues avec l’une des approches précédentes, améliorant ainsi l’exposition de l’apex orbitaire et du sinus caverneux. Réservez cette approche aux patients présentant des tumeurs bénignes de l’apex orbitaire et du sinus caverneux et qui ont perdu la vue en raison de la croissance de la tumeur. Une approche transorbitaire peut également être employée pour les néoplasmes malins de bas grade avec une implication minimale de l’apex mou orbitaire ou du nerf optique pour obtenir une ablation complète de la tumeur.
Une implication extensive des tissus mous orbitaires nécessite une exentération orbitaire. Cette approche consiste en une transection des tissus orbitaux postérieurs au globe avec préservation des attaches des tissus mous orbitaux (y compris le globe) au lambeau de cuir chevelu. L’apex orbitaire est retiré pour permettre un accès antérieur direct au sinus caverneux et à l’ICA caverneux. Les avantages de cette approche comprennent un meilleur cosmétique en raison de la préservation du globe, et une excellente exposition antérieure et latérale du sinus caverneux et de ses structures associées.
Approche transpterygoïdienne endoscopique
Une approche endoscopique nécessite un large couloir créé avec l’ablation du turbin moyen ipsilatéral à la lésion, une septectomie postérieure, et des sphénoïdotomies larges bilatérales. Cela permet une technique à 2 chirurgiens et 4 mains, qui implique l’introduction du scope, de l’aspiration et des instruments de dissection par les deux narines. Kasemsiri et al ont catégorisé les différentes approches transpterygoïdiennes endoscopiques et décrivent les étapes nécessaires pour créer le couloir chirurgical approprié.
L’approche de la fosse infratemporale nécessite une maxillectomie médiale avec la possibilité d’enlever la paroi latérale du méat inférieur et l’ouverture piriforme (Denker endoscopique). Une septectomie postérieure ou une septotomie (située à environ 1,5 cm de la columelle) permet une approche transeptale controlatérale. Ces deux manœuvres permettent d’accéder à l’ensemble de la paroi du sinus maxillaire postérieur par voie endoscopique. L’artère sphénopalatine est ligaturée et coupée, puis les parois postérieure et latérale du sinus maxillaire sont retirées. Selon les besoins d’exposition, une sphénoïdotomie peut être étendue vers le récessus ptérygoïde du sinus sphénoïde, en préservant l’artère et le nerf vidien, qui seront inférieurs à l’ouverture. Une quantité variable des plaques ptérygoïdes est enlevée pour accéder à la fosse infratemporale.
Si la tumeur s’étend ou prend naissance au niveau du nasopharynx ou envahit les plaques ptérygoïdes ou la trompe d’Eustache, ces 2 dernières structures sont enlevées sous le niveau du foramen rotundum (V2), mais l’artère vidienne et le nerf sont généralement sacrifiés. Le V2 peut être sectionné et suivi en intracrânien dans le ganglion de Gasser s’il est impliqué par la tumeur (extension périneurale). Une alternative viable et préférable est l’utilisation d’un lambeau nasoseptal de Hadad-Bassagaisteguy (le lambeau septal controlatéral est prélevé alors que l’artère sphénopalatine est ligaturée du côté ipsilatéral).
Approche transorale endoscopique
Chan et al ont décrit une nouvelle approche endoscopique transorale de la fosse infratemporale et de l’espace parapharyngé qui utilise l’espace entre le ramus mandibulaire et la tubérosité maxillaire comme couloir chirurgical. Ils ont pu explorer la fosse infratemporale depuis l’angle de la mandibule jusqu’à la grande aile sphénoïde et réséquer la pathologie chez quatre patients avec seulement des complications mineures et transitoires.
Une étude cadavérique de Patwa et al a indiqué que les structures critiques de la fosse infratemporale peuvent être adéquatement exposées par l’approche assistée endoscopique transorale far-médiale, l’accès aux différentes zones de la fosse étant assuré par deux couloirs chirurgicaux secondaires, plus précisément les triangles super-médial et inféro-latéral.
Considérations reconstructives
S’attaquer aux déficits fonctionnels et cosmétiques créés par la tumeur ou l’intervention en une seule étape chirurgicale si cela est sans danger pour le patient. Si une paralysie faciale temporaire est prévue, une protection de la cornée à l’aide de lubrifiants, une tarsorrhaphie latérale temporaire, ou les deux, sont généralement adéquats. La greffe du nerf facial, cependant, implique une période de récupération plus longue. Il est donc conseillé d’insérer un implant de poids en or dans la paupière supérieure. Les frondes fasciales statiques ou les transpositions musculaires sont indiquées lorsqu’une reconstruction immédiate du nerf facial n’est pas possible.
Un lambeau de transposition du muscle temporal suffit à séparer la cavité crânienne du tractus aérodigestif supérieur et à oblitérer l’espace mort. Les lambeaux libres microvasculaires, tels que le lambeau de rectus abdominis (pour les défauts de tissus mous), le lambeau de latissimus dorsi (pour les défauts myocutanés ou massifs) ou le lambeau composite iliaque (pour les défauts nécessitant une reconstruction osseuse), sont indiqués lorsque le muscle temporal ou son apport sanguin sera sacrifié dans le cadre de la résection oncologique ; lorsque le patient nécessite une résection complexe impliquant des lambeaux de tissus composites avec de la peau, de l’os ou les deux ; ou lorsque la chirurgie extirpatrice entraîne un défaut de tissus mous massif et un espace mort. Ces besoins sont généralement anticipés lors de la planification chirurgicale, et le patient et les consultants (par exemple, le chirurgien microvasculaire) sont informés en conséquence.
Lorsque l’on utilise une approche endonasale endoscopique, les défauts de la base du crâne qui impliquent l’exposition de l’ACI ou une fistule de LCR sont réparés en utilisant une matrice de collagène (DuraGen) comme greffe d’incrustation, suivie du lambeau nasoseptal de Hadad-Bassagaisteguy. Ce lambeau est basé sur l’artère nasale postérieure et peut être conçu pour couvrir des défauts étendus de la base du crâne, y compris les structures neurovasculaires. Son utilisation doit être anticipée et le lambeau doit être prélevé avant la septectomie postérieure car celle-ci détruit son apport sanguin. Le lambeau est soutenu par des éponges extensibles, un emballage en bandes ou le ballonnet d’une sonde de Foley 12F. Alternativement, ou si le HBF n’est pas disponible, un lambeau de fascia temporo-pariétal peut être transposé dans le défaut via un tunnel transpterygoïde.