‘ Utilizar pruebas de provocación para confirmar una sospecha diagnóstica en un paciente que presenta una mononeuropatía por atrapamiento periférico. B
‘ Considerar las pruebas de electrodiagnóstico para ayudar a diagnosticar una presentación difícil, descartar un diagnóstico competitivo o aclarar un cuadro clínico atípico o una historia subjetiva vaga. A
‘ Evaluar a cualquier paciente que presente una distribución nerviosa no anatómica de los síntomas -por ejemplo, ardor, entumecimiento y hormigueo en toda la mano- para determinar si se trata de una neuropatía metabólica, en lugar de un atrapamiento. B
Fuerza de recomendación (SOR)
A Pruebas de buena calidad orientadas al paciente
B Pruebas inconsistentes o de calidad limitada orientadas al paciente
C Consenso, práctica habitual, opinión, pruebas orientadas a la enfermedad, series de casos
Las dolencias neuropáticas de la mano -para las que los pacientes suelen buscar atención médica cuando el dolor o las parestesias empiezan a interferir con su rutina diaria- son comunes y diversas. La capacidad de evaluar y diagnosticar con precisión las neuropatías por compresión de las extremidades superiores es fundamental para los médicos de atención primaria.
La evaluación comienza, por supuesto, con una minuciosa anamnesis de la enfermedad actual y los antecedentes médicos, que ayuda a definir un amplio diagnóstico diferencial y a identificar las comorbilidades. La exploración física, incluyendo el uso juicioso de pruebas de provocación, permite identificar objetivamente el déficit patológico, evaluar la función y la coordinación de múltiples sistemas orgánicos y detectar la disfunción nerviosa. Los resultados determinan si se necesitan herramientas adicionales, como las pruebas de electrodiagnóstico.
Hemos creado esta guía, que se detalla en el texto, las tablas y las figuras que siguen, para ayudarle a perfeccionar su capacidad de diagnosticar con precisión a los pacientes que presentan neuropatías por compresión de la mano.
La historia clínica: Saber qué preguntar
Para definir claramente los síntomas y la discapacidad de un paciente, comience con una historia completa de la queja que presenta.
Infórmese sobre el inicio de los síntomas y su cronicidad. ¿El dolor o las parestesias comenzaron después de una lesión? ¿Están los síntomas asociados al uso repetitivo de la extremidad? ¿Se producen por la noche?
Precisar la localización o distribución del dolor o las parestesias. Es fundamental identificar el nervio afectado.1,2 Pida a los pacientes que completen un perfil de la mano o de la extremidad superior que documente la ubicación y/o el tipo de entumecimiento, hormigueo o disminución de la sensibilidad. Un diagrama de los nervios periféricos responsables de la inervación sensorial de la mano (FIGURA 1) es una forma eficaz de examinar a las personas con alto riesgo de sufrir el síndrome del túnel carpiano (STC) o el síndrome del túnel cubital (STC).1,2
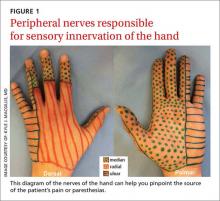
Un informe del paciente como «tengo toda la mano entumecida» requiere una pregunta de seguimiento para determinar si el dedo meñique está afectado,3 lo que indicaría que el nervio cubital, y no sólo el nervio mediano, está afectado. Y si un paciente dice sentirse como si llevara guantes o manoplas, es esencial considerar la posibilidad de una neuropatía sistémica en lugar de una única neuropatía periférica.3
Recoger la información básica del paciente. Pregunte sobre la dominancia de la mano, la ocupación y la función de base, ya que todo o parte de ello puede ser fundamental para la evaluación y el inicio del tratamiento.4,5
Revise las afecciones sistémicas y los medicamentos
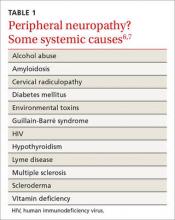
Una amplia gama de comorbilidades, como la radiculopatía cervical, la diabetes, el hipotiroidismo y las deficiencias vitamínicas (TABLA 1),6,7 pueden ser responsables de las dolencias neuropáticas de la mano, y es fundamental una revisión exhaustiva de las dolencias sistémicas y de los antecedentes médicos. Incluya un historial de medicación y una revisión de procedimientos anteriores, como cirugías postraumáticas de la mano o de la extremidad superior o cirugías de descompresión nerviosa, que pueden proporcionar información adicional sobre la etiología de la enfermedad.
Los síntomas guían el examen físico, las pruebas de provocación
A continuación se realiza un examen físico, que incluye pruebas de provocación, basado en los síntomas informados, el historial médico y la sospecha de la fuente de compresión nerviosa.
Síndrome del túnel carpiano
El STC es la neuropatía periférica más frecuente.8 Los pacientes suelen referir dolor nocturno o parestesias en la distribución distal del nervio mediano, que comprende la superficie palmar del pulgar, el índice, el medio y la mitad radial del dedo anular.
Los investigadores han identificado 6 criterios clínicos estandarizados para el diagnóstico del STC. Dos criterios -entumecimiento sobre todo en el territorio del nervio mediano y entumecimiento nocturno- pueden determinarse durante la historia de la enfermedad actual.Los otros 4, que se detallan a continuación, se encontrarán durante la exploración física.9
Debilidad o atrofia tenar.9 Comience su evaluación inspeccionando la musculatura tenar en busca de cambios atróficos. El examen motor de la musculatura intrínseca inervada por la rama motora recurrente del nervio mediano incluye la evaluación de la fuerza de abducción del pulgar (evaluada aplicando resistencia a la base de la articulación metacarpofalángica hacia la palma de la mano en la posición de abducción máxima) y la fuerza de oposición (evaluada aplicando fuerza a la MCPJ desde la cara cubital).10
Test de Phalen positivo.9 Las pruebas de provocación para el STC incluyen la prueba de Phalen (sensibilidad del 43% al 86%, especificidad del 48% al 67%),11 que consiste en intentar reproducir el entumecimiento u hormigueo en el territorio del nervio mediano en los 60 segundos siguientes a la flexión completa de la muñeca. Pida al paciente que mantenga sus antebrazos en posición vertical con los codos apoyados en la mesa (permitiendo que la gravedad flexione las muñecas),12 y que le diga si se produce adormecimiento u hormigueo.
Signo de Tinel positivo.9 El signo de Tinel (sensibilidad 45%-75%, especificidad 48%-67%)11 se realiza golpeando ligeramente el nervio mediano desde el extremo proximal al distal sobre el túnel carpiano. La prueba es positiva si se producen parestesias. Las pruebas de provocación también pueden incluir la prueba de Durkan, también conocida como prueba de compresión carpiana. La prueba de Durkan (sensibilidad del 49% al 89%, especificidad del 54% al 96%)11 consiste en colocar el pulgar directamente sobre el túnel carpiano y mantener una ligera compresión durante 60 segundos, o hasta que se produzcan parestesias.
Prueba de discriminación de dos puntos positiva.9 Para evaluar la gravedad de la enfermedad del STC, utilice la discriminación de dos puntos para evaluar la sensación del paciente cualitativa y cuantitativamente. Sin embargo, la discriminación de dos puntos sólo puede probarse si la sensación de tacto ligero está intacta. Normalmente se realiza aplicando ligeramente 2 puntos de calibre a distancias fijas suficientes para blanquear la piel, pero algunos clínicos han utilizado otras herramientas, como un clip modificado.13 A continuación se registra la distancia más pequeña a la que el paciente puede detectar 2 estímulos distintos.
Los investigadores han informado de una media de 3 a 5 mm para la discriminación de 2 puntos en la yema del dedo y una discriminación normal de 2 puntos de 6 a 9 mm en la superficie volar de la mano (TABLA 2).14,15
La prueba de colapso por rascado (sensibilidad del 64%, especificidad del 99%) es un examen complementario que utiliza una medida de resultado diferente para diagnosticar el STC.16 Consiste en rascar ligeramente la piel sobre el túnel carpiano comprimido mientras el paciente realiza una rotación externa bilateral resistida y sostenida del hombro en posición de aducción. Una pérdida momentánea de la resistencia muscular a la rotación externa indica una prueba positiva.
