Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510
Informe de caso
Jingyao Liu, Jiguo Gao, Chunkui Zhou ![]()
Departamento de Neurología, Primer Hospital de la Universidad de Jilin, Changchun 130031, China.
Liu J, Gao J, Zhou C. Informe de un caso de meningitis eosinofílica causada por Angiostrongylus cantonensis. Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510. Disponible en https://www.medsci.org/v08p0510.htm
Angiostrongylus cantonensis es la causa más común de meningitis eosinofílica en humanos. Suele estar causada por la ingestión de huéspedes intermedios crudos o inadecuadamente cocinados o de alimentos contaminados con larvas infecciosas de tercer estadio. Describimos un caso de meningitis eosinofílica causada por A. cantonensis en un paciente chino. El paciente tenía antecedentes de haber comido pescado crudo y caracoles. Describimos las características clínicas del paciente, el proceso diagnóstico y los tratamientos. También proporcionamos una breve actualización para los médicos sobre las características, el diagnóstico y el tratamiento de la meningitis eosinofílica causada por A. cantonensis, con especial énfasis en la actualización de la prevalencia y el tratamiento de la enfermedad en China.
Palabras clave: meningitis eosinofílica, angiostrongiliasis, diagnóstico, China
Introducción
La angiostrongiliasis, la causa infecciosa más común de la meningitis eosinofílica, resulta de la infección por el nematodo parasitario Angiostrongylus cantonensis1. Aquí presentamos un caso de meningitis eosinofílica debida a A. cantonensis.
Informe del caso
Un hombre de 24 años, previamente sano, acudió a nuestro hospital con una cefalea de tres días de duración el 3 de abril de 2009. El paciente era un cocinero que trabajaba en la provincia de Jilin, China. Tres días antes de la hospitalización, el paciente tenía fiebre (37,5-38ºC) y una cefalea continua con náuseas pero sin vómitos. No presentaba miotonía ni convulsiones. Fue remitido al Servicio de Neurología con una cefalea de causa desconocida y fue examinado mediante pruebas rutinarias. Una punción lumbar reveló una presión de apertura de 240 mmH2O. El LCR era incoloro y transparente y tenía 730 x 106/L de glóbulos blancos, 0,73 g/L de proteínas, 1,80 mM de glucosa y 125,4 mM de cloruro. El análisis del LCR dio los siguientes resultados: eosinófilos 34%, linfocitos 60% y monocitos 6%. La prueba de hemaglutinación indirecta con suero sanguíneo y LCR fue negativa. La paciente fue tratada por meningitis viral con medicamentos antivirales y antiinflamatorios como aciclovir y dexametasona durante seis días. Tras el tratamiento, el dolor de cabeza del paciente se alivió y la temperatura corporal fue normal. Fue dado de alta en nuestro hospital a petición suya. No ha tenido ni dolor de cabeza ni fiebre desde que salió del hospital. En un examen de seguimiento el 16 de abril de 2009, la punción lumbar mostró una presión de 180 mmH2O. El LCR era incoloro y transparente y contenía 1520 × 106 glóbulos blancos, 1,26 g/L de proteínas, 1,70 mM de glucosa y 124,8 mM de cloruro. También se determinó que había un 28% de eosinófilos, un 7% de linfocitos y un 2% de neutrófilos. Se le remitió entonces al Servicio de Neurología con el diagnóstico de meningitis por segunda vez.
Epidemiología
El paciente había trabajado durante dos años en una marisquería como cocinero. Le gustaba comer marisco crudo y antes de enfermar comía frecuentemente caracoles.
Examen físico
El paciente no tenía ningún defecto en el habla. Las papilas binópticas mostraban límites claros. El movimiento ocular era normal en todas las direcciones. No había nistagmo. La paciente no tenía signos de irritación meníngea ni daños en los nervios craneales. La fuerza, el tono y la sensibilidad de los músculos eran normales. Los reflejos de sacudida de sus extremidades eran simétricos y el reflejo patológico era negativo.
Examen auxiliar
Múltiples punciones lumbares revelaron que los niveles de eosinófilos eran más altos que el rango normal (hasta un 34%; véase la figura 1), consistente con una inflamación eosinofílica. Las pruebas hematológicas revelaron un número creciente de eosinófilos (Tabla 1). Las funciones hepática y renal eran normales. La velocidad de eritrosedimentación también estaba dentro del rango normal. El paciente fue negativo para el virus de la inmunodeficiencia humana, la sífilis, la cisticercosis y el examen de heces. Una tomografía computarizada (TC) de la cabeza no mostró ninguna evidencia de anormalidad. El LCR fue negativo para la tinción ácido-resistente y la tinción de tinta china, y no presentaba cisticercos ni anticuerpos contra el virus del herpes simple.
Tratamientos
Como el paciente tenía hipertensión intracraneal, lo tratamos mediante deshidratación cerebral para reducir la presión intracraneal. También se le trató con 10 mg/d de dexametasona (una hormona glucocorticoide sintética) y con infusión de líquidos. Posteriormente se redujo el número de eosinófilos, lo que se demostró en las pruebas hematológicas y en el examen del LCR (Tabla 1). La cantidad de dexametasona se redujo gradualmente. El paciente se sintió mejor y no tuvo cefalea, mareos ni fiebre. Fue dado de alta de nuestro hospital después de 15 días, cuando volvió a su estado normal.
Una imagen de la tinción de hematoxilina y eosina del LCR del paciente, ×200.
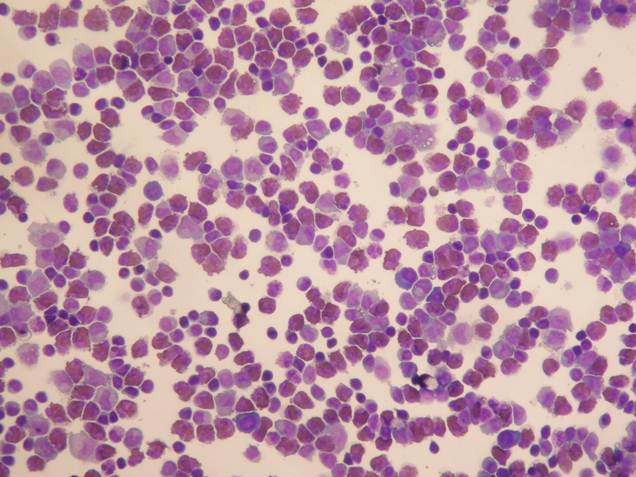 (Haga clic en la imagen para ampliarla.)
(Haga clic en la imagen para ampliarla.)
Análisis bioquímicos y ctílicos del LCR del paciente y análisis hematológicos.
| Fecha | Análisis bioquímicos y ctílicos del LCR | Análisis hematológicos | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| PIC(mm H2O) (80-180) |
WBC (×106/L) (0-8) |
Pro (g/L) (0.15-0.45) |
Glu (mM) (2.5-4.5) |
Cl (mM) (120-130) |
Ly (%) (0) |
NE (%) (0) |
EO (%) (0) |
MO (%) (0) |
WBC (×109/L) (4-10) |
NE (%) (50-70) |
EO (%) (0.5-5) |
Eos (×109/L) 0.02-0.50 |
||
| 4/3/2009 | 240 | 730 | 0.73 | 1.8 | 125.4 | 60 | _ | 34 | 6 | 11.2 | 47 | 15 | 1.65 | |
| 4/16/2009 | 180 | 1520 | 1.26 | 1.7 | 124.8 | 70 | 2 | 28 | _ | 11.06 | 54.8 | 12.10 | 1.34 | |
| 4/27/2009 | 200 | 380 | 0.59 | 2.1 | 124.9 | 72 | _ | 28 | _ | 7.3 | 41.4 | 4.7 | 0.34 | |
| 5/9/2009 | _ | _ | _ | _ | _ | _ | _ | _ | _ | 9.9 | 42.8 | 1.3 | 0.13 | |
| 5/11/2009 | 180 | 120 | 0.62 | 2.6 | 123.8 | 75 | _ | 15 | 10 | _ | _ | _ | _ | |
| 5/22/2009 | 190 | 40 | 0.54 | 2.7 | 125.2 | 86 | _ | 6 | 8 | _ | _ | _ | _ | |
Discusión
Las etapas clínicas de la meningitis eosinofílica incluyen una etapa latente que dura de 3 a 36 d (promedio de 15 d), sin signos clínicos evidentes. Los síntomas de la siguiente etapa prodrómica son leves y pueden incluir fiebre, dolor de cabeza, mareos, abdominalgia, diarrea y falta de fuerza. En algunos pacientes, los síntomas pueden resolverse sin ningún tratamiento. En la siguiente fase, la aguda, los pacientes tienen fiebre y dolor de cabeza intensos con náuseas, vómitos y sensaciones anormales en la piel (por ejemplo, entumecimiento, dolor, hormigueo, ardor). Algunos pacientes presentan rigidez de cuello, adormecimiento de la cara o las extremidades, fotofobia y diplopía. Los síntomas en la fase aguda pueden durar de una semana a dos meses o incluso más. En la fase de recuperación, los síntomas empiezan a desaparecer y los pacientes recuperan gradualmente su estado normal. La recuperación puede durar varias semanas, dependiendo del individuo. Algunas mediciones (como el recuento de eosinófilos, la presión del LCR, las señales positivas de la resonancia magnética de la cabeza y la sombra del pulmón) y las sensaciones ligeramente anormales podrían durar más tiempo.
La angiostrongiliasis es muy rara en el norte de China2, incluida la provincia de Jilin, donde se encuentra nuestro hospital. Además, como las larvas mueren poco después de llegar al sistema nervioso central, es muy poco probable encontrar pruebas definitivas (es decir, las larvas) en el LCR. Se ha desarrollado un método de diagnóstico inmunológico, pero no ha sido ampliamente adoptado3. La infección por gnatostoma es otra causa de meningitis eosinofílica4. En Cuba, Ecuador y otros países están utilizando reibergramas como herramienta auxiliar en el diagnóstico5. Por lo tanto, nuestra experiencia con esta enfermedad era limitada. Sin embargo, el paciente era cocinero y le gustaba comer pescado y caracoles crudos, que son potenciales vectores de A. cantonensis. Basándonos en esto y en los exámenes, diagnosticamos que el paciente tenía angiostrongiliasis.
El tratamiento estándar para la meningitis eosinofílica causada por la infección por A. cantonensis ha sido controvertido6. La angiostrongiliasis suele tratarse con albendazol. También puede utilizarse una hormona cortical suprarrenal combinada con deshidratación y terapia neurotrófica. La terapia combinada con albendazol y dexametasona también ha demostrado ser eficaz7. A veces no hubo diferencias en la duración o la gravedad de la enfermedad en los pacientes tratados sólo con analgésicos, con analgésicos y glucocorticosteroides, o con analgésicos y antibióticos8. El paciente aquí descrito respondió bien a la dexametasona. También le dimos un tratamiento de deshidratación. El paciente se recuperó completamente tras 15 días de tratamiento. En conclusión, pudimos diagnosticar y tratar con éxito a un paciente con meningitis eosinofílica causada por A. cantonensis, basándonos en los signos clínicos y en sus hábitos alimentarios. El manejo del paciente fue eficaz.
Aunque A. cantonensis y sus vectores son endémicos en el sudeste asiático y la cuenca del Pacífico, la globalización ha permitido su propagación y más viajeros se encuentran con los parásitos9. No es una enfermedad común en el norte de China y podría ser que la enfermedad se esté extendiendo como ocurre en Sudamérica5. Para evitar un diagnóstico erróneo, en el caso de los pacientes con un elevado número de eosinófilos en sangre y LCR, los médicos deben considerar la angiostrongiliasis y diferenciarla de enfermedades como la cisticercosis cerebral y la meningitis tuberculosa.
Conflicto de intereses
Los autores han declarado que no existe ningún conflicto de intereses.
1. Lo Re V3rd, Gluckman SJ. Meningitis eosinofílica. Am J Med. 2003;114:217-223
2. Li H, Xu F, Gu JB, Chen XG. A severe eosinophilic meningoencephalitis caused by infection of Angiostrongylus cantonensis. Am J Trop Med Hyg. 2008;79:568-570
3. Eamsobhana P, Yong HS. Immunological diagnosis of human angiostrongyliasis due to Angiostrongylus cantonensis (Nematoda: Angiostrongylidae). Int J Infect Dis. 2009;13:425-431
4. Catalano M, Kaswan D, Levi MH. Amplia gama de parásitos que causan meningitis eosinofílica. Clin Infect Dis. 2009;49(8):1283
5. Dorta-Contreras AJ, Padilla-Docal B, Moreira JM. et al. Hallazgos neuroinmunológicos en la meningitis por Angiostrongylus cantonensis en pacientes ecuatorianos. Arq Neuropsiquiatr. 2011;69(3):466-469
6. Tsai HC, Lai PH, Sy CL. et al. Encefalitis causada por Angiostrongylus cantonensis después de comer ranas crudas mezcladas con vino como suplemento de salud. Intern Med. 2011;50(7):771-774
7. Diao Z, Chen X, Yin C. et al. Angiostrongylus cantonensis: efecto de la terapia combinada con albendazol y dexametasona en la expresión genética de citoquinas Th en PBMC de pacientes con meningitis eosinofílica. Exp Parasitol. 2009;123:1-5
8. Punyagupta S, Juttijudata P, Bunnag T. Eosinophilic meningitis in Thailand: clinical studies of 484 typical cases probably caused by Angiostrongylus. Am J Trop Med Hyg. 1975;24:921-931
9. Luessi F, Sollors J, Torzewski M. et al. Eosinophilic meningitis due to Angiostrongylus cantonensis in Germany. J Travel Med. 2009;16:292-294