Estudio de casos y revisión del esófago de Jackhammer
Robin Germán Prieto Ortiz MD (1), Álvaro Andrés Gómez Venegas MD (2), Albis Cecilia Hani de Ardila MD (3)
(1) Cirujano general y residente de gastroenterología de la Fundación Universitaria Sanitas. Bogotá, Colombia.
(2) Internista y Gastroenterólogo del Instituto Gastroclínico en Medellín, Colombia.
(3) Internista y Gastroenterólogo, Director de la Unidad de Gastroenterología y Fisiología Digestiva del Hospital Universitario San Ignacio en Bogotá, Colombia.
Este trabajo fue presentado como póster en la Convención ACADI 2015.
Recibido: 24-09-15 Aceptado: 25-07-16
Resumen
El esófago de Jackhammer es un trastorno peristáltico hipercontráctil. Según la segunda versión de la Clasificación de Chicago de la motilidad esofágica, el esófago de martillo neumático se define manométricamente por integrales contráctiles distales superiores a 8000 mm Hg/cm/s que indican una amplitud y velocidad muy elevadas. Presentamos una serie de cinco pacientes con esófago en martillo neumático a los que se les practicó una manometría esofágica de alta resolución (HREM) en la que se recogieron datos clínicos y manométricos. Eran tres hombres y dos mujeres cuyas edades oscilaban entre los 41 y los 73 años. Tres de ellos habían sido diagnosticados de enfermedad por reflujo gastroesofágico y presentaban síntomas de disfagia, acidez y regurgitación. El principal hallazgo endoscópico fue la presencia de hernia de hiato y de presbiterio en dos pacientes. La HREM mostró ondas de hasta 4 mm Hg superiores a 8000 mm Hg/cm/s. En tres de los cinco pacientes había múltiples ondas. Aunque la nueva tercera versión de la clasificación de Chicago exige dos ondas con ICD superiores a 8000 mm Hg/cm/s para confirmar el diagnóstico de esófago en martillo neumático, hay que tener en cuenta que aún no disponemos de equipos que permitan interpretar la MAR y clasificar los trastornos esofágicos según la v.3 de Chicago, por lo que en nuestra unidad de fisiología seguimos informando de la MAR con presorción. Concluimos que el esófago en martillo neumático es una enfermedad con una presentación clínica variada que va desde la disfagia y el dolor torácico hasta los síntomas de ERGE. El diagnóstico debe confirmarse mediante HREM.
Palabras clave
Esófago de martillo neumático, manometría esofágica de alta resolución.
INTRODUCCIÓN
El esófago de Jackhammer es un trastorno motor esofágico hipercontráctil. El esófago de Jackhammer se define mediante manometría de alta resolución (HRM) cuando se producen ondas de contracción de gran amplitud y velocidad que tienen una integral contráctil distal (ICD) superior a 8000 mm Hg/cm/s. (1, 2) Presentamos una serie de cinco casos con sus características clínicas y manométricas más una revisión del tema.
METODOLOGÍA
Revisamos los reportes de manometría esofágica de alta resolución realizados en la unidad de fisiología del Hospital San Ignacio de Bogotá el año pasado para diagnóstico de jackhammer esofágico. Se encontraron cinco casos. Se registraron los síntomas digestivos de los pacientes y se revisaron los estudios adicionales como la endoscopia del tracto gastrointestinal superior (UDE), los enemas de bario y la HRM. A continuación se recopilaron las variables relevantes para el análisis de los casos. Por último, se realizó una búsqueda en PubMed con los términos de búsqueda Jackhammer esophagus y hypercontractile esophagus. Se generó un texto con el que revisar que se anexa al final de la lista de referencias.
CASOS
Primer caso
El paciente era un hombre de 63 años que había sufrido un infarto agudo de miocardio en 2014 que comprometió tres vasos. Fue tratado inicialmente con stent coronario que fue seguido de revascularización miocárdica quirúrgica y dos puentes coronarios. El paciente consultó por un dolor torácico persistente de características atípicas que se acompañaba de disfagia para sólidos, pero no se encontraron alimentos impactados. Los estudios cardiológicos descartaron un origen cardiogénico. La endoscopia digestiva alta fue normal. La HRM encontró 1 de 10 ondas con un ICD de 8.351 mm Hg/cm/s. Otras ondas midieron más de 5.000 mm Hg/cm/s (Tablas 1 y 2 y Figura 1).



Segundo caso
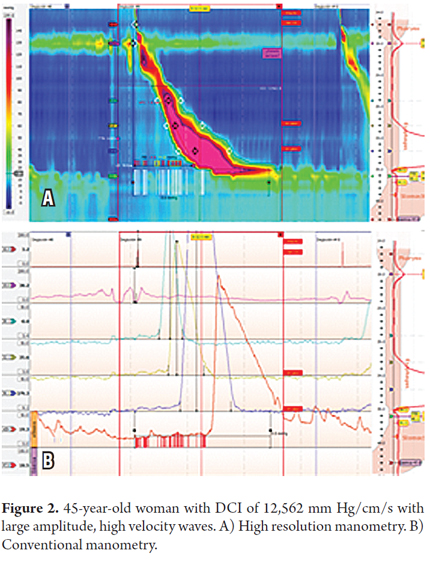
La paciente era una mujer de 45 años con síntomas típicos de enfermedad por reflujo gastroesofágico (ERGE) causada por pirosis y regurgitación sin disfagia ni dolor torácico que era refractaria al tratamiento con inhibidores de la bomba de protones (IBP). La endoscopia superior mostró una hernia hiatal y una esofagitis. Dado que había sido refractaria al tratamiento, se realizó una MH. Se encontró que tres de cada 11 ondas tenían ICD superiores a 5.000 mm Hg/cm/s, y una de cada 11 medía más de 8.000 mm Hg/cm/s (12.562). La presión intrabólica durante la HRM fue normal (Tablas 1 y 2 y Figura 2).
Tercer caso
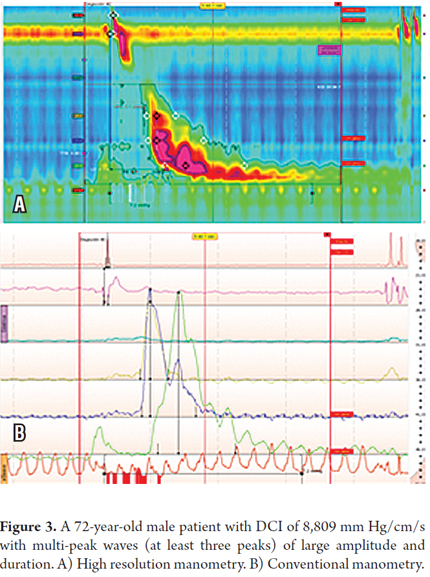
El paciente era un hombre de 72 años con síntomas típicos de enfermedad por reflujo gastroesofágico (ERGE) que además presentaba disfagia ocasional para sólidos. La endoscopia superior no mostraba anomalías, pero un enema de bario mostraba un presbyesófago y un aparente divertículo esofágico. La HRM encontró tres ondas con ICD de más de 5.000 mm Hg/cm/s, una con un ICD de 8.809 mm Hg/cm/s. También había seis ondas de múltiples picos que reforzaron el diagnóstico de martillo neumático esofágico (tablas 1 y 2 y figura 3).
Cuarto caso
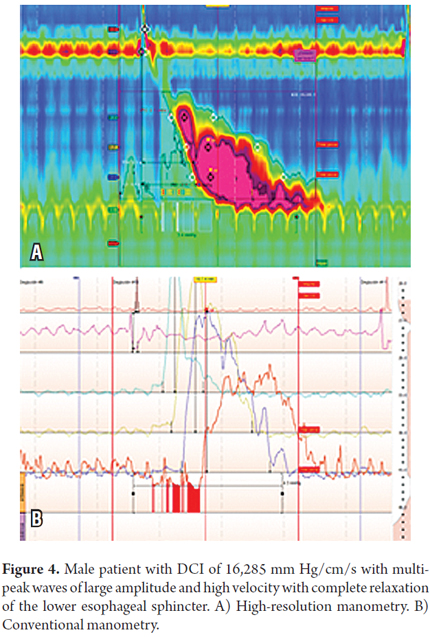
Un paciente varón de 73 años con una historia de larga duración de ERGE sin disfagia ni dolor torácico y con síntomas típicos que se habían vuelto refractarios a los IBP. La endoscopia reveló una hernia de hiato y un presbiterio sin esofagitis. La HRM encontró que ocho de las doce ondas tenían múltiples picos de más de 5.000 mm Hg/cm/s y que cuatro tenían ICD por encima de 8.000 mm Hg/cm/s. El ICD más alto fue de 16.285 mm Hg/cm/s. Este paciente también tenía una presión intrabólica elevada de 26 mm Hg. (Tablas 1 y 2 y Figura 4).
Quinto caso
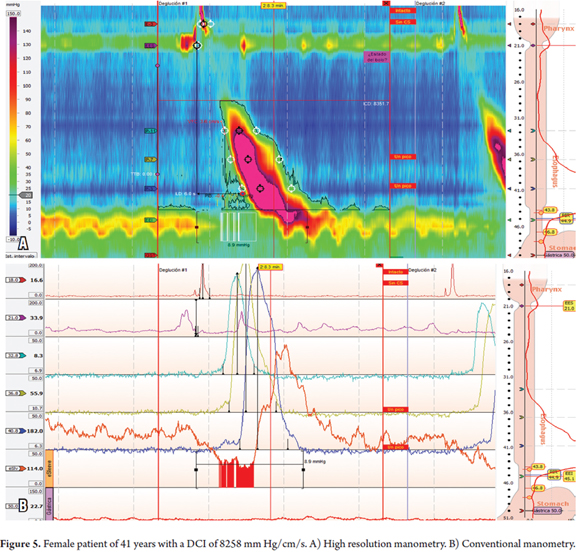
Una paciente de 41 años de edad que había padecido síntomas de globus pharyngis ocasional sin disfagia ni dolor torácico durante dos años. La endoscopia superior no encontró nada significativo. La HRM mostró que 8 de las 10 ondas tenían ICD superiores a 5.000 mm Hg/cm/s y que tres de las diez ondas eran multipico, incluida una con un ICD superior a 8.000 (8.258 mm Hg/cm/s) (tablas 1 y 2 y figura 5).
REVISIÓN TÓPICA
Actualización de la clasificación de los trastornos de la contractilidad esofágica
El Grupo Internacional de Trabajo sobre Motilidad y Función Gastrointestinal, dirigido por el Dr. Peter Kahrilas, de la Universidad Northwestern de Chicago (Illinois), ha asumido la responsabilidad de recopilar las pruebas disponibles y crear criterios de consenso para definir los trastornos de la contractilidad esofágica. La última versión de su clasificación (v.3 Chicago 2015) establece cinco grupos de resultados que se basan en el análisis del estado funcional del esfínter esofágico inferior (EEI) y del peristaltismo. La alteración del estado funcional del EEI se determina mediante la medición de la presión de relajación integrada (PIR). (1, 2) Hay que tener en cuenta que nuestra unidad de fisiología sigue utilizando el método más antiguo para informar de los resultados de la manometría esofágica porque todavía no dispone del equipo necesario para interpretar y clasificar los trastornos esofágicos de acuerdo con Chicago v.3. (1) Basándose en los nuevos criterios (Tabla 3) se han establecido los siguientes tres grupos de anomalías manométricas esofágicas:

1. Los trastornos del tracto de salida incluyen la acalasia tipos I, II y III, y la obstrucción del tracto de salida (sin cambios respecto a la versión anterior).
2. Los trastornos del peristaltismo mayor no tienen alterada la PIR (<15 mm Hg). Incluyen los diagnósticos de espasmos esofágicos distales con más de un 20% de contracciones prematuras, aperistalsis (ausencia de ondas peristálticas) y esófago en martillo neumático cuando se producen al menos dos ondas con ICD superior a 8.000 mm Hg/cm/s. En Colombia se siguen utilizando los criterios de la anterior clasificación de Chicago para este trastorno de una sola onda de alta contractilidad. La nueva clasificación elimina el diagnóstico de esófago cascanueces ya que esta alteración manométrica ocurre frecuentemente en pacientes sanos y no es un verdadero trastorno de la contractilidad esofágica.
3. Los trastornos menores del peristaltismo se caracterizan por una PIR normal asociada a ondas inefectivas (más del 50%) en lo que ahora se denomina trastorno de la motilidad inefectiva. Si más del 50% de las ondas son eficaces, pero están fragmentadas en igual porcentaje de casos, se diagnostica peristaltismo fragmentado. (2)
DEFINICIÓN DE ESÓFAGO DE JACKHAMMER
El esófago de Jackhammer es un trastorno motor hipercontráctil del esófago que se diagnostica con HRM cuando las ondas esofágicas tienen gran amplitud y alta velocidad, de modo que el ICD mide más de 8.000 mm Hg/cm/s. (1,2) Puede asociarse a obstrucciones del flujo de salida o a anomalías del esfínter esofágico inferior. (3, 4)
FISIOPATOLOGÍA
La característica hipercontráctil del esófago en martillo neumático es el resultado de la asincronía temporal entre las contracciones de las capas musculares circular y longitudinal de la muscularis y se debe probablemente a una actividad colinérgica excesiva. (5) La detección de estas anomalías en pacientes diabéticos con neuropatía autonómica por Loo et al. apoya esta hipótesis de exceso de estimulación colinérgica. (6) En este estudio, las contracciones de varios picos también fueron más frecuentes en los pacientes diabéticos con neuropatía que en los sujetos de control o en los diabéticos sin neuropatía. Esto también puede ocurrir en pacientes con esófago en martillo neumático en los que también se ha observado un aumento del grosor de la musculatura lisa esofágica. (7)
Existe una relación clínica y fisiopatológica entre los trastornos esofágicos hipercontráctiles y la ERGE. (8) Un estudio de Crespin et al. ha encontrado que una gran proporción de pacientes (69,2%) con trastornos esofágicos hipercontráctiles también tienen síntomas de ERGE de regurgitación y/o ardor de estómago y que el 53% tenía una exposición anormal al pH ácido medido por la monitorización del pH esofágico. (9) Algunos de estos pacientes se sometieron a una fundoplicación de Nissen con resolución de los síntomas, disminución de la exposición al pH ácido y, sobre todo, normalización del peristaltismo esofágico. Los autores concluyen que los síntomas de los pacientes con trastornos hipercontráctiles, los síntomas típicos del reflujo y la acidez relacionada con la ERGE, mejoran con el tratamiento que reduce la exposición al pH ácido y que este tratamiento también resuelve los trastornos de la contractilidad esofágica.
SÍNTOMAS Y SIGNOS CLÍNICOS
La disfagia, el dolor torácico, la regurgitación y el dolor epigástrico se asocian a los trastornos esofágicos hipercontráctiles pero no son específicos de estos trastornos. Cuando están presentes, deben descartarse otros trastornos, como las patologías cardíacas que pueden tener un potencial letal, antes de considerar los trastornos esofágicos hipercontráctiles. (10). Richter y Castell realizaron un estudio en el que encontraron que menos del 5% de los pacientes con estos síntomas tenían trastornos del peristaltismo demostrables mediante manometría esofágica. (11) La prevalencia combinada de espasmos esofágicos distales, acalasia esofágica espástica y esófago en martillo neumático es sólo del 2%. (12, 13) El deterioro del tránsito de los bolos esofágicos puede ser la causa de las contracciones espásticas y puede explicar la disfagia. El dolor torácico se debe probablemente a la alteración de las contracciones, y la hipersensibilidad puede explicarse por la percepción de acidez en pacientes sin evidencia demostrable de reflujo. (14) Estos pacientes presentan con frecuencia divertículos epifrénicos que pueden producirse como resultado de trastornos hipercontráctiles. La presencia de un divertículo también podría explicar los síntomas de disfagia o regurgitación. (15)
DIAGNÓSTICO
Endoscopia del tracto digestivo superior
La primera exploración que debe realizarse como parte del estudio inicial de los síntomas referidos por el paciente es una endoscopia del tracto digestivo superior aunque los resultados suelen ser normales. A veces la endoscopia muestra contracciones anormales o cambios en la anatomía del esófago. Si hay una alta sospecha, también deben tomarse muestras de biopsia para descartar una esofagitis eosinofílica, especialmente cuando la disfagia es un síntoma prominente. (16)
Manometría esofágica
La manometría esofágica es el patrón de oro diagnóstico para el estudio de la motilidad esofágica anormal, más aún con la llegada de la manometría de alta resolución. La manometría de alta resolución es superior a la manometría convencional para evaluar la unión gastroesofágica y para cuantificar la amplitud contráctil y la velocidad de la onda mediante el uso del ICD. (17) La manometría convencional no puede monitorizar simultáneamente la función motora del esfínter esofágico superior (UES), el cuerpo esofágico y el esfínter esofágico inferior (LES) con cada deglución, mientras que la manometría de alta resolución ofrece esta posibilidad con una representación espacio-temporal completa de las funciones motoras del esófago. (18) Para evitar falsas ondas de hipercontractilidad, debe haber intervalos de 20 a 30 segundos entre cada deglución. Como se ha documentado, estas ondas de rangos pequeños con mayores ICD. Los criterios para el diagnóstico del martillo esofágico se han discutido anteriormente en este artículo.
Monitoreo del pH esofágico
Dada la relación de la ERGE y los trastornos de hipercontractilidad del esófago en pacientes con síntomas típicos de reflujo (pirosis y regurgitación), la medición del pH en el tercio distal del esófago debe considerarse antes de definir el tratamiento. Aunque la monitorización del pH esofágico no es un método perfecto, permite evaluar con precisión el grado de exposición al ácido del esófago y también correlacionar los síntomas del paciente con los episodios de reflujo.
Tratamiento
Dada la baja prevalencia del esófago en martillo, no existe consenso sobre el manejo de esta condición. No obstante, dado que el estudio de Crespin et al. y otras pruebas recientes han reforzado la idea de que los síntomas típicos de la ERGE pueden estar relacionados con el esófago en martillo, el tratamiento inicial de los pacientes que presentan ambos debe dirigirse a disminuir la exposición al ácido, ya sea con medicamentos o con cirugía. (9) En cambio, para los pacientes con disfagia y dolor torácico que no presentan síntomas de ERGE ni una elevada exposición al ácido, el tratamiento debe tratar de disminuir la amplitud de la contractilidad esofágica mediante la relajación del tejido muscular liso, optimizando al mismo tiempo la relajación del esfínter esofágico inferior. Idealmente, el manejo debe ser por etapas: en primer lugar, buscar el control de los síntomas con medicación, ya sea en monoterapia o con terapias combinadas; y en segundo lugar, considerar el beneficio del tratamiento quirúrgico o endoscópico para los casos refractarios (Tabla 4).

MANEJO MÉDICO
Inhibidores de la bomba de protones (IBP)
Los inhibidores de la bomba de protones (IBP) deben considerarse siempre el fármaco de primera elección. Se recomienda utilizar la terapéutica empírica a doble dosis durante 8 semanas. Esta recomendación se dirige especialmente a los pacientes con síntomas de ERGE, esofagitis y exposición al reflujo ácido confirmada por la monitorización del pH esofágico. Esta monoterapia puede ser eficaz para controlar los síntomas e incluso puede resolver el trastorno motor esofágico. (9, 19,20)
Relajantes del músculo liso
Los nitratos y los antagonistas del calcio parecen reducir la presión del esfínter esofágico inferior y la amplitud de la contracción esofágica. Estos fármacos se han estudiado para su uso en acalasia y espasmos esofágicos distales con ligeras mejoras de los síntomas y mejoras en los hallazgos manométricos, pero aún no se han probado científicamente para el tratamiento del esófago en martillo neumático. Otro grupo de fármacos con efectos similares a los de los nitratos son los inhibidores de la 5-fosfodiesterasa, como el sildenafilo, pero la evidencia de su uso en el tratamiento de los trastornos hipercontráctiles es también escasa, y tienen efectos secundarios que incluyen mareos y dolores de cabeza que han limitado su uso. Algunos expertos recomiendan el uso de aceite de menta, que se ha probado en un pequeño grupo de pacientes con espasmos esofágicos distales y que podría ser útil ya que tiene con pocos efectos adversos en pacientes con esófago de martillo. (8, 21)
Moduladores del dolor y de la sensibilidad
Los antidepresivos tricíclicos deben iniciarse a dosis muy bajas que pueden aumentarse cada semana hasta conseguir el objetivo deseado. Deben administrarse por la noche. El antidepresivo tricíclico más utilizado es la imipramina. En Colombia están disponibles la nortriptilina y la amitriptilina. Los principales efectos secundarios son somnolencia, mareos, debilidad, sequedad de boca, nerviosismo, temblores, rubor e intervalos QT prolongados. (21, 22) Cabe señalar que la trazodona es el único fármaco que ha demostrado superioridad sobre los placebos en los ensayos clínicos en el tratamiento de pacientes con esófago de martillo neumático y cascanueces. La dosis es de 100 a 150 mg una vez al día. Puede haber interacciones farmacológicas con el alcohol, los barbitúricos y otros depresores del SNC, y puede causar mareos, somnolencia y fatiga. (23)
Entre los inhibidores selectivos de la recaptación de serotonina (ISRS), la sertralina a dosis habituales de 50 mg a 200 mg diarios y la paroxetina a dosis habituales de 5 mg a 50 mg diarios han demostrado mejorar los síntomas, especialmente el dolor. Están contraindicados en pacientes que toman inhibidores de la monoaminooxidasa (IMAO), y también pueden provocar náuseas, disminución de la libido, insomnio, sequedad de boca y estreñimiento. (24, 25) El riesgo de hemorragia gastrointestinal puede aumentar con el uso concomitante de aspirina o AINE debido al efecto antiinflamatorio sobre la agregación plaquetaria.
Manejo endoscópico
Toxina botulínica
La inyección endoscópica de toxina botulínica ha demostrado ser útil para el alivio del dolor torácico en varios estudios. La dosis varía entre 80 U y 260 U, y puede inyectarse en diferentes sitios dentro del esófago o en la unión gastroesofágica. Algunos pacientes pueden sufrir recidivas, en cuyo caso es necesario repetir las inyecciones de toxina botulínica. (26,27)
POEM (miotomía endoscópica peroral)
POEM (miotomía endoscópica peroral) se ha propuesto para el tratamiento de pacientes con trastornos esofágicos hipercontráctiles que son refractarios al tratamiento médico y que presentan dolor torácico y disfagia. Recientemente se ha informado del éxito en pacientes con esófago en cascanueces, espasmos esofágicos difusos y esófago en martillo neumático, aunque no se dispone de datos sobre los resultados a largo plazo. (28, 29)
Manejo quirúrgico
Para los pacientes con ERGE y esófago en martillo, la fundoplicación de Nissen es una opción terapéutica alternativa a los IBP. Los estudios retrospectivos han demostrado una mejora de los síntomas y una disminución de la alteración de la contractilidad esofágica. (9) En la actualidad, a pesar de los informes de casos, la miotomía de Heller no se considera un tratamiento estándar para los pacientes con trastornos hipercontráctiles , por lo que deben evaluarse cuidadosamente los riesgos y beneficios de esta intervención.
CONCLUSIÓN
El esófago de Jackhammer es un trastorno raro de la contractilidad esofágica. El cuadro clínico de los pacientes que lo padecen varía desde síntomas de ERGE hasta dolor torácico y disfagia. El patrón de oro para el diagnóstico es la manometría esofágica de alta resolución. Según los criterios de la versión anterior de la clasificación de Chicago, una sola onda alterada indica el diagnóstico de esófago en martillo neumático, pero según la nueva versión de Chicago v.3 de 2015, debe haber al menos dos ondas con ICD superior a 8.000 mm Hg/cm/s. En los pacientes que presentan este trastorno, el recorrido manométrico también incluye presiones intrabolares y ondas altas de gran amplitud y múltiples picos que refuerzan el diagnóstico de esófago de martillo neumático. Asimismo, y como se ha mencionado en series más amplias, una gran proporción de estos pacientes presentaba síntomas típicos de ERGE refractarios al tratamiento con IBP, lo que concuerda con la evidencia que sugiere una relación causa-efecto entre ambas entidades. No hay consenso sobre el tratamiento, pero parece que la reducción de la exposición al ácido mejora los síntomas y los trastornos motores. Si los síntomas predominantes son el dolor torácico y la disfagia, también debe proporcionarse un tratamiento con neuromoduladores y relajantes del músculo liso. El manejo quirúrgico y endoscópico debe reservarse para los pacientes con síntomas graves y refractarios.
Financiación
Este artículo no ha contado con apoyo financiero.
1. Kahrilas PJ, Ghosh SK, Pandolfino JE. Trastornos de la motilidad esofágica en términos de topografía de la presión: la Clasificación de Chicago. J Clin Gastroenterol. 2008;42(5):62735.
2. Kahrilas PJ, Bredenoord AJ, Fox M, Gyawali CP, Roman S, Smout AJ, Pandolfino JE &Grupo de trabajo internacional de manometría de alta resolución. The Chicago Classification of esophageal motility disorders, v3.0. Neurogastroenterol Motil (2015) 27(2), 160174.
3. Ghosh SK, Pandolfino JE, Rice J, et al. Alteración de la relajación deglutoria de la EGJ en la manometría esofágica clínica: un análisis cuantitativo de 400 pacientes y 75 controles. Am J Physiol Gastrointest Liver Physiol. 2007; 293(4):G87885.
4. Ghosh SK, Pandolfino JE, Zhang Q, et al. Cuantificación del peristaltismo esofágico con manometría de alta resolución: un estudio de 75 voluntarios asintomáticos. Am J Physiol Gastrointest Liver Physiol. 2006; 290(5):G98897.
5. Jung HY, Puckett JL, Bhalla V, et al. Asincronía entre la contracción muscular circular y la longitudinal en pacientes con esófago cascanueces. Gastroenterology. 2005; 128(5):117986.
6. Loo FD, Dodds WJ, Soergel KH, et al. Multipeaked esophageal peristaltic pressure waves in patients with diabetic neuropathy. Gastroenterology. 1985; 88(2):48591
7. Dogan I, Puckett JL, Padda BS, et al. Prevalence of increased esophageal muscle thickness in patients with esophageal symptoms. Am J Gastroenterol. 2007; 102(1):13745.
10. Roman S, Lin Z, Kwiatek MA, et al. Peristaltismo débil en la topografía de presión esofágica: clasificación y asociación con la disfagia. Am J Gastroenterol. 2011;106(2):34956.
12. Pandolfino JE, Roman S, Carlson D, et al. Espasmo esofágico distal en topografía de presión esofágica de alta resolución: definición de fenotipos clínicos. Gastroenterology. 2011; 141(2):46975.
13. Roman S, Pandolfino JE, Chen J, et al. Phenotypes and clinical context of hypercontractility in high resolution pressure topography (EPT). Am J Gastroenterol. 2012;107(1):3745
15. Tutuian R, Castell DO. La combinación de impedancia intraluminal multicanal y manometría aclara las anomalías de la función esofágica: estudio en 350 pacientes. Am J Gastroenterol. 2004;99(6):10119.
16. Savarino E, Gemignani L, Pohl D et al. Oesophageal motility and bolus transit abnormalities increase in parallel with the severity of gastro-oesophageal reflux disease. Aliment Pharmacol Ther. 2011;34(4):47686.
18. Hani A, Leguízamo AM, Carvajal JJ, Mosquera-Klinger J, Costa VA. Cómo realizar e interpretar una manometría esofágica de alta resolución. Rev Col Gastroenterol. 2015;30(1).
19. Fass R, Fennerty MB, Ofman JJ, et al. El valor clínico y económico de un curso corto de omeprazol en pacientes con dolor torácico no cardíaco. Gastroenterology. 1998;115(1):429.
20. Achem SR, Kolts BE, MacMath T, et al. Effects of omeprazole versus placebo in treatment of noncardiac chest pain and gastroesophageal reflux. Dig Dis Sci. 1997;42(10):213845.
21. Gillman PK. Farmacología de los antidepresivos tricíclicos e interacciones terapéuticas actualizadas. Br J Pharmacol. 2007;151(6):73748.
22. Cannon 3rd RO, Quyyumi AA, Mincemoyer R, et al. Imipramina en pacientes con dolor torácico a pesar de angiogramas coronarios normales. N Engl J Med. 1994;330(20):14117.
23. Clouse RE, Lustman PJ, Eckert TC, Ferney DM, Griffith LS. Trazodona en dosis bajas para pacientes sintomáticos con anomalías de la contracción esofágica. A double-blind, placebo-controlled trial. Gastroenterology. 1987;92(4):102736.
24. Gillman PK. Farmacología de los antidepresivos tricíclicos e interacciones farmacológicas terapéuticas actualizadas. Br J Pharmacol. 2007;151(6):73748.
25. Varia I, Logue E,OConnor C, et al. Ensayo aleatorio de sertralina en pacientes con dolor torácico inexplicable de origen no cardíaco. Am Heart J. 2000;140(3):36772.
26. Nebendahl JCBB, von Schrenck T, et al. Tratamiento del espasmo esofágico difuso con toxina botulínica: un estudio prospectivo con seguimiento de 6 meses (resumen). Gastroenterology. 1999;116:A802.
27. Miller LS, Pullela SV, Parkman HP, et al. Tratamiento del dolor torácico en pacientes con trastornos motores esofágicos espásticos no cardiacos, sin reflujo, utilizando la inyección de toxina botulínica en la unión gastroesofágica. Am J Gastroenterol. 2002;97(7):16406.
28. Khashab MA, Saxena P, Kumbhari V, et al. Peroral endoscopic myotomy as a platform for the treatment of spastic esophageal disorders refractory to medical therapy (con vídeo). Gastrointest Endosc. 2014;79(1):1369.