Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510
Fallbericht
Jingyao Liu, Jiguo Gao, Chunkui Zhou ![]()
Abteilung für Neurologie, Jilin University First Hospital, Changchun 130031, China.
Liu J, Gao J, Zhou C. A Case Report on Eosinophilic Meningitis Caused by Angiostrongylus cantonensis. Int J Med Sci 2011; 8(6):510-513. doi:10.7150/ijms.8.510. Verfügbar unter https://www.medsci.org/v08p0510.htm
Angiostrongylus cantonensis ist die häufigste Ursache einer eosinophilen Meningitis beim Menschen. Sie wird in der Regel durch den Verzehr von rohen oder unzureichend gekochten Zwischenwirten oder mit infektiösen Larven des dritten Stadiums kontaminierten Lebensmitteln verursacht. Wir beschreiben einen Fall von eosinophiler Meningitis, verursacht durch A. cantonensis bei einem männlichen chinesischen Patienten. Der Patient hatte in der Vergangenheit rohen Fisch und Schnecken gegessen. Wir beschreiben die klinischen Merkmale des Patienten, den diagnostischen Prozess und die Behandlungen. Außerdem geben wir Ärzten einen kurzen Überblick über die Merkmale, die Diagnose und die Behandlung der durch A. cantonensis verursachten eosinophilen Meningitis, wobei der Schwerpunkt auf der Aktualisierung der Prävalenz und der Behandlung der Krankheit in China liegt.
Schlüsselwörter: eosinophile Meningitis, Angiostrongyliasis, Diagnose, China
Einführung
Angiostrongyliasis, die häufigste infektiöse Ursache der eosinophilen Meningitis, wird durch eine Infektion mit dem parasitären Fadenwurm Angiostrongylus cantonensis1 verursacht. Hier stellen wir einen Fall von eosinophiler Meningitis durch A. cantonensis vor.
Fallbericht
Ein zuvor gesunder 24-jähriger Mann stellte sich am 3. April 2009 mit dreitägigen Kopfschmerzen in unserem Krankenhaus vor. Der Patient war Koch und arbeitete in der Provinz Jilin, China. Drei Tage vor dem Krankenhausaufenthalt hatte der Patient Fieber (37,5-38ºC) und anhaltende Kopfschmerzen mit Übelkeit, aber ohne Erbrechen. Er hatte keine Myotonie oder Krämpfe. Er wurde mit Kopfschmerzen unbekannter Ursache in die neurologische Abteilung eingewiesen und routinemäßig untersucht. Eine Lumbalpunktion ergab einen Eröffnungsdruck von 240 mmH2O. Der Liquor war farblos und transparent und wies 730 x 106/L weiße Blutkörperchen, 0,73 g/L Protein, 1,80 mM Glukose und 125,4 mM Chlorid auf. Die Untersuchung des Liquors ergab folgende Ergebnisse: Eosinophile 34 %, Lymphozyten 60 % und Monozyten 6 %. Der indirekte Hämagglutinationstest mit Blutserum und Liquor war negativ. Der Patient wurde wegen der viralen Meningitis sechs Tage lang mit antiviralen und entzündungshemmenden Medikamenten wie Acyclovir und Dexamethason behandelt. Nach der Behandlung waren die Kopfschmerzen des Patienten verschwunden und die Körpertemperatur war normal. Auf seinen Wunsch hin wurde er aus unserem Krankenhaus entlassen. Seit seiner Entlassung aus dem Krankenhaus hat er weder Kopfschmerzen noch Fieber gehabt. Bei einer Nachuntersuchung am 16. April 2009 ergab die Lumbalpunktion einen Druck von 180 mmH2O. Der Liquor war farblos und transparent und enthielt 1520 × 106 weiße Blutkörperchen, 1,26 g/L Protein, 1,70 mM Glukose und 124,8 mM Chlorid. Außerdem wurde festgestellt, dass 28 % Eosinophile, 7 % Lymphozyten und 2 % Neutrophile vorhanden waren. Daraufhin wurde er in die Neurologie überwiesen, wo zum zweiten Mal eine Meningitis diagnostiziert wurde.
Epidemiologie
Der Patient hatte zwei Jahre lang in einem Fischrestaurant als Koch gearbeitet. Er aß gerne rohe Meeresfrüchte und vor seiner Erkrankung häufig Schnecken.
Physische Untersuchung
Der Patient hatte keine Sprachstörungen. Die binoptischen Papillen zeigten klare Grenzen. Die Augenbewegung war in allen Richtungen normal. Es lag kein Nystagmus vor. Der Patient hatte keine Anzeichen einer meningealen Reizung und keine Hirnnervenschäden. Muskelkraft, Tonus und Empfindung waren normal. Die Ruckreflexe seiner Gliedmaßen waren symmetrisch und der pathologische Reflex war negativ.
Hilfsmitteluntersuchung
Mehrere Lumbalpunktionen ergaben, dass die Eosinophilenkonzentration über dem Normalbereich lag (bis zu 34 %; siehe Abbildung 1), was auf eine eosinophile Entzündung hinweist. Die hämatologische Untersuchung ergab eine zunehmende Anzahl von Eosinophilen (Tabelle 1). Die Leber- und Nierenfunktionen waren normal. Die Erythrozytensedimentationsrate lag ebenfalls im Normbereich. Der Patient war negativ auf das humane Immundefizienzvirus, Syphilis, Zystizerkose und Stuhluntersuchung. Eine Computertomographie (CT) des Kopfes ergab keine Anzeichen von Abnormitäten. Der Liquor war negativ für Säure-Fast-Färbung und Indian-Ink-Färbung und trug keine Cysticercus- oder Herpes-Simplex-Virus-Antikörper.
Behandlungen
Da der Patient eine intrakranielle Hypertension hatte, behandelten wir ihn mit zerebraler Dehydratation, um den intrakraniellen Druck zu senken. Außerdem wurde er mit 10 mg/d Dexamethason (ein synthetisches Glukokortikoidhormon) und einer Flüssigkeitsinfusion behandelt. Daraufhin ging die Zahl der Eosinophilen zurück, was durch hämatologische Tests und Untersuchungen des Liquors nachgewiesen wurde (Tabelle 1). Die Dexamethasonmenge wurde schrittweise verringert. Der Patient fühlte sich besser und hatte weder Kopfschmerzen noch Schwindel oder Fieber. Er wurde nach 15 Tagen aus unserem Krankenhaus entlassen, als er wieder einen normalen Status hatte.
Ein Bild der Hämatoxylin- und Eosinfärbung des Liquors des Patienten, ×200.
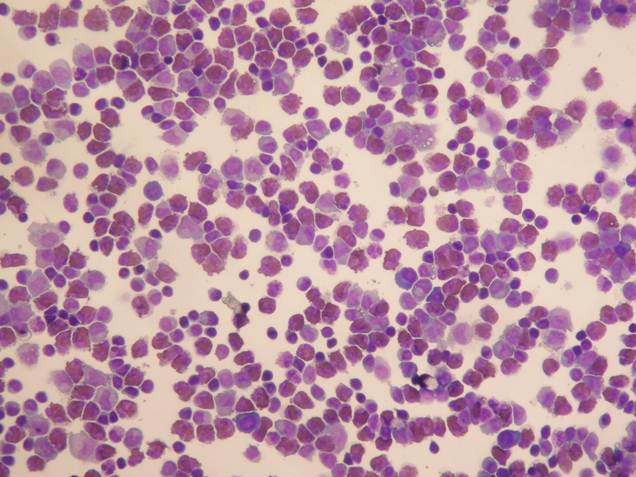 (Zum Vergrößern auf das Bild klicken.)
(Zum Vergrößern auf das Bild klicken.)
Biochemische und zytologische Untersuchungen des Liquors des Patienten und hämatologische Untersuchungen.
| Datum | Biochemische und zytologische Analyse des Liquors | Hämatologische Analyse | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| ICP(mm H2O) (80-180) |
WBC (×106/L) (0-8) |
Pro (g/L) (0.15-0.45) |
Glu (mM) (2.5-4.5) |
Cl (mM) (120-130) |
Ly (%) (0) |
NE (%) (0) |
EO (%) (0) |
MO (%) (0) |
WBC (×109/L) (4-10) |
NE (%) (50-70) |
EO (%) (0.5-5) |
Eos (×109/L) 0.02-0.50 |
||
| 4/3/2009 | 240 | 730 | 0.73 | 1.8 | 125.4 | 60 | _ | 34 | 6 | 11.2 | 47 | 15 | 1.65 | |
| 4/16/2009 | 180 | 1520 | 1.26 | 1.7 | 124.8 | 70 | 2 | 28 | _ | 11.06 | 54.8 | 12.10 | 1.34 | |
| 4/27/2009 | 200 | 380 | 0.59 | 2.1 | 124.9 | 72 | _ | 28 | _ | 7.3 | 41.4 | 4.7 | 0.34 | |
| 5/9/2009 | _ | _ | _ | _ | _ | _ | _ | _ | _ | 9.9 | 42.8 | 1.3 | 0.13 | |
| 5/11/2009 | 180 | 120 | 0.62 | 2.6 | 123.8 | 75 | _ | 15 | 10 | _ | _ | _ | _ | |
| 5/22/2009 | 190 | 40 | 0.54 | 2.7 | 125.2 | 86 | _ | 6 | 8 | _ | _ | _ | _ | |
Diskussion
Die klinischen Stadien der eosinophilen Meningitis umfassen ein latentes Stadium, das 3 bis 36 Tage dauert (durchschnittlich 15 Tage), ohne offensichtliche klinische Anzeichen. Die Symptome des folgenden Prodromalstadiums sind mild und können Fieber, Kopfschmerzen, Schwindel, Bauchschmerzen, Durchfall und Kraftlosigkeit umfassen. Bei einigen Patienten können die Symptome ohne Behandlung abklingen. Im nächsten, akuten Stadium haben die Patienten starkes Fieber und Kopfschmerzen mit Übelkeit, Erbrechen und abnormen Empfindungen der Haut (z. B. Taubheit, Schmerzen, Kribbeln, Brennen). Einige Patienten haben einen steifen Nacken, Taubheitsgefühle im Gesicht oder in den Gliedmaßen, Photophobie und Diplopie. Die Symptome im akuten Stadium können eine Woche bis 2 Monate oder sogar länger anhalten. In der Erholungsphase klingen die Symptome allmählich ab, und die Patienten erlangen allmählich ihren normalen Zustand zurück. Die Genesung kann je nach Person mehrere Wochen dauern. Einige Messungen (z. B. Eosinophilenzahl, Liquordruck, positive MRT-Signale des Kopfes und Lungenschatten) und leichte Missempfindungen können länger andauern.
Angiostrongyliasis ist in Nordchina2, einschließlich der Provinz Jilin, in der sich unser Krankenhaus befindet, sehr selten. Da die Larven kurz nach Erreichen des Zentralnervensystems absterben, ist es außerdem sehr unwahrscheinlich, einen definitiven Nachweis (nämlich die Larven) im Liquor zu finden. Es wurde eine immunologische Diagnosemethode entwickelt, die sich jedoch noch nicht durchgesetzt hat3. Eine Gnathostoma-Infektion ist eine weitere Ursache für eosinophile Meningitis4. In Kuba, Ecuador und anderen Ländern werden Reibergramme als Hilfsmittel für die Diagnose eingesetzt5. Daher hatten wir nur begrenzte Erfahrung mit dieser Krankheit. Der Patient war jedoch Koch und aß gerne rohen Fisch und rohe Schnecken, die potenzielle Vektoren von A. cantonensis sind. Aufgrund dieser Tatsache und der Untersuchungen stellten wir die Diagnose, dass der Patient eine Angiostrongyliasis hatte.
Die Standardbehandlung der eosinophilen Meningitis, die durch eine Infektion mit A. cantonensis verursacht wird, ist umstritten6. Die Angiostrongyliasis wird in der Regel mit Albendazol behandelt. Ein Nebennierenrindenhormon in Kombination mit Dehydrierung und neurotropher Therapie kann ebenfalls eingesetzt werden. Eine kombinierte Therapie mit Albendazol und Dexamethason hat sich ebenfalls als wirksam erwiesen7. Manchmal gab es keinen Unterschied in der Dauer oder Schwere der Erkrankung bei Patienten, die mit Analgetika allein, Analgetika und Glukokortikosteroiden oder Analgetika und Antibiotika behandelt wurden8. Der hier beschriebene Patient sprach gut auf Dexamethason an. Außerdem behandelten wir ihn mit Dehydratation. Nach 15 Tagen Behandlung war der Patient vollständig genesen. Zusammenfassend lässt sich sagen, dass wir in der Lage waren, einen Patienten mit eosinophiler Meningitis, die durch A. cantonensis verursacht wurde, anhand der klinischen Symptome und seiner Essgewohnheiten zu diagnostizieren und erfolgreich zu behandeln. Die Behandlung des Patienten war wirksam.
Obwohl A. cantonensis und seine Vektoren in Südostasien und im Pazifikbecken endemisch sind, hat die Globalisierung die Ausbreitung der Krankheit ermöglicht, und immer mehr Reisende kommen mit den Parasiten in Berührung9. In Nordchina ist die Krankheit nicht weit verbreitet, und es könnte sein, dass sich die Krankheit wie in Südamerika ausbreitet5. Um Fehldiagnosen zu vermeiden, sollten Ärzte bei Patienten mit einer hohen Anzahl von Eosinophilen in Blut und Liquor eine Angiostrongyliasis in Betracht ziehen und sie von Krankheiten wie zerebraler Zystizerkose und tuberkulöser Meningitis abgrenzen.
Interessenkonflikt
Die Autoren haben erklärt, dass kein Interessenkonflikt besteht.
1. Lo Re V3rd, Gluckman SJ. Eosinophilic meningitis. Am J Med. 2003;114:217-223
2. Li H, Xu F, Gu JB, Chen XG. Eine schwere eosinophile Meningoenzephalitis, verursacht durch eine Infektion mit Angiostrongylus cantonensis. Am J Trop Med Hyg. 2008;79:568-570
3. Eamsobhana P, Yong HS. Immunologische Diagnose der menschlichen Angiostrongyliasis durch Angiostrongylus cantonensis (Nematoda: Angiostrongylidae). Int J Infect Dis. 2009;13:425-431
4. Catalano M, Kaswan D, Levi MH. Breiteres Spektrum für Parasiten, die eosinophile Meningitis verursachen. Clin Infect Dis. 2009;49(8):1283
5. Dorta-Contreras AJ, Padilla-Docal B, Moreira JM. et al. Neuroimmunologische Befunde bei Angiostrongylus cantonensis Meningitis bei ecuadorianischen Patienten. Arq Neuropsiquiatr. 2011;69(3):466-469
6. Tsai HC, Lai PH, Sy CL. et al. Enzephalitis verursacht durch Angiostrongylus cantonensis nach dem Verzehr von rohen Fröschen gemischt mit Wein als Gesundheitszusatz. Intern Med. 2011;50(7):771-774
7. Diao Z, Chen X, Yin C. et al. Angiostrongylus cantonensis: effect of combination therapy with albendazole and dexamethasone on Th cytokine gene expression in PBMC from patients with eosinophilic meningitis. Exp Parasitol. 2009;123:1-5
8. Punyagupta S, Juttijudata P, Bunnag T. Eosinophilic meningitis in Thailand: clinical studies of 484 typical cases probably caused by Angiostrongylus. Am J Trop Med Hyg. 1975;24:921-931
9. Luessi F, Sollors J, Torzewski M. et al. Eosinophile Meningitis durch Angiostrongylus cantonensis in Deutschland. J Travel Med. 2009;16:292-294