Co-Author: Kendrea L. Focht, Ph.D., C.Sc.D., CCC-SLP, CBIS
Evidence, snarere end mening, bør styre den kliniske beslutningstagning.1
Indledning
Kompleksiteten af oropharyngeal synkning og synkevanskeligheder kræver en præcis vurdering, der er baseret på forståelsen af den fysiologiske synkmekanisme, og som er standardiseret i protokollen, fortolkningen, rapporteringen og den overordnede kommunikation på tværs af kontinuumet af pleje. Værdien af den fysiologiske vurdering er tydelig, når resultaterne kombineres med og relateres til patientfaktorer som f.eks. helbred, ernæring og livskvalitet. Endvidere bør vurderingen være tilstrækkelig stringent i uddannelsen, praktisk i udførelsen og knyttet til klinisk handling, navnlig til evidensbaseret, målrettet og individualiseret behandling. Disse vurderingskarakteristika og mange års erfaring med at forsøge at fortolke resultater fra klinikere, der anvender store variationer i praksis for modificeret barium-svaleundersøgelse (MBSS), var grundlaget for udviklingen af Modified Barium Swallowing Impairment Profile (MBSImP).2 Patienterne bør ikke være nødt til at gennemgå flere undersøgelser, når sundhedspersonalet skifter på grund af tvetydig rapportering af resultater mellem forskellige institutioner, og de bør heller ikke udsættes for unødvendig strålingseksponering i forbindelse med langvarige undersøgelser, der har et lavt klinisk diagnostisk udbytte i forsøget på at replikere alle mulige konsistenser på en patients måltidsbakke.
MBSS er den mest almindeligt anvendte instrumentelle metode til vurdering af oropharyngeal synkefunktion af tale- og sprogpatologer (SLP’er) og radiologer, da den tillader indirekte visualisering af det funktionelle kontinuum af synkefunktionen i realtid.1 MBSS er en videofluoroskopisk procedure, der er designet til at muliggøre observationer af de hurtige, indbyrdes afhængige fysiologiske bevægelser af oropharyngeale, laryngeale og cervikale esophageale strukturer i forhold til bolusflow.3,4 MBSS omfatter også observation af esophageal clearance i oprejst stilling på grund af de beviser, der understøtter sammenhænge mellem oropharyngeal og esophageal funktion hos dysfagiske patienter.5,6
MBSImP er en standardiseret tilgang til instruktion, vurdering og rapportering af synkefysiologi og svælgningsforstyrrelser ud fra off-line observationer af videofluoroskopiske billeder, der er opnået under en MBSS.2,7,8 MBSImP blev udviklet og afprøvet i løbet af en femårig undersøgelse, der blev støttet af National Institutes of Health (NIH/NIDCD) på over 300 dysfagiske patienter (detaljerne i undersøgelsen er beskrevet i publikationen fra 2008 i Dysphagia, og den fulde tekst er tilgængelig online for offentligheden på http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4217120/) og har været genstand for undersøgelser i 15 år.2 Formålet med MBSS- og MBSImP-tilgangen hos voksne er at: 1) identificere og skelne type og sværhedsgrad af fysiologisk synkevanskeligheder; 2) give surrogatinformation vedrørende sensomotoriske mekanismer, der bidrager til synkevanskeligheder (f.eks. svaghed, fornemmelse osv., der ikke kan testes direkte, men udledes på grundlag af beviser); 3) bestemme tilstedeværelsen, årsagen og patientens reaktion på invasion af luftvejene (penetration/aspiration); og 4) vurdere mekanismens/mekanismernes reaktion og tilpasninger til interventioner, der identificerer behandlingsmål og vejleder klinikerens plejeplan.2,8
Det webbaserede træningsprogram, der formidles af Northern Speech Services (http://www.northernspeech.com/MBSImP/), omfatter standardiseret træning i synkefysiologi, udvikling af færdigheder og pålidelighedstest (Figur 1).7 Vores team arbejdede i 2 år sammen med industrielle partnere for at konstruere fysiologisk nøjagtige animationer, der er afledt af data, der afspejler hver MBSImP-score (72 repræsentationer) for at lette træning og forbedre læring (Figur 2).7 Når klinikere demonstrerer pålidelig scoring, har de lov til at indtaste afidentificerede demografiske patientdata, MBSImP-resultater, patientrapporterede og klinisk rapporterede kvalitative resultater og specifikke målbare mål (Figur 1).7 Den HIPPA-kompatible, afidentificerede database omfatter forespørgselsfunktioner vedrørende detaljeret fysiologisk genopretning og resultater over tid i lignende patientgrupper, respons(er) på intervention(er), data om præstationsforbedring og genererer også automatiserede rapporter fra radiale dial-indtastninger til import i elektroniske journalsystemer.7 MBSImP er den første internationale dataregistrering af dysfagiske patienter, som i øjeblikket rummer over 14.000 registreringer. Sværheds- og resultatmetrikker baseret på et stort antal dysfagiske patienter er under udvikling for at hjælpe klinikere med at konvertere fysiologiske og patientrapporterede resultatmålinger til sværhedsindekser med henblik på stratificering af patienter til klinisk forskning og faktureringsdokumentation.
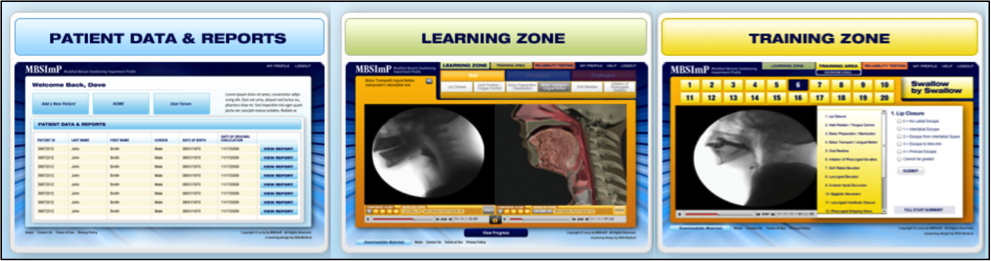 Figur 1. MBSImP web-baseret træningsprogram og database fra Northern Speech Services (tilgængelig på http://www.northernspeech.com/MBSImP/).
Figur 1. MBSImP web-baseret træningsprogram og database fra Northern Speech Services (tilgængelig på http://www.northernspeech.com/MBSImP/). 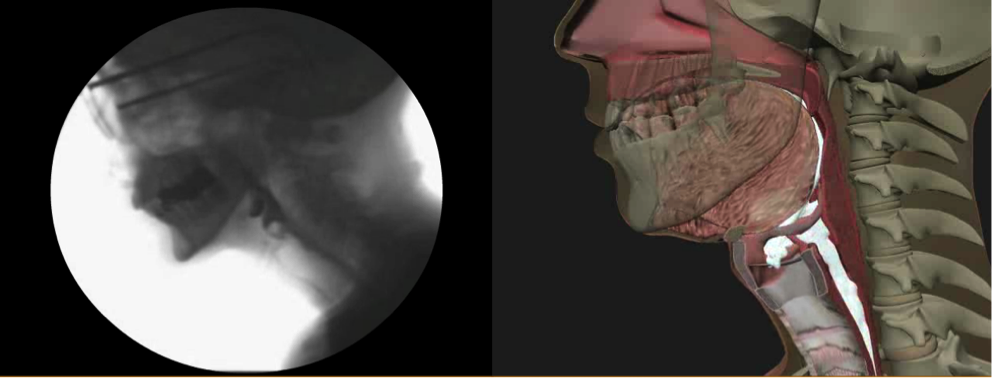 Figur 2. Eksempel på videofluoroskopiske og 3D-animerede billeder under MBSImP-onlinelæring.
Figur 2. Eksempel på videofluoroskopiske og 3D-animerede billeder under MBSImP-onlinelæring.
Vigtigheden af standardisering ved levering af patientpleje
Generelt har standardiseret praksis i sundhedsvæsenet vist sig at fremme patientsikkerhed, kontinuitet i patientplejen, entydig rapportering og fortolkning af resultater samt forbedret klinisk resultat.1 Specialiseret og standardiseret træning, der omfatter nøjagtighed og pålidelighed af målingerne, og den standardiserede udførelse af evalueringen og fortolkningen er nødvendig for at optimere det diagnostiske resultat.
Målet med MBSS er at bestemme den fysiologiske årsag til luftvejsinvasion for at tjene som fokus for målrettet intervention eller genopretning.8
Slugning er ikke anderledes end enhver anden test af fysiologisk funktion. Faktisk kunne man hævde, at de resultater, der opnås af utilstrækkeligt forberedte klinikere og dårligt udførte MBSS’er, kan føre til katastrofale patientresultater, der griber ind i lungesundheden, ernæringen og i væsentlig grad påvirker patienternes generelle sundhed og velvære. MBSImP er en evidensbaseret tilgang, der er patientcentreret i modsætning til klinikercentreret (dvs. “dette er, hvad jeg forventer af denne undersøgelse” i modsætning til “sådan kan jeg lide at gøre det/ sådan har jeg altid gjort det”). Store variationer i den kliniske praksis udsætter patienterne for en øget risiko. Formålet med MBSS er at vurdere patientens fysiologiske mekanisme ved hjælp af et standardiseret sæt af sikre, skræddersyede kontrastmaterialer baseret på langvarig evidens, der simulerer en række mængder og opgaver, som omfatter væsker, halvisolerede og faste stoffer, der fører til informerede og præcise kliniske beslutninger om indtagelsesstatus og/eller arten af oral indtagelse.2,9,10 MBSS er ikke en vurdering af ernæring; vurdering af ernæring kræver kontrol af variabler såsom miljøfaktorer, overvågning, træthed osv.8 Det er ikke muligt at foretage en grundig ernæringsvurdering på få minutter, mens patienten udsættes for stråling. Således er en uddannet kliniker i stand til at vurdere, hvordan synkemekanismen vil tilpasse sig til interventioner uden at indføre flere forsøg med ikke-standardiserede materialer under MBSS, hvilket kan observeres ud fra opfølgende observationer under måltidet eller terapeutiske fodringssessioner.
Med MBSImP-tilgangen testes varierede volumener og viskositeter på en selektiv måde, da evidens understøtter eksistensen af modifikation i oropharyngeal og esophageal fysiologi ved hjælp af standardiserede kontrastmaterialer (barium). I lande, hvor standardiserede materialer ikke er tilgængelige, arbejder klinikere, der er uddannet i MBSImP-tilgangen, på at opnå intern konsistens for de kontrastmaterialer, der administreres under MBSS, for at optimere testresultaternes pålidelighed og validitet.
Der bør også gøres ethvert forsøg på at standardisere radiografisk dataindsamling, optagelse og visningsplaner (laterale og anterior-posterior visninger).2,7,8 Klinikeren bør udvise omhu for at tage de nødvendige, men rimelige skridt til at indfange synkningskontinuumet fra læberne gennem spiserøret. Det fluoroskopiske udstyr skal være i stand til kontinuerlig fluoroskopi eller 30 impulser pr. sekund.8 Tidligere arbejde fra vores laboratorium har vist, at fluoroskopiindstillinger og optagelseshastigheder påvirker de detaljer, der er nødvendige for en præcis vurdering af synkefysiologien, som efterfølgende påvirker behandlingsbeslutninger.11 Når klinikere trænes ved hjælp af MBSImP-tilgangen, er den gennemsnitlige fluoroskopi eksponering under 3 minutter, hvilket omfatter implementering af kompenserende strategier og synkemanøvrer.12
Klinikere skal forbedre deres tillid til MBSS udførelse og resultater ved at optimere deres forståelse af synke mekanismen, og hvordan den tilpasser sig forskellige bolustyper og synkeopgaver. Denne tillid og forståelse forbedres, når man implementerer en systematisk tilgang og undgår at lægge vægt på evalueringen væk fra tilstedeværelsen eller fraværet af aspiration (om end vigtig information, som er en integreret del af MBSS, der diskuteres yderligere nedenfor).
Fysiologiske komponenter af synkefunktionen
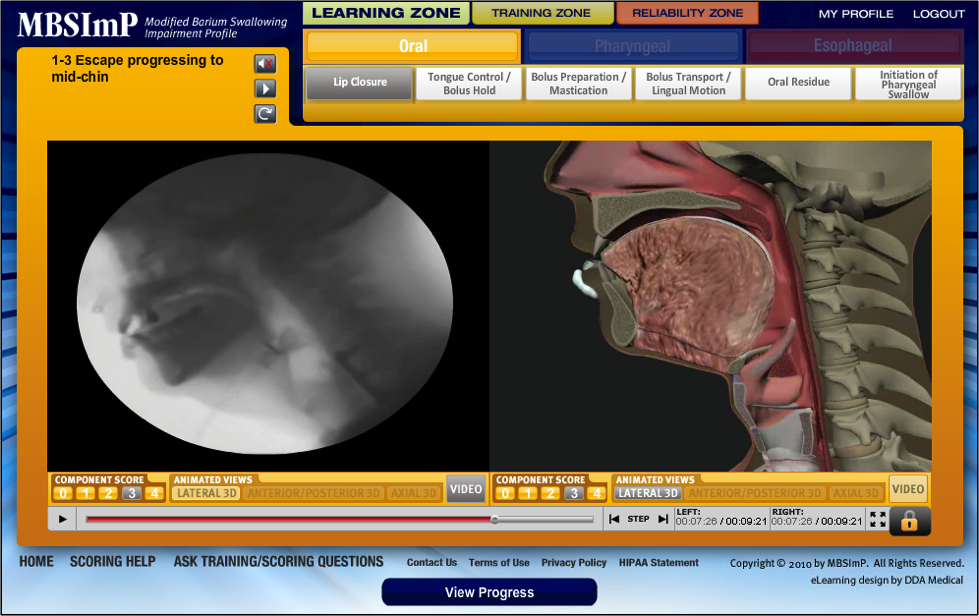
MBSImP vurderer 17 fysiologiske komponenter af synkeforstyrrelser afledt af evidens, der er tilgængelig i den videnskabelige litteratur og gennem ekspertkonsensus fra et panel bestående af 13 internationalt anerkendte specialister inden for synke- og synkeforstyrrelser.2 De 17 komponenter blev grupperet på tværs af 3 funktionelle områder for synkning, og hver komponent bidrager på en unik måde til vurderingen af den samlede svaleforringelse.2,7,8 Det orale område omfatter komponenter vedrørende oral indeslutning, oral tungemotilitet og oral bolusclearance.2,7,8 Det faryngeale område omfatter komponenter vedrørende luftvejsbeskyttelse og faryngeal bolusclearance. 2,7,8 Det esophageale domæne omfatter én komponent – esophageal bolusclearance i den oprejste clearance – som falder inden for SLP’ers arbejdsområde. 2,7,8 En uddannet kliniker er i stand til at opfange svækkelse ved at observere komponenter på tværs af bolusvolumener/konsistenser for at formulere en samlet indtryksscore for hver synkningskomponent.2,7,8 MBSImP blev også designet til at opfange svækkelse, selv når alle synkeforsøg ikke er mulige under MBSS (f.eks, patientsikkerhed, lægens ordre).2,7,8
Oral domæne
- Læbe lukning
- Tunge kontrol under bolus hold
- Bolus forberedelse/masticering
- Bolus transport/lingual bevægelse
- Oral rest
- Initiering af pharyngeal svale
Paryngealt domæne
- Hævning af den bløde gane
- Laryngeal elevation
- Anterior hyoideus ekskursion
- Epiglottisk bevægelse
- Laryngeal vestibulær lukning
- Paryngeal stripping wave
- Paryngeal kontraktion
- Pharyngoesophageal segment åbning
- Tungebasis retraktion
- Pharyngeal residus
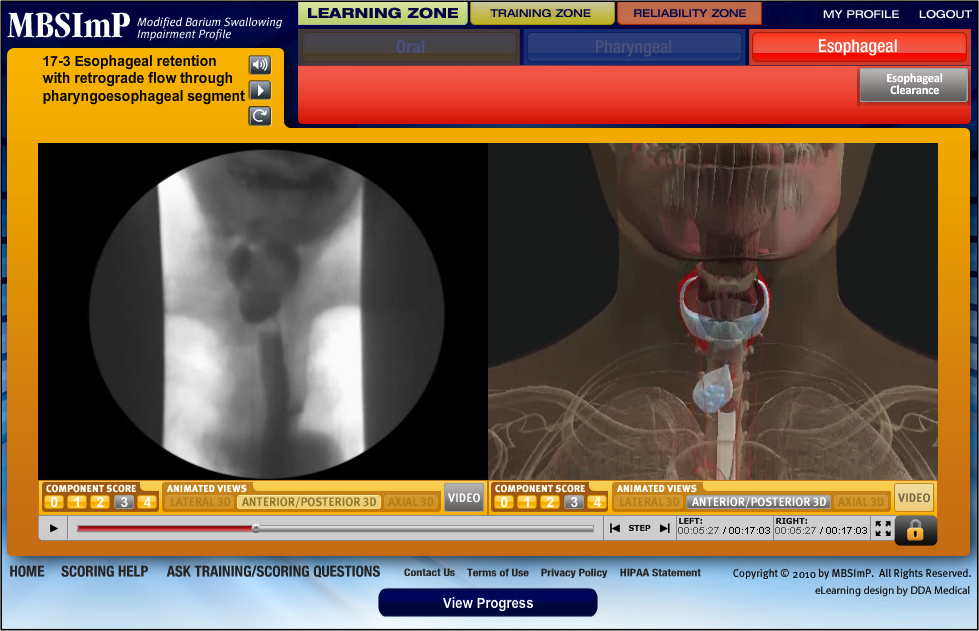
Esophageal domæne
- Esophageal clearance i oprejst stilling
Disse fysiologiske komponenter er blevet og bliver fortsat testet for deres sammenhæng med andre vigtige faktorer, såsom generel sundhed, oral indtagelse, ernæringsstatus og livskvalitet.2 Tidligere og nye beviser understøtter relevansen af MBSImP-komponenternes score for patientens synkefunktion. Store kohorter af patienter, omhyggelig forskning og multivariat statistisk analyse er nødvendige for at udføre sådanne undersøgelser, som er i gang i vores laboratorier.
Kommentar om aspiration
MBSS er ikke en “bestået eller ikke bestået test” baseret på tilstedeværelsen eller fraværet af aspiration (dvs. indtrængen af indtaget materiale i luftvejene).8 Aspiration er hverken et nødvendigt eller tilstrækkeligt mål for svaleforringelse, da der kan være tale om forringelse uden ledsagende aspiration, der observeres under en MBSS.8 Målet med MBSS er at bestemme den fysiologiske årsag til indtrængning i luftvejene, som kan tjene som fokus for målrettet intervention eller genoprettelse.8 Da scorer ikke indgår i MBSImP-scoringsmetoderne, anbefales det, at den validerede Penetration-Aspiration Scale (PAS)13 anvendes sammen med MBSImP for at indfange disse oplysninger om synkefrihed og bør evalueres i tandem.1,7,8
Konklusion
På nuværende tidspunkt er ca. 3.000 klinikere og 5.000 kandidatstuderende i øjeblikket tilmeldt MBSImP-onlinetræningsprogrammet. Der findes uddannede og registrerede brugere i alle 50 stater i USA, 10 provinser i Canada og yderligere 17 lande rundt om i verden. Graduate speech-language pathology-programmer, der bruger MBSImP i deres dysfagi-kurser, nåede op på 80 i 2014. Evaluering af oropharyngeal synkefysiologi bør udføres af klinikere med samme uddannelse som dem med lignende specialuddannelse og legitimation fra programmer med standardiserede læseplaner, der omfatter en streng kompetencevurdering. MBSImP er en standardiseret tilgang til instruktion, vurdering og rapportering af fysiologiske synkeforstyrrelser baseret på observationer under en MBSS – alt sammen noget, der er nødvendigt for at indfange og kommunikere den komplekse proces, der forekommer under normal og forstyrret synkning.
Om forfatterne
Bonnie Martin-Harris, Ph.D., CCC-SLP, BCS-S, ASHA Fellow, er professor i Department of Otolaryngology-Head and Neck Surgery i College of Medicine og i Department of Health Sciences and Research i College of Health Professions på Medical University of South Carolina (MUSC). Hun er direktør for MUSC Evelyn Trammell Institute for Voice and Swallowing. Hun er også direktør for ph.d.-programmet i sundheds- og rehabiliteringsvidenskab på MUSC. Hun er i øjeblikket medredaktør for tidsskriftet Dysphagia og har tidligere været medredaktør for Journal of Speech-Language-Hearing Research. Hun er tidligere formand for Dysphagia Research Society og tidligere formand for Specialty Board on Swallowing and Swallowing Disorders (BCS-S). Hendes forskning har tidligere og er i øjeblikket finansieret af National Institutes on Deafness and Other Communication Disorders (NIH/NIDCD) og Veterans Affairs (VA RR&D).
Oplysninger: MBSImP-forskning og -udvikling blev delvist finansieret af NIH/NIDCD, Bracco Diagnostics og Mark and Evelyn Trammell Foundation. Dr. Martin-Harris modtager også royalties og talehonorarer fra Northern Speech Services. Hun modtager løn fra MUSC og modtager i øjeblikket tilskud fra NIH/NIDCD og VA.
Kendrea L. Focht, Ph.D., C.Sc.D., CCC-SLP, CBIS er Research Health Scientist ved Ralph H. Johnson Veterans Affairs Medical Center og en postdoktoral stipendiat i afdelingen for Otolaryngologi – hoved- og halskirurgi på College of Medicine ved Medical University of South Carolina (MUSC). Hun er også talepædagog ved MUSC Evelyn Trammell Institute for Voice and Swallowing. Hendes forskning er i øjeblikket finansieret af Veterans Affairs (VA RR&D).
Oplysning af oplysninger: Dr. Focht modtager løn fra MUSC og Medical University Hospital Authority. VA finansierer i øjeblikket hendes forskning.
- Agency for Health Quality Research. Oversættelse af forskning til praksis (TRIP)-II. Faktaark. Rockville, MD; 2001.
- Martin-Harris B, Michel Y, Brodsky MB, et al. MBS Measurement Tool of Swallow Impairment-MBSImp: Establishing a Standard (MBS måleværktøj for svaleproblemer – MBSImp: Etablering af en standard). Dysfagi. 2008;23:392-405.
- Logemann JA. Manual for den videofluorografiske undersøgelse af synkefunktion. 2nd ed. Austin, TX: PRO-ED, Inc.; 1993.
- Logemann JA. Evaluering og behandling af synkeforstyrrelser. 2nd ed. Austin, TX: PRO-ED, Inc.; 1998.
- Gullung J, Hill EG, Castell DO, Martin-Harris B. Oropharyngeal and esophageal swallowing impairment: Association and predictive value of Modified Barium Swallow Impairment ProfileTM©© and combined multichannel intraluminal impedence-esophageal manometry. Ann Oto Rhinol Laryngol. 2012;121(11):738-745.
- Allen JE, White C, Leonard R, Belafsky PC. Sammenligning af esophageal screeningsresultater på videofluoroskopi med fulde esophagrammeresultater. Head Neck. 2012;34(2):264-269.
- Northern Speech Services. Modificeret Barium Swallow Impairment Profile. https://www.mbsimp.com. Tilgået den 4. februar 2015.
- Martin-Harris B. Standardiseret træning i synkefysiologi: evidensbaseret vurdering ved hjælp af metoden Modified Barium Swallowing Impairment Profile. Gaylord, MI: Northern Speech Services, Inc; In press.
- Logemann JA, Gensler G,…,Miller Gardner PJ. En randomiseret undersøgelse af tre interventioner for aspiration af tynde væsker hos patienter med demens eller Parkinsons sygdom. J Speech Lang Hear Res. 2008;51(1):173- 183.
- Robbins J, Gensler G,…Miller Gardner PJ. Sammenligning af 2 interventioner for væskeaspiration på forekomsten af lungebetændelse: et randomiseret forsøg. Ann Intern Med. 2008;148(7):509-518.
- Bonilha HS, Blair J Carnes B, Huda W, Humphries K, McGrattan K, Michel Y, Martin-Harris B. Preliminary investigation of the effect of pulse rate on judgments of swallowing impairment and treatment recommendations. Dysphagia. 2013;28(4):528-538.
- Bonilha HS, Humphries, K, Blair J, Hill EG, McGrattan K, Carnes B, Huda W, Martin-Harris B. Stråleeksponeringstid under MBSS: indflydelse af synkevanskelighedernes sværhedsgrad, medicinsk diagnose, klinikerfaring og brug af standardiseret protokol. Dysphagia. 2013;28(1):77-85.
- Rosenbek JC, Robbins JA, Roecker EB, Coyle JL, Wood JL. En skala for penetration-aspiration. Dysphagia. 1996;11:93-98.