Istnieje wiele różnych metod, które mogą być stosowane do nieinwazyjnego obrazowania molekularnego. Każda z nich ma swoje mocne i słabe strony, a niektóre są bardziej skuteczne w obrazowaniu wielu celów niż inne.
Obrazowanie rezonansem magnetycznymEdit

MRI ma zalety posiadania bardzo wysokiej rozdzielczości przestrzennej i jest bardzo sprawny w obrazowaniu morfologicznym i obrazowaniu funkcjonalnym. MRI ma jednak kilka wad. Po pierwsze, MRI ma czułość około 10-3 mol/L do 10-5 mol/L, która, w porównaniu z innymi rodzajami obrazowania, może być bardzo ograniczająca. Problem ten wynika z faktu, że różnica pomiędzy atomami w stanie wysokoenergetycznym i niskoenergetycznym jest bardzo mała. Na przykład przy natężeniu pola 1,5 Tesli, typowym dla klinicznego MRI, różnica między stanami wysokoenergetycznymi a niskoenergetycznymi wynosi około 9 cząsteczek na 2 miliony. Udoskonalenia mające na celu zwiększenie czułości MR obejmują zwiększenie natężenia pola magnetycznego oraz hiperpolaryzację poprzez pompowanie optyczne, dynamiczną polaryzację jądrową lub polaryzację indukowaną parahydrogenem. Istnieją również różne schematy wzmacniania sygnału oparte na wymianie chemicznej, które zwiększają czułość.
Aby osiągnąć obrazowanie molekularne biomarkerów chorób za pomocą MRI, wymagane są ukierunkowane środki kontrastowe MRI o wysokiej specyficzności i wysokiej relaksacyjności (czułości). Do tej pory wiele badań poświęcono opracowaniu ukierunkowanych środków kontrastowych MRI w celu uzyskania obrazowania molekularnego za pomocą MRI. Powszechnie stosowano peptydy, przeciwciała lub małe ligandy i małe domeny białkowe, takie jak affibodies HER-2. Aby zwiększyć czułość środków kontrastowych, te cząsteczki celujące są zwykle połączone ze środkami kontrastowymi MRI o wysokiej ładowności lub środkami kontrastowymi MRI o wysokiej relaksowalności. W szczególności niedawny rozwój mikronowych cząstek tlenku żelaza (MPIO) umożliwił osiągnięcie bezprecedensowych poziomów czułości w celu wykrycia białek wyrażonych przez tętnice i żyły.
Obrazowanie optyczneEdit

Istnieje wiele podejść stosowanych do obrazowania optycznego. Różne metody zależą od fluorescencji, bioluminescencji, absorpcji lub reflektancji jako źródła kontrastu.
Najcenniejszym atrybutem obrazowania optycznego jest to, że ono i ultradźwięki nie mają silnych obaw dotyczących bezpieczeństwa, tak jak inne metody obrazowania medycznego.
Wadą obrazowania optycznego jest brak głębokości penetracji, zwłaszcza gdy pracuje się przy długościach fal widzialnych. Głębokość penetracji jest związana z absorpcją i rozpraszaniem światła, które jest przede wszystkim funkcją długości fali źródła wzbudzenia. Światło jest absorbowane przez endogenne chromofory występujące w żywej tkance (np. hemoglobina, melanina i lipidy). Ogólnie rzecz biorąc, absorpcja i rozpraszanie światła maleje wraz ze wzrostem długości fali. Poniżej ~700 nm (np. widzialne długości fal), efekty te skutkują niewielką głębokością penetracji, wynoszącą zaledwie kilka milimetrów. Tak więc, w widzialnym obszarze widma, możliwa jest jedynie powierzchowna ocena cech tkanki. Powyżej 900 nm absorpcja wody może zaburzać stosunek sygnału do tła. Ponieważ współczynnik absorpcji tkanki jest znacznie niższy w zakresie bliskiej podczerwieni (NIR) (700-900 nm), światło może przenikać głębiej, na głębokość kilku centymetrów.
Obrazowanie w bliskiej podczerwieniEdit
Sondy i etykiety fluorescencyjne są ważnym narzędziem obrazowania optycznego. Niektórzy badacze zastosowali obrazowanie NIR w szczurzym modelu ostrego zawału mięśnia sercowego (AMI), używając sondy peptydowej, która może wiązać się z komórkami apoptotycznymi i martwiczymi. Do obrazowania in vivo zastosowano szereg fluoroforów w bliskiej podczerwieni (NIR), w tym barwniki i koniugaty Kodak X-SIGHT, Pz 247, DyLight 750 i 800 Fluors, Cy 5.5 i 7 Fluors, Alexa Fluor 680 i 750 Dyes, IRDye 680 i 800CW Fluors. Kropki kwantowe, dzięki swojej fotostabilności i jasnej emisji, wzbudziły duże zainteresowanie, jednak ich rozmiar uniemożliwia skuteczny klirens z układu krwionośnego i nerkowego, a jednocześnie wykazują długotrwałą toksyczność….
Wiele badań wykazało zastosowanie sond znakowanych barwnikami podczerwonymi w obrazowaniu optycznym.
- W porównaniu scyntygrafii gamma i obrazowania NIR, cyklopentapeptyd podwójnie znakowany 111
In i fluorofor NIR został użyty do obrazowania αvβ3-integryny pozytywnych ksenograftów czerniaka. - Naznaczony bliską podczerwienią RGD ukierunkowany na αvβ3-integrynę został użyty w licznych badaniach w celu ukierunkowania na różne nowotwory.
- Fluorofor NIR został sprzężony z naskórkowym czynnikiem wzrostu (EGF) w celu obrazowania progresji nowotworu.
- Fluorofor NIR został porównany z Cy5.5, sugerując, że barwniki o większej długości fali mogą wytwarzać bardziej skuteczne środki celujące do obrazowania optycznego.
- Pamidronian został oznakowany fluoroforem NIR i użyty jako środek obrazowania kości do wykrywania aktywności osteoblastycznej u żywego zwierzęcia.
- GPI znakowany fluoroforem NIR, silny inhibitor PSMA (prostate specific membrane antigen).
- Użycie albuminy surowicy ludzkiej znakowanej fluoroforem NIR jako środka śledzącego do mapowania węzłów chłonnych wartowniczych.
- 2-Deoxy-D-glukoza znakowana fluoroforem NIR.
Ważne jest, aby zauważyć, że dodanie sondy NIR do dowolnego wektora może zmienić jego biokompatybilność i biodystrybucję. Dlatego nie można jednoznacznie założyć, że skoniugowany wektor będzie zachowywał się podobnie do formy natywnej.
Tomografia komputerowa z emisją pojedynczego fotonuEdit
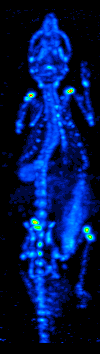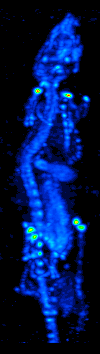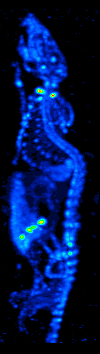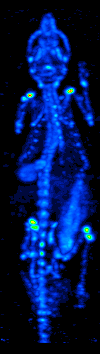
Rozwój tomografii komputerowej w latach 70. umożliwił mapowanie rozmieszczenia radioizotopów w narządzie lub tkance i doprowadził do powstania techniki zwanej obecnie tomografią komputerową z emisją pojedynczego fotonu (SPECT).
Środek obrazowania stosowany w SPECT emituje promienie gamma, w przeciwieństwie do emiterów pozytonów (takich jak 18
F) stosowanych w PET. Istnieje szereg radiotrakasterów (takich jak 99m
Tc, 111
In, 123
I, 201
Tl), które można stosować w zależności od konkretnego zastosowania.
Jednym z takich radiotrakasterów jest gaz ksenon (133
Xe). Wykazano, że jest on cenny w diagnostycznych badaniach inhalacyjnych do oceny funkcji płuc; do obrazowania płuc; i może być również stosowany do oceny rCBF. Wykrywanie tego gazu odbywa się za pomocą kamery gamma, która jest detektorem scyntylacyjnym składającym się z kolimatora, kryształu NaI i zestawu rurek fotopowielacza.
Obracając kamerę gamma wokół pacjenta, można uzyskać trójwymiarowy obraz rozmieszczenia radioznacznika, stosując filtrowaną projekcję wsteczną lub inne techniki tomograficzne.Radioizotopy stosowane w SPECT mają stosunkowo długi okres półtrwania (od kilku godzin do kilku dni), co czyni je łatwymi w produkcji i stosunkowo tanimi. Stanowi to główną zaletę SPECT jako techniki obrazowania molekularnego, ponieważ jest ona znacznie tańsza niż PET czy fMRI. Jednakże brakuje jej dobrej rozdzielczości przestrzennej (tj. gdzie dokładnie znajduje się cząsteczka) i czasowej (tj. czy sygnał środka kontrastowego wystąpił w tej milisekundzie, czy w tamtej milisekundzie). Dodatkowo, ze względu na radioaktywność środka kontrastowego, istnieją aspekty bezpieczeństwa dotyczące podawania radioizotopów badanemu, zwłaszcza w przypadku badań seryjnych.
Pozytonowa tomografia emisyjnaEdit
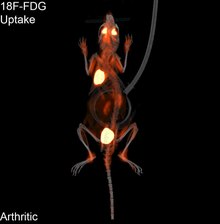
Play media
Pozytonowa tomografia emisyjna (PET) jest techniką obrazowania stosowaną w medycynie nuklearnej, która pozwala uzyskać trójwymiarowy obraz lub zdjęcie procesów funkcjonalnych w organizmie. Teoria stojąca za PET jest dość prosta. Najpierw cząsteczka jest znakowana izotopem emitującym pozytony. Pozytony te anihilują z pobliskimi elektronami, emitując dwa fotony o energii 511 keV, skierowane o 180 stopni w przeciwnych kierunkach. Fotony te są następnie wykrywane przez skaner, który może oszacować gęstość anihilacji pozytonów w danym obszarze. Gdy wystąpi wystarczająca ilość oddziaływań i anihilacji, można zmierzyć gęstość oryginalnej cząsteczki w tym obszarze. Typowe izotopy obejmują 11
C, 13
N, 15
O, 18
F, 64
Cu, 62
Cu, 124
I, 76
Br, 82
Rb, 89
Zr i 68
Ga, przy czym 18
F jest najczęściej wykorzystywany klinicznie. Jedną z głównych wad PET jest to, że większość sond musi być wykonana przy użyciu cyklotronu. Większość z tych sond ma również okres półtrwania mierzony w godzinach, co zmusza do posiadania cyklotronu na miejscu. Czynniki te mogą sprawić, że PET będzie niemiłosiernie drogi. Obrazowanie PET ma jednak wiele zalet. Pierwszą i najważniejszą jest czułość: typowy skaner PET może wykryć stężenia od 10-11 mol/l do 10-12 mol/l.
.