Monitorowanie somatosensorycznych potencjałów wywołanych (SSEP) nerwu pośrodkowego jest wskazane w przypadku przewidywanej manipulacji chirurgicznej ICA lub płata skroniowego. Monitorowanie dolnego CN nie jest rutynowo stosowane, chociaż może być przydatne do identyfikacji nerwów, gdy guz znajduje się w bliskiej odległości od nerwów. Monitorowanie nerwu twarzowego jest jednak rutynowo stosowane przy podejściach przezotrzewnowych lub przezskroniowych.
Kilka czynników wpływa na wybór środka znieczulającego i techniki znieczulenia, dlatego wymagają one dokładnego omówienia z anestezjologiem. Czynniki te obejmują (1) rozległość rozwarstwienia wewnątrzczaszkowego, (2) możliwość urazu mózgu lub naczyń, (3) hemodynamikę ogólnoustrojową, (4) potrzebę monitorowania funkcji kory i pnia mózgu (np. odpowiedź wywołana z pnia mózgu, SSEP, EEG) oraz (5) potrzebę monitorowania OUN (np. OUN VII, X-XII).
Zabezpiecz rurkę dotchawiczą za pomocą podwiązki z drutu okrężnego lub okrężno-żuchwowego (np. drut ze stali nierdzewnej #26). Wstawić drenaż lędźwiowy kręgosłupa, gdy spodziewane jest śródoponowe rozwarstwienie. Inne środki zmniejszające ciśnienie wewnątrzczaszkowe, takie jak hiperwentylacja, leki osmotyczne lub kortykosteroidy, są stosowane w zależności od potrzeb. Podać i zabezpieczyć zgłębnik nosowo-żołądkowy i cewnik Foleya. Zaleca się stosowanie przeciwzakrzepowych pończoch sekwencyjno-kompresyjnych, aby zapobiec zakrzepicy żył głębokich.
Ułóż głowę pacjenta na uchwycie w kształcie podkowy. Należy stosować wyściółkę typu „egg-crate” lub żelową, aby uniknąć owrzodzeń niedokrwiennych skóry głowy lub pleców podczas przedłużającego się zabiegu. Najlepiej jest zabezpieczyć głowę za pomocą 3-pinowego systemu mocowania głowy, gdy przewidywany jest dłuższy zabieg lub rozległa wewnątrzczaszkowa dysekcja nerwowo-naczyniowa, lub gdy konieczne jest monitorowanie EMG (nie można stosować paraliżu). Jeśli wymagana jest lub nawet możliwa proksymalna kontrola ICA, należy ustawić głowę w lekkim wyproście, aby ułatwić dostęp do szyi. Założyć szwy tarsorrhaphy w celu ochrony oczu. Ogolić skórę głowy po planowanej linii nacięcia (np. dwukoronowo) i nasączyć linię nacięcia roztworem lidokainy i epinefryny (1:100 000-1:400 000).
W przypadku podejść endoskopowych należy umieścić głowę w 3-pinowym systemie mocowania i zastosować system nawigacji chirurgicznej. Odbarczyć nos przy użyciu oksymetazoliny 0,05%. Wstrzyknąć lidokainę i roztwór epinefryny według uznania, ale przestrzegać maksymalnych dawek.
Preauricular (subtemporal) approach
Przeprowadź hemikoronalne lub koronalne nacięcie przez tkankę podskórną, galea i pericranium, jak pokazano na poniższym obrazie. Nad obszarem skroniowym, nacięcie rozciąga się do głębokiej warstwy powięzi skroniowej. Po stronie dotkniętej chorobą przedłuż nacięcie wzdłuż fałdu przedusznego aż do poziomu tragusa. Kiedy tylko jest to możliwe, należy zachować przednie gałęzie tętnicy skroniowej powierzchownej, aby zmaksymalizować dopływ krwi do płata skóry głowy. Aby zapewnić proksymalną kontrolę nad ICA, należy rozszerzyć nacięcie na szyi, stosując schemat leniwy-S, lub użyć oddzielnego poziomego nacięcia, które przebiega wzdłuż fałdu pośrodku szyi. Unieść skórę głowy w stosunku do czaszki w płaszczyźnie podczaszkowej i rozdzielić połączenia okołotwarzowe z głęboką warstwą powięzi skroniowej.
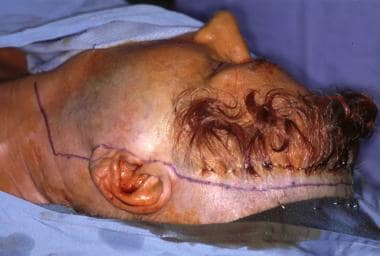 Dwukoronowe nacięcie z przedłużeniem przedusznym.
Dwukoronowe nacięcie z przedłużeniem przedusznym. Powierzchniowe i głębokie warstwy powięzi skroniowej głębokiej przyczepiają się do bocznych i przyśrodkowych powierzchni łuku jarzmowego. Aby odsłonić zygomak, należy naciąć powierzchowną warstwę powięzi skroniowej głębokiej, podążając wzdłuż wyobrażonej linii od górnego brzegu oczodołu do korzenia skroniowego kości jarzmowej, jak pokazano na poniższym obrazku. Unieś powierzchowną warstwę powięzi skroniowej głębokiej i okostnej z płatem skóry głowy, aby chronić przednie gałęzie nerwu twarzowego i odsłonić kompleks oczodołowo-obojczykowy. Ta ekspozycja umożliwia odcięcie okostnej od bocznych ścian oczodołu (tj. od trochlea do szczeliny oczodołowej dolnej).
 Powierzchowna warstwa powięzi skroniowej głębokiej została nacięta, odsłaniając skroniową poduszkę tłuszczową.
Powierzchowna warstwa powięzi skroniowej głębokiej została nacięta, odsłaniając skroniową poduszkę tłuszczową. Używając elektrokauteryzacji, przetnij pozostałe powięziowe połączenia mięśnia skroniowego do przyśrodkowego aspektu łuku jarzmowego i do czaszki oraz unieś mięsień z dołu skroniowego. Jeśli mięsień skroniowy zostanie przywrócony do pierwotnej pozycji, przykręć zakrzywioną płytkę tytanową na linii skroniowej, pozostawiając kilka pustych otworów na śruby, aby ułatwić przyszycie powięzi mięśnia skroniowego do płytki. Poniższy obraz przedstawia odsłonięty kompleks oczodołowo-obojczykowy. Autorzy uzyskali lepsze wyniki przy zastosowaniu tej techniki niż przy pozostawieniu mankietu powięziowego lub zastosowaniu otworów wiertniczych przez kość w celu ponownego połączenia mięśnia.
 Odsłonięcie kompleksu oczodołowo-obojczykowego.
Odsłonięcie kompleksu oczodołowo-obojczykowego. Następnie należy odciąć powięź żwacza od mięśnia żwacza i unieść leżącą nad nim śliniankę przyuszną za pomocą szerokiego podnośnika okostnowego. Chociaż rzadko jest to konieczne, łuk rotacji płata skóry głowy może być zwiększony przez przecięcie tkanek miękkich przed kością bębenkową. Należy zachować mankiet tkanek miękkich wokół głównego pnia nerwu twarzowego, aby zapobiec urazowi trakcyjnemu.
W razie potrzeby odsłania się, przecina i kontroluje tętnice szyjne wewnętrzne, wspólne i zewnętrzne oraz IJV, wykorzystując nacięcie szyjne. Należy również zidentyfikować i zachować CN X-XII. Wykonaj osteotomię oczodołowo-obojczykową (1) tylną, przy nasadzie kości jarzmowej; (2) górną, przy szwie jarzmowo-czołowym; oraz (3) przyśrodkową, przy podporze jarzmowo-szczękowej na poziomie nerwu jarzmowo-twarzowego. Asystent zabezpiecza tkanki miękkie oczodołu przy użyciu rozwieracza lub retraktora oczodołu, podczas gdy chirurg umieszcza końcówkę piły tłokowej na najbardziej bocznym aspekcie bruzdy oczodołowej dolnej. Wykonaj tę osteotomię przez wyrostek malarny, podążając w płaszczyźnie strzałkowej przyśrodkowo do otworu jarzmowo-twarzowego.
Przypadkowe wejście do zatoki szczękowej występuje sporadycznie. Wejście to jest nieistotne, chyba że operacja obejmuje rozcięcie wewnątrzoponowe, które stwarza możliwość wycieku płynu mózgowo-rdzeniowego, co wymaga zamknięcia antrostomii za pomocą powięzi i/lub wolnych przeszczepów okołotkankowych. Utrzymanie wolnych przeszczepów tkankowych na miejscu poprzez ucisk na otwór. Kompresję tę uzyskuje się przez przywrócenie i zespolenie przeszczepu kostnego oczodołowo-obojczykowego do jego pierwotnej pozycji.
Następny obraz przedstawia możliwe osteotomie oczodołowo-obojczykowe. Wszystkie te osteotomie mogą być modyfikowane w celu uwzględnienia zajęcia przez nowotwór jakiejkolwiek części kompleksu oczodołowo-obojczykowego. W przypadkach wymagających zarówno wewnątrz-, jak i zewnątrzczaszkowej ekspozycji, wykonaj osteotomię górną i boczną przez górną i boczną ścianę oczodołu po zakończeniu kraniotomii. W ten sposób górna i boczna ściana oczodołu może być zachowana w przeszczepie orbitozygomatycznym. Wykorzystując zarówno odsłonięcia wewnątrzczaszkowe, jak i zewnątrzczaszkowe, wykonać osteotomie przez górną i boczną ścianę oczodołu w celu usunięcia segmentu kostnego oczodołu.
 Zobrazowanie możliwych osteotomii oczodołowo-obojczykowych.
Zobrazowanie możliwych osteotomii oczodołowo-obojczykowych. Jak opisano wcześniej, asystent chroni i wycofuje tkanki miękkie oczodołu; inny asystent chroni i delikatnie wycofuje płat czołowy, podczas gdy chirurg kończy osteotomie. Przeszczep kostny należy przechowywać w roztworze soli fizjologicznej do czasu usunięcia guza. Koronoidektomia żuchwy zwiększa łuk rotacji mięśnia skroniowego. Następnie należy odciąć mięsień skroniowy ku dołowi, aż do pełnego uwidocznienia grzebienia podskroniowego. Płaszczyzna podokostnowa jest następnie prowadzona przyśrodkowo, aby odciąć tkanki miękkie od podstawy czaszki podskroniowej.
Odcięcie tkanek miękkich od podstawy czaszki podskroniowej jest zwykle związane z kłopotliwym krwawieniem ze splotu skrzydłowego. Krwawienie należy kontrolować za pomocą kauteryzacji bipolarnej, wacików zwilżonych oksymetazoliną 0,05%, kompresów Surgicel/Avitene, pasty trombinowo-żelatynowej lub ich kombinacji. Kauteryzacja unipolarna stymuluje V3, powodując skurcz mięśni żucia i sporadyczne zaburzenia rytmu serca. Usunięcie podstawy czaszki w okolicy podskroniowej ułatwia identyfikację i dysekcję struktur nerwowo-naczyniowych.
Płytka skrzydłowa boczna jest identyfikowana z przodu. Stosunki anatomiczne, które są przydatne do identyfikacji struktur podstawy czaszki w części skroniowej, obejmują (w kierunku od przodu do tyłu) (1) tylny aspekt blaszki skrzydłowej bocznej, która jest wyrównana z otworem owalnym, (2) otwór kolczysty i (3) kręgosłup kości klinowej. Struktury te leżą w prostej linii wzroku, która jest boczna w stosunku do kanału ICA. Relacje podstawy czaszki przedstawiono na poniższym obrazie.
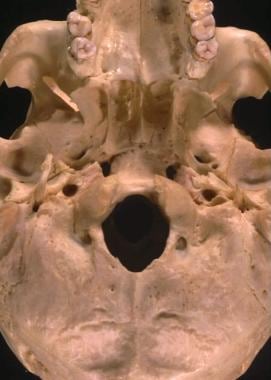 Skull base relationships. Boczna płyta skrzydłowa, otwór owalny i otwór obrotowy są przedstawione w linii prostej od przodu do tyłu. Kanał szyjny jest tylny i przyśrodkowy w stosunku do tych struktur.
Skull base relationships. Boczna płyta skrzydłowa, otwór owalny i otwór obrotowy są przedstawione w linii prostej od przodu do tyłu. Kanał szyjny jest tylny i przyśrodkowy w stosunku do tych struktur. Płytki skrzydłowe zapewniają również drogę dostępu do dolno-bocznego aspektu zatoki klinowej, do której można wejść pomiędzy drugim i trzecim odcinkiem nerwu trójdzielnego. Po zidentyfikowaniu i zabezpieczeniu tych struktur nerwowo-naczyniowych można przystąpić do ekstyrpacji guza. Takie podejście zapewnia doskonały dostęp do podstawy czaszki, wierzchołka oczodołu i bocznej części szczęki. Guzy, które nie obejmują kości skroniowej lub opuszkowej części ICA, są odpowiednio uwidocznione przy zastosowaniu tego podejścia. Rozcięcie opuszkowej części ICA wymaga usunięcia dołu kulszowego jako części przeszczepu kości oczodołowo-obojczykowej.
Użyj kraniotomii skroniowej, jak na obrazie poniżej, w celu odsłonięcia górnego aspektu dołu kulszowego.
 Kraniotomia skroniowa i osteotomia dla kłykci i koronidektomii.
Kraniotomia skroniowa i osteotomia dla kłykci i koronidektomii. Odcinamy torebkę stawu skroniowego od dołu skroniowego i przesuwamy ją ku dołowi. Następnie, używając piły tłokowej, wykonaj osteotomie obejmujące boczne dwie trzecie dołu. (Należy pamiętać, że ICA znajduje się przyśrodkowo w stosunku do dołu czaszki). Zapewnia to stabilność kłykcia żuchwy po jego rekonstrukcji. Jednakże, kłykieć jest podatny na przednie przemieszczenie. Uszkodzenie ślimaka jest możliwe, jeśli osteotomie zostaną wykonane zbyt daleko w kierunku tylnym. Jeśli konieczna jest dodatkowa ekspozycja kanału szyjnego i zewnątrzskroniowej ICA, dół szyjny kłykcia można przeciąć na poziomie wcięcia esiczego, aby usunąć zawartość dołu kłykciowego.
 Od tyłu do przodu (od lewej do prawej), tętnica szyjna wewnętrzna (opuszkowa), tętnica oponowa środkowa, V3 i V2.
Od tyłu do przodu (od lewej do prawej), tętnica szyjna wewnętrzna (opuszkowa), tętnica oponowa środkowa, V3 i V2. Dodatkowo, aby odciąć opuszkowy odcinek ICA, należy przeciąć żuchwową część nerwu trójdzielnego w rozwidleniu owalnym. Po zmobilizowaniu ICA z jej poziomego kanału, może być ona transponowana i/lub cofnięta, aby ułatwić resekcję guza lub uzyskać dostęp do koniuszka ropnego.
Aby zająć się różnymi rozmiarami guza i innymi okolicznościami klinicznymi, możliwe są różne modyfikacje tego podejścia. Na przykład guzy, które zajmują żuchwę, wymagają częściowej mandibulektomii. U dzieci odległość od trzonu żuchwy do podstawy czaszki jest znacznie skrócona, a dostęp między szczytem wyrostka sutkowatego a kątem żuchwy jest szerszy niż u dorosłych. W związku z tym odpowiednie uwidocznienie podstawy czaszki podskroniowej można często uzyskać, stosując podejście przezszyjkowe z transpozycją górną nerwu twarzowego. Parotidektomia, jak przedstawiono na poniższym zdjęciu, może być również wykonana w celu uzyskania ujemnych marginesów lub zwiększenia ekspozycji.
 Zdjęcie śródoperacyjne po całkowitej parotidektomii, segmentalnej mandibulektomii i resekcji dołu podskroniowego.
Zdjęcie śródoperacyjne po całkowitej parotidektomii, segmentalnej mandibulektomii i resekcji dołu podskroniowego. Po usunięciu guza należy zamknąć wszelkie połączenia z górnymi drogami oddechowymi. Płat mięśnia skroniowego może być użyty do zatarcia martwej przestrzeni i ochrony ICA. Mięsień skroniowy może być podzielony pionowo, a przednia połowa mięśnia może być transponowana w celu zatarcia ubytku, podczas gdy tylna połowa mięśnia jest transponowana w kierunku przednim, aby wypełnić ubytek w dole skroniowym. Dno oczodołu może być zrekonstruowane za pomocą siatki tytanowej, a następnie pokryte płatem powięzi skroniowo-ciemieniowej lub płatem transpozycyjnym mięśnia skroniowego. Podobnie, ubytki bocznej ściany oczodołu mogą być zrekonstruowane za pomocą siatki tytanowej. U wybranych pacjentów można podnieść płat okołoczaszkowy lub płat skóry głowy, aby ochronić podstawę czaszki w okolicy skroniowej. Rozległe ubytki tkanek miękkich najlepiej rekonstruować za pomocą mikronaczyniowych wolnych płatów tkankowych. Przeszczepy kostne są następnie zastępowane i mocowane w ich pierwotnej pozycji za pomocą płytek adaptacyjnych ze stopu tytanu, drutu lub plecionych szwów nylonowych.
Płytki są preferowane, ponieważ zapewniają większą stabilność. Jeśli konieczna jest resekcja kłykcia żuchwy w celu odsłonięcia petrous ICA, nie należy podejmować próby rekonstrukcji stawu skroniowo-żuchwowego. Rekonstrukcja stawu skroniowo-żuchwowego po onkologicznej ekstensji ITF nie poprawia znacząco funkcji pooperacyjnej, a wręcz może prowadzić do powstania blizny, ankylozy i trismusu. Naprawić okostnowe i mięśniowe połączenia ze szkieletem czaszkowo-twarzowym, aby zapobiec retrakcji i/lub zwiotczeniu mięśni i innych tkanek miękkich. Zamknąć nacięcia skóry i błony śluzowej, stosując technikę wielowarstwową.
Postauricular (transtemporal) approach
Rozpocząć nacięcie w kształcie znaku zapytania lub litery C w okolicy skroniowej i przedłużyć je postaurikularnie do okolicy wyrostka sutkowatego, zakrzywiając w dół, aby podążać za poziomą bruzdą skórną środkowej części szyi. Jeśli ucho środkowe zostało poświęcone w trakcie zabiegu lub resekcji guza i jeśli u pacjenta istnieje ryzyko wystąpienia pooperacyjnego wycieku płynu mózgowo-rdzeniowego, należy na stałe zamknąć przewód słuchowy zewnętrzny (EAC), aby zapobiec otorbieniu płynu mózgowo-rdzeniowego. Podziel EAC w miejscu połączenia kostno-chrzęstnego i zamknij go za pomocą szwów wiecznych. Wzmocnić to zamknięcie za pomocą myoperiostealnego płata w kształcie litery U, opartego na tylnym brzegu EAC. Alternatywnie, jeśli ucho środkowe jest oszczędzone, kanał słuchowy może zostać zachowany poprzez umieszczenie nacięć w okolicy małżowiny usznej.
Cięcie przebiega wzdłuż krawędzi małżowiny usznej i tragusa, tak aby blizna była ukryta. W obszarze konchowym naciąć skórę, chrząstkę i perychondrium, aby połączyć się z płaszczyzną retroauricularną dysekcji. Nacięcie wewnątrz EAC jest trudne do zaszycia w sposób wodoszczelny i ma tendencję do zwężania się. Nacięcia te, umieszczone bocznie, ułatwiają zespolenie EAC z nerwem szczytowym na końcu procedury ekstyrpacyjnej. Dren Penrose’a może być wprowadzony przez ubytek konchowy w płacie skóry i małżowiny usznej, aby ułatwić jego retrakcję. Unieść płat szyjno-twarzowy w płaszczyźnie podpowięziowej w okolicy szyjnej i w płaszczyźnie nadnadtwardówkowej systemu mięśniowo-aponeurotycznego (supra-SMAS) w okolicy ślinianki przyusznej. Uniesienie płata szyjno-twarzowego następuje po głębokiej warstwie powięzi skroniowej głębokiej nad czaszką.
Zidentyfikuj główny pień nerwu twarzowego, przed EAC, tuż dystalnie od otworu stylomastoidalnego, jak opisano w przypadku parotidektomii. Jeśli mobilizacja obwodowa głównego pnia nie jest konieczna, należy zachować mankiet tkanki miękkiej wokół głównego pnia, aby zminimalizować możliwość urazu trakcyjnego podczas wycofywania płata twarzowego do przodu. Parotidektomia „ogonowa” (tj. powierzchowna) poprawia dostęp do okolicy zażuchwowej. Całkowita parotidektomia jest wskazana w przypadku nowotworu nabłonkowego ślinianki przyusznej. Szkieletowanie głównego pnia nerwu twarzowego i jego gałęzi ułatwia ich retrakcję, a tym samym dostęp do ITF.
Szkieletowanie głównego pnia nerwu twarzowego i jego gałęzi (tzn. radykalna parotidektomia) jest wskazane, gdy nerw jest zajęty przez nowotwór. W takich przypadkach należy zwrócić uwagę na ekspozycję szyjną, aby uzyskać proksymalną kontrolę nad tętnicami szyjnymi wspólnymi, wewnętrznymi i zewnętrznymi, IJV oraz CN X-XII. Odciąć mięśnie sternocleidomastoidalny i digastryczny od kości sutkowej. Odcinamy mięśnie stylohyoidalny i stylopharyngeus i usuwamy wyrostek rylcowaty. W tym momencie zwykle można zidentyfikować CN IX, ponieważ krzyżuje się ono bocznie od ICA. Mastoidektomia i przecięcie pionowej części nerwu twarzowego umożliwia transpozycję nerwu twarzowego, zapewniając w ten sposób szerszy dostęp do ITF.
U pacjentów, którzy wymagają radykalnej parotidektomii, mastoidektomia zapewnia środki do uzyskania proksymalnej kontroli marginesów nerwowych i ułatwia przeszczepienie nerwu. Mastoidektomia zapewnia również dostęp do opuszki szyjnej i przyległych dolnych CN. Osteotomia oczodołowo-obojczykowa może być wykonana w sposób opisany wcześniej (podejście przedoczodołowe). Po usunięciu kompleksu oczodołowo-obojczykowego dobrze uwidocznione są przednie, górne, przyśrodkowe i tylne granice ITF, a wszystkie główne naczynia są kontrolowane.
Kończenie podejścia do podstawy czaszki od strony zaoczodołowej, w tym kraniotomia skroniowa, jest wykonywane w sposób opisany w poprzednim rozdziale. Teraz można przystąpić do ekstyrpacji guza, w tym tkanek miękkich i kości. Rekonstrukcja ubytku przebiega zgodnie z zasadami przedstawionymi w poprzednich częściach.
Podejścia Fischa
Fisch opisał kilka bocznych podejść ITF, skoncentrowanych na subtotalnej ekspozycji i zmianie przebiegu nerwu twarzowego.
Podejście Fischa A jest wskazane w przypadku zmian w obrębie kości skroniowej, takich jak guzy glomus. Podejście to obejmuje wytrzewienie ucha środkowego, subtotalną petrosektomię i trwałą przednią transpozycję nerwu twarzowego. Dolne CN, ICA i IJV są kontrolowane na szyi we wczesnym etapie zabiegu. Przewód słuchowy zewnętrzny jest zamykany jako ślepa torebka.
Podejścia Fisch B i C są zaprojektowane do podejścia do bardziej przedniej patologii obejmującej wierzchołek rogówki i clivus. Krytycznymi manewrami w podejściu ITF typu B jest odbicie łuku jarzmowego i mięśnia skroniowego ku dołowi oraz usunięcie kości dna podstawy czaszki w celu zapewnienia dostępu do ITF. Krytycznym etapem tego zewnątrzoponowego odsłonięcia jest subtotalna petrosektomia. Obejmuje ona mastoidektomię kanałową w dół, w tym całkowitą szkieletyzację labiryntu, nerwu twarzowego, zatoki esowatej, opony twardej środkowego i tylnego dołu czaszki oraz żarówki szyjnej, a także wytrzewienie wszystkich komórek powietrznych w przestrzeni podgłośniowej i szkieletyzację ICA.
Stawy skroniowo-żuchwowe są dezartykulowane po nacięciu torebki i usunięciu krążka stawowego. W tym momencie kość dołu kulszowego i korzeń kości jarzmowej są całkowicie usuwane. Dalsze szkieletowanie tętnicy szyjnej jest możliwe wzdłuż bocznej i przedniej ściany ICA. Pełne odsłonięcie tętnicy szyjnej pozwala na jej mobilizację z kanału szyjnego, zapewniając swobodny dostęp do szczytu kości skroniowej i kości gnykowej. Rurka eustachiusza musi zostać zamknięta szwami, aby zapobiec zakażeniu wstępującemu z jamy nosowej. Wolny tłuszcz brzuszny wypełnia ubytek kostny, a płat z mięśnia skroniowego pokrywa tłuszcz i szkieletową oponę twardą środkowego dołu czaszki oraz obliteruje dół kłykciowy. Przeszczep oczodołowo-obojczykowy jest platerowany, a skóra zamykana w sposób wielowarstwowy.
Podejście typu C jest rozszerzeniem typu B i jest stosowane w przypadku zmian w przedniej części ITF, kości strzałkowej i nosogardła. Cechą odróżniającą podejście typu C od podejścia typu B jest resekcja blaszek skrzydłowych. Pozwala to na odsłonięcie bocznej ściany nosogardła, otworu trąbki słuchowej, tylnej zatoki szczękowej i tylnej ściany nosogardła poza linię środkową. Po wykonaniu podejścia typu B, identyfikuje się boczną powierzchnię wyrostka robaczkowego i podnosi się tkanki miękkie.
W ten sposób można odwiercić podstawę zarówno przyśrodkowej, jak i bocznej blaszki wyrostka robaczkowego, odsłaniając boczną ścianę nosogardła. Odsłonięcie pozwala na pełną wizualizację obszaru okołotubalnego, który może zostać wycięty en bloc. Zamknięcie ubytku po operacji ITF typu C jest trudniejsze niż w przypadku podejścia typu B. Chociaż transpozycja całego mięśnia skroniowego do ITF jest możliwa, wolne płaty mikronaczyniowe są często konieczne do zapewnienia odpowiedniego zamknięcia.
Metoda typu D jest przeduszną metodą ITF, która wykorzystuje osteotomię oczodołowo-zatokową i resekcję dna środkowego dołu czaszkowego w celu odsłonięcia przyśrodkowego środkowego dołu czaszkowego bez bocznej kraniotomii skroniowej. Podczas zabiegu typu D nie dochodzi do obliteracji ucha środkowego i przewodu eustachiusza, a słuch przewodzeniowy nie zostaje utracony. Ponadto nie zmienia się przebiegu nerwu twarzowego śródskroniowego, a opuszkowa ICA nie jest w pełni odsłonięta. Podtyp D1 dotyczy guzów przedniej części ITF, natomiast podtyp D2 jest przeznaczony do zmian w bocznej ścianie oczodołu i guzów wysokiego dołu dziobowo-podniebiennego. Chociaż te podejścia przeduszne nie obejmują kraniotomii skroniowej, dno podstawy czaszki może zostać wydrążone, aby umożliwić pełny dostęp do ITF.
Przednie podejście przeztwardówkowe (translokacja twarzy)
Wykonaj nacięcie Webera-Fergussona i rozszerz je w dół do okostnej szczęki, kości nosa i brzegu oczodołu. Tradycyjne podejście translokacyjne, jak widać na poniższym obrazku, obejmuje poziome nacięcie nad górnym brzegiem kości jarzmowej, rozciągające się do kciuka bocznego, aby spotkać się z nacięciem Webera-Fergussona.
 Oznaczenia przedstawiające nacięcia twarzy dla podejścia translokacyjnego twarzy.
Oznaczenia przedstawiające nacięcia twarzy dla podejścia translokacyjnego twarzy. Oddzielić gałęzie czołowe nerwu twarzowego, użyć silikonowej rurki do entubulizacji i wykonać transekt. Ponownie zespolić te gałęzie nerwu pod koniec zabiegu, stosując technikę entubulizacji. Podokostnowa dysekcja przedniej części szczęki odsłania nerw podoczodołowy, który jest następnie przecinany i znakowany. Następnie odbija się ku dołowi płat składający się z wargi górnej, policzka, powieki dolnej, ślinianki przyusznej i nerwu twarzowego. Uniesienie płata skóry owłosionej głowy w płaszczyźnie podczaszkowej i odbicie go w kierunku przednim w celu odsłonięcia brzegów nadoczodołowych, jak widać na poniższym obrazie.
 Osłanianie obszaru szczękowego i oczodołowo-obojczykowego.
Osłanianie obszaru szczękowego i oczodołowo-obojczykowego. Przedsionkowe podejście z przednią ekspozycją
Alternatywnie, ekspozycja może być osiągnięta bez nacięcia skroniowego poprzez połączenie przedsionkowego podejścia z przednią ekspozycją zapewnioną przez nacięcie Webera-Fergussona. Osteotomie oczodołowo-obojczykowe są wykonywane i łączone z osteotomiami szczękowymi w celu uwolnienia przedniej powierzchni szczęki en bloc z kompleksem oczodołowo-obojczykowym. Poniższy obraz przedstawia osteotomie. Alternatywnie, przeszczep kości szczękowej może być uniesiony w postaci unaczynionego przeszczepu przymocowanego do płata policzkowego, jak opisano w Catalano et al (1993).
 Osteotomie.
Osteotomie. Mięśnie skroniowy i żwacz są odrywane od kości jarzmowej za pomocą elektrokauteryzacji. Osteotomie są wykonywane w sposób wymagany do usunięcia szczęki, a przeszczep kostny jest usuwany. Wykonywana jest kraniotomia skroniowo-podskroniowa, a mięsień skroniowy jest odbijany ku tyłowi. Po wykonaniu tych czynności przednia, przyśrodkowa i boczna granica ITF jest dobrze uwidoczniona. Płyty skrzydłowe mogą zostać usunięte, aby zapewnić dalszy dostęp do przyśrodkowej części ITF lub nosogardła. Ich podstawa może zostać usunięta, aby umożliwić ich resekcję en bloc ze szczęką.
Kraniotomia skroniowo-podskroniowa zapewnia dodatkową ekspozycję w górnej części i umożliwia dysekcję struktur wewnątrzczaszkowych. Po resekcji guza, mięsień skroniowy może być użyty do zatarcia ubytku chirurgicznego i oddzielenia jamy czaszki od górnych dróg oddechowych, jak opisano wcześniej. Naprawia się okostną i przyczepy mięśniowe, a nacięcia zamyka się przy użyciu techniki wielowarstwowej. Spojówka jest naprawiana za pomocą szybko wchłaniającego się szwu 6-0. Kanały łzowe są stentowane rurką silikonową Crawford, która jest przywiązywana do siebie w jamie nosowej. Oko zamyka się tymczasową tarsorrhafią na 10-14 dni, aby zapobiec ektropionowi powieki dolnej.
Podejście przezoczodołowe
Podejście przezoczodołowe może być stosowane w celu uzupełnienia ekspozycji uzyskanych za pomocą jednego z poprzednich podejść, zwiększając w ten sposób ekspozycję wierzchołka oczodołu i zatoki jamistej. Zarezerwuj to podejście dla pacjentów z łagodnymi guzami wierzchołka oczodołu i zatoki jamistej, którzy stracili wzrok z powodu wzrostu guza. Podejście przezoczodołowe może być również stosowane w przypadku nowotworów złośliwych o niskim stopniu złośliwości z minimalnym zajęciem wierzchołka miękkiego oczodołu lub nerwu wzrokowego w celu całkowitego usunięcia guza.
Rozległe zajęcie tkanek miękkich oczodołu wymaga wytrzewienia oczodołu. Podejście to polega na przecięciu tkanek oczodołu za kulą ziemską z zachowaniem połączeń tkanek miękkich oczodołu (w tym kuli ziemskiej) z płatem skóry głowy. Wierzchołek oczodołu jest usuwany, aby zapewnić bezpośredni przedni dostęp do zatoki jamistej i jamistej ICA. Zalety tego podejścia obejmują poprawę wyglądu dzięki zachowaniu globusa oraz doskonałe przednie i boczne uwidocznienie zatoki jamistej i związanych z nią struktur.
Endoskopowe podejście transpterygoidalne
Podejście endoskopowe wymaga szerokiego korytarza utworzonego przez usunięcie środkowej małżowiny po stronie przeciwnej do zmiany, tylnej septektomii i obustronnej szerokiej sphenoidotomii. Pozwala to na zastosowanie techniki 2 chirurgów, 4 rąk, która polega na wprowadzeniu lunety, ssaka i instrumentów do dysekcji przez oba otwory nosowe. Kasemsiri i wsp. skategoryzowali różne endoskopowe podejścia transpterygoidalne i opisali kroki niezbędne do utworzenia odpowiedniego korytarza chirurgicznego.
Podejście do dołu podskroniowego wymaga przyśrodkowej maxillektomii z opcją usunięcia bocznej ściany dolnego otworu sromowego i otworu pyriform (endoskopowa Denker). Tylna septektomia lub septotomia (zlokalizowana około 1,5 cm od kolumny) pozwala na wykonanie kontralateralnego dojścia przezskórnego. Te dwa manewry ułatwiają dostęp endoskopowy do całej tylnej ściany zatoki szczękowej. Podwiązuje się i przecina tętnicę odpiszczelową, a następnie usuwa tylną i boczną ścianę zatoki szczękowej. W zależności od potrzeby odsłonięcia, sphenoidotomia może być poszerzona w kierunku zagłębienia skrzydłowego zatoki szczękowej, z zachowaniem tętnicy i nerwu błędnego, które znajdą się poniżej otworu. W celu uzyskania dostępu do dołu podskroniowego usuwa się zmienną ilość blaszek skrzydłowych.
Jeśli guz rozszerza się lub powstaje w nosogardle lub nachodzi na blaszki skrzydłowe lub trąbkę eustachiusza, te dwie ostatnie struktury usuwa się poniżej poziomu otworu obrotowego (V2), ale zwykle poświęca się tętnicę środkową i nerw błędny. V2 może być przecięty i poprowadzony wewnątrzczaszkowo do zwoju gasseriana, jeśli jest on zajęty przez guz (rozciągnięcie okołonerkowe). Korzystną i preferowaną alternatywą jest zastosowanie płata nosowo- przegrodowego Hadada-Bassagaisteguy’a (kontralateralny płat przegrodowy jest pobierany po podwiązaniu tętnicy śledzionowej po stronie ipsilateralnej).
Endoskopowe podejście przezustne
Chan i wsp. opisali nowatorskie przezustne endoskopowe podejście do dołu podskroniowego i przestrzeni przygardłowej, wykorzystujące przestrzeń między ramieniem żuchwy a bulwami szczęki jako korytarz chirurgiczny. Byli oni w stanie zbadać dół podskroniowy od kąta żuchwy do skrzydła kulszowego większego i usunąć patologię u czterech pacjentów z jedynie przejściowymi, niewielkimi powikłaniami.
Badanie na zwłokach przeprowadzone przez Patwa i wsp. wykazało, że krytyczne struktury dołu podskroniowego mogą być odpowiednio uwidocznione poprzez dalekie przyśrodkowe przezustne podejście endoskopowe, z dostępem do różnych obszarów dołu podskroniowego zapewnionym przez dwa drugorzędne korytarze chirurgiczne, a konkretnie trójkąt nadprzyśrodkowy i dolno-boczny.
Wskazania rekonstrukcyjne
Jeśli jest to bezpieczne dla pacjenta, należy uzupełnić braki funkcjonalne i kosmetyczne spowodowane przez guz lub zabieg w ramach jednoetapowej operacji. Jeśli przewidywane jest tymczasowe porażenie twarzy, zwykle wystarczająca jest ochrona rogówki za pomocą środków nawilżających, tymczasowa tarsorrfafia boczna lub obie te metody. Przeszczep nerwu twarzowego wiąże się jednak z dłuższym okresem rekonwalescencji. Dlatego zaleca się wszczepienie implantu wagi złotej do powieki górnej. Statyczne chusty powięziowe lub transpozycje mięśni są wskazane, gdy natychmiastowa rekonstrukcja nerwu twarzowego nie jest możliwa.
Płat transpozycyjny mięśnia skroniowego wystarcza do oddzielenia jamy czaszki od górnych dróg oddechowych i zatarcia martwej przestrzeni. Mikronaczyniowe wolne płaty, takie jak rectus abdominis flap (do ubytków tkanek miękkich), latissimus dorsi flap (do ubytków mięśniowo-skórnych lub masywnych) lub iliac composite flap (do ubytków wymagających rekonstrukcji kostnej), są wskazane, gdy mięsień skroniowy lub jego ukrwienie zostaną poświęcone jako część resekcji onkologicznej; gdy pacjent wymaga złożonej resekcji obejmującej złożone płaty tkankowe ze skórą, kością lub obiema tymi tkankami; lub gdy operacja ekstyrpacyjna prowadzi do masywnego ubytku tkanek miękkich i martwej przestrzeni. Te potrzeby są zwykle przewidywane podczas planowania chirurgicznego, a pacjent i konsultanci (np. chirurg mikronaczyniowy) są odpowiednio informowani.
Przy zastosowaniu endonasalnego podejścia endoskopowego, ubytki podstawy czaszki, które wiążą się z odsłonięciem ICA lub przetoki CSF są naprawiane przy użyciu macierzy kolagenowej (DuraGen) jako przeszczepu wewnętrznego, a następnie płata nosowo-podniebiennego Hadad-Bassagaisteguy. Płat ten oparty jest na tętnicy nosowej tylnej i może być zaprojektowany do pokrycia rozległych ubytków podstawy czaszki, w tym struktur nerwowo-naczyniowych. Jego użycie należy przewidzieć i pobrać płat przed wykonaniem septektomii tylnej, ponieważ niszczy to jego ukrwienie. Płat jest wzmacniany przez rozszerzalne gąbki, strip packing lub balon cewnika Foleya 12F. Alternatywnie, lub jeśli HBF nie jest dostępny, płat powięzi skroniowo-ciemieniowej może być przeszczepiony do ubytku przez tunel transpterygoidalny.
.