INTRODUCTIONCzęstym powodem wizyt pacjentów w izbie przyjęć jest ostra duszność (acute dyspnea). Poważną przyczyną ostrej duszności może być niewydolność serca. Wiadomo, że dokładne rozpoznanie niewydolności serca stanowi istotne wyzwanie dla pracowników służby zdrowia na oddziałach ratunkowych (EDs) . |
|
Złożone przypadki, w połączeniu z ograniczeniami czasowymi, personelem specjalistycznym i badaniami, powodują niepewność wokół przyjęć i trudności w komunikacji z oddziałami intensywnej terapii (ICUs) i innymi oddziałami . W niedawnym badaniu amerykańskim, 30-dniowe wskaźniki readmisji dla niewydolności serca były wysokie, na poziomie 25%, co może być związane z tymi niepewnościami .
Długie oceny pacjentów i czasy obrotu w połączeniu z późną lub nieprawidłową diagnozą i leczeniem skutkują wyższą zachorowalnością i śmiertelnością, jak również zwiększeniem kosztów leczenia .
Ta praca przedstawia praktyczny przegląd możliwości badania peptydu natriuretycznego (NP) w celu usprawnienia ścieżek opieki i poprawy wyników, zarówno w warunkach ostrej, jak i przewlekłej opieki kardiologicznej.
SYNTEZA PEPTYDU NATRIURETYCZNEGO, WYDALANIE I WYKRYWANIE
Gen mózgowego peptydu natriuretycznego (BNP) jest aktywowany w kardiomiocytach, gdy napięcie ściany mięśnia sercowego jest zwiększone przez przeciążenie objętościowe lub ciśnieniowe. Powstały peptyd prekursorowy (proBNP108) jest rozszczepiany na dwie części: aktywny BNP i nieaktywny N-końcowy (NT)-proBNP, które są uwalniane do krążenia (ryc. 1) .
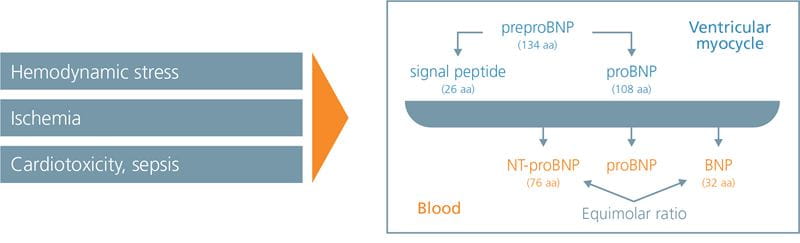
FIG. 1: BNP i NT-proBNP są wydzielane z kardiomiocytów w tym samym czasie
Zaadaptowano z Martinez-Rumayor A, Richards AM, Burnett JC, Januzzi JL. Biology of the Natriuretic Peptides. Am J Cardiol
2008;101: 3A-8A).
ProBNP108, jak również różne produkty degradacji BNP, można również znaleźć w krwiobiegu . W przypadku niewydolności serca dochodzi do dużego wzrostu zwykle niskiego poziomu BNP, co prowadzi do pozytywnych efektów następczych, w tym wazorelaksacji i natriurezy.
W krążeniu można wykryć zarówno BNP, jak i NT-proBNP. Podczas gdy podwyższone poziomy tych biomarkerów nie są wyłączną przyczyną występowania niewydolności serca, badania wykazały, że mogą one być czułymi i specyficznymi biomarkerami diagnostycznymi dla niewydolności serca, gdy są stosowane jako uzupełnienie oceny klinicznej . Wytyczne European Society of Cardiology (ESC) z 2012 roku i American College of Cardiology Foundation/American Heart Association (ACCF/AHA) z 2013 roku wymieniają BNP i NT-proBNP jako odpowiednie biomarkery, wraz z wywiadem lekarskim, badaniem fizykalnym i EKG, do diagnozowania, prognozowania i zarządzania pacjentami z niewydolnością serca o ostrym i nieostrym początku.
USING NATRIURETIC PEPTIDES TO INCREASE ACCURACY OF DECISION-MAKING IN THE EMERGENCY SETTING
Niewydolność serca jest definiowana przez obecność typowych objawów, takich jak duszność, zmęczenie i (lub) zatrzymanie płynów z powodu dysfunkcji serca. Te typowe, ale niespecyficzne objawy mogą utrudniać rozpoznanie niewydolności serca. We francuskim badaniu EPIDASA Study Group wykazano, że niedokładna diagnoza w nagłych przypadkach u pacjentów w podeszłym wieku z ostrą niewydolnością oddechową wynosiła aż 20%. Te nietrafione diagnozy były związane z wysoce znaczącym wzrostem śmiertelności i podkreśliły potrzebę narzędzi diagnostycznych o wysokiej specyficzności i czułości, które mogą być szybko dostępne w ruchliwym środowisku ED. Potencjał NP do rozszerzenia oceny klinicznej i standardowych narzędzi diagnostycznych został zidentyfikowany w badaniach amerykańskich i europejskich. W amerykańskim badaniu Rapid Emergency Department Heart Failure Outpatient Trial (REDHOT) lekarze byli zaślepieni na poziom BNP przy podejmowaniu decyzji o przyjęciu, a po analizie okazało się, że poziom BNP był w rzeczywistości wyższy u tych pacjentów, którzy zostali wypisani.
W rzeczywistości, poziomy BNP były ponad dwukrotnie wyższe (2,096 vs. 764 pg/mL) u pacjentów, którzy zmarli w ciągu 30 dni vs. tych, którzy żyli. Ten wzór został utrzymany w ciągu 90 dni, wskazując, że BNP rzeczywiście byłby przydatny przy podejmowaniu decyzji, czy pacjent powinien zostać przyjęty .
Pomagając potwierdzić lub wykluczyć diagnozę niewydolności serca, NP mogą pomóc w informowaniu i przyspieszaniu decyzji dotyczących leczenia. Szybszy pomiar BNP był związany z szybszym rozpoczęciem terapii diuretycznej, z niewielką poprawą śmiertelności w analizie danych z amerykańskiego badania Acute Decompensated Heart Failure National Registry (ADHERE) .
Patrząc na badanie BNP jako część ogólnej ścieżki opieki, randomizowane badanie kontrolowane (RCT) z udziałem 452 pacjentów zgłaszających się do szwajcarskiego ED – badanie B-type Natriuretic Peptide for Acute Shortness of Breath Evaluation (BASEL) – wykazało, że pacjenci, u których wykonano szybkie, punktowe badanie BNP, byli wypisywani szybciej (8 vs. 11 dni, p=0,001) niż ci, u których wykonano standardową ocenę.
Wyniki wykazały również, że odsetek pacjentów wymagających hospitalizacji spadł z 85% do 75%, a tych przyjętych na intensywną terapię spadł z 24% do 15%. Chociaż śmiertelność nie była znacząco niższa (10% vs. 12%, p=0,45), średni koszt leczenia został znacząco zmniejszony w grupie BNP (5,410 USD vs. 7,264 USD, p=0,006) .
|
W badaniach mających na celu wykluczenie niewydolności serca wykazano, że NT-proBNP jest efektywnym kosztowo środkiem o dobrych właściwościach diagnostycznych. W kanadyjskim RCT – Improved Management of Patients with Congestive Heart Failure (IMPROVE-CHF) study – badano rozpoznanie kliniczne z lub bez badania NT-proBNP. Po dodaniu badania NT-proBNP w ciągu 60 dni zaobserwowano krótsze wizyty w ED, zmniejszenie kosztów o 15% ogółem, a także mniejszą liczbę ponownych hospitalizacji (spadek o 35%) wśród pacjentów z ostrą niewydolnością serca. Badanie N-końcowego Pro-BNP w badaniu Dyspnea in the Emergency Department (PRIDE) potwierdziło, że badanie NP jest szczególnie przydatne w przypadkach, w których istnieje wysoki stopień niepewności co do diagnozy – grupa ta reprezentuje również pacjentów z najgorszym rokowaniem. W tym samym badaniu wykazano również, że włączenie pomiaru NT-proBNP było lepsze niż rutynowa interpretacja radiogramu klatki piersiowej (CXR) w połączeniu z oceną kliniczną w celu rozpoznania lub wykluczenia ostrej niewydolności serca. Należy jednak zauważyć, że metaanaliza RCT z 2011 roku wykazała niespójne wyniki dotyczące wpływu systematycznego badania NP na czas do wypisu i koszty, wskazując, że należy zachować ostrożność w projektowaniu i wdrażaniu protokołów badania NP, aby uzyskać maksymalne korzyści. |
|
PRACTICAL IMPLEMENTATION OF NATRIURETIC PEPTIDE TESTING IN THE EMERGENCY DEPARTMENT
NP muszą być rozważane jako część szerszej ścieżki diagnostycznej, jako uzupełnienie oceny klinicznej. Przy wprowadzaniu badań w warunkach ostrego dyżuru ważne jest osiągnięcie konsensusu co do tego, jak najlepiej zintegrować NP w ramach danego szpitala i zrozumieć, jak interpretować wyniki NP.
Interpretacja wyników NP wymaga wiedzy o potencjalnych konfundatorach – czynnikach innych niż niewydolność serca, które mogą powodować zwiększony poziom NP .
Dzięki tej zmienności poziomów NP, szczególnie związanej z wiekiem, łatwiej jest wykluczyć niewydolność serca za pomocą NP niż potwierdzić niewydolność serca. 300 pg/mL było niezależnym od wieku punktem odcięcia dla NT-proBNP dla wykluczenia niewydolności serca w badaniu International Collaborative of NT-proBNP Study (ICON), z 98% negatywną wartością predykcyjną. Nadal jednak mogą wystąpić wyniki fałszywie ujemne, potencjalnie związane z: prawostronną niewydolnością serca, łagodną niewydolnością serca, przewlekłą, bardziej skompensowaną niewydolnością serca, niewydolnością serca bez skurczu i otyłością. Ze względu na fakt, że wartości NT-proBNP wzrastają wraz z wiekiem, dodanie stratyfikacji wiekowej znacznie poprawiło pozytywną wartość predykcyjną w ICON – tj. potwierdzenie obecności niewydolności serca (Tabela I) .

Tabela I: Optimal NT-proBNP cut-points for the diagnosis or exclusion of acute heart failure among dyspneic patients
Adapted from Januzzi JL, van Kimmenade R, Lainchbury J, et al. NT-proBNP testing for diagnosis and short-term prognosis in acute destabilized heart failure: an international pooled analysis of 1256 patients: the International Collaborative of NTproBNP Study. Eur Heart J 2006; 27: 330-7.
W szarych obszarach w diagnostyce różnicowej należy uwzględnić również inne wzorce chorobowe, takie jak zatorowość płucna lub zapalenie płuc, ponieważ te stany również mogą powodować wzrost stężenia markera (tabela I) . Zalecenia Januzzi i wsp. dotyczące ogólnej integracji miar NP w ścieżkach diagnostycznych ostrej duszności przedstawiono na rycinie 2 .
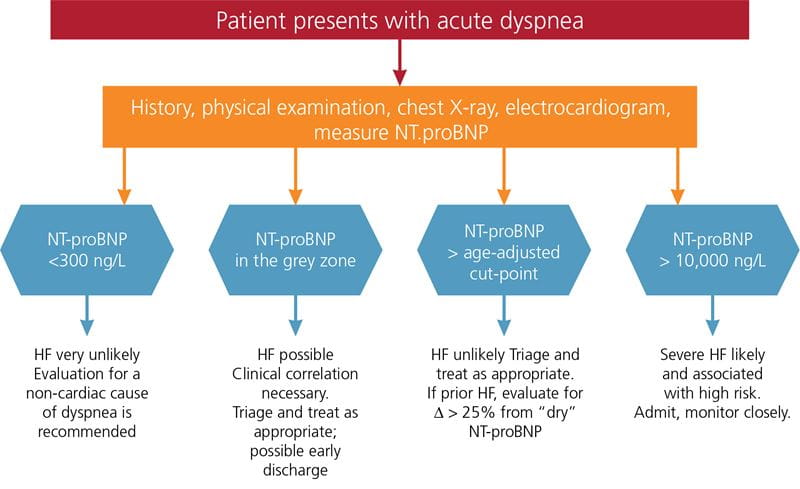
FIG. 2: Zalecenia dotyczące włączenia pomiarów NP do diagnostyki pacjentów z ostrą dusznością
Zaadaptowano z Januzzi JL, Chen-Tournoux AA, Moe G. Amino-terminal pro-B-type natriuretic peptide testing for the diagnosis or exclusion of heart failure in patients with acute symptoms. Am J Cardiol 2008; 101(Suppl): 29A-38A.
THE ROLE OF NATRIURETIC PEPTIDES WITHIN INPATIENT AND OUTPATIENT CARDIAC CARE
Once a patient has been admitted, NPs can play a role in monitoring treatment success and discharge planning. W badaniu pacjentów leczonych z powodu zdekompensowanej niewydolności serca zaobserwowano spadek stężenia BNP w korelacji ze spadkiem ciśnienia w brzegu kapilary płucnej, co sugeruje rolę w monitorowaniu odpowiedzi na leczenie
W badaniu Efficacy and Safety of Relaxin for the Treatment of Acute Heart Failure (RELAX-AHF) pacjenci, u których uzyskano mniej niż 30% spadek NT-proBNP od dnia 0 do dnia 2 leczenia serelaksyną, mieli zwiększoną 180-dniową śmiertelność z wszystkich przyczyn w porównaniu z pacjentami, u których uzyskano większy spadek. Jednak NP mogą nie być odpowiednie do monitorowania skuteczności wszystkich terapii niewydolności serca. Badanie infuzji nesiritidu wykazało, że większość pacjentów, którzy osiągnęli odpowiedź kliniczną, nie wykazała znaczącego spadku poziomu BNP / NT-proBNP .
Wiele badań potwierdziło, że poziomy NP przy wypisie (bardziej niż przy przyjęciu) są prognostyczne dla śmiertelności i / lub readmisji, dając pomocne wskazówki dotyczące odpowiedniego czasu na wypis w zależności od ryzyka przyszłych powikłań .
W warunkach ambulatoryjnych, BNP i NT-proBNP są obiecującymi testami do optymalizacji zarządzania przewlekłą niewydolnością serca, mającymi na celu zmniejszenie readmisji i śmierci. Dwie metaanalizy RCT testujących terapię kierowaną poziomem NP (tj. zwiększanie terapii w celu osiągnięcia określonego poziomu lub zmniejszenia poziomu NP) wykazały, że strategia ta prowadziła do znacznego zmniejszenia śmiertelności z wszystkich przyczyn i hospitalizacji związanych z niewydolnością serca w porównaniu z terapią kierowaną klinicznie .
Strategia ta jest obecnie testowana w dużym, finansowanym przez NIH badaniu RCT o nazwie Guiding Evidence Based Therapy Using Biomarker Intensified Treatment (GUIDE-IT). GUIDE-IT bada strategię miareczkowania terapii medycznej w oparciu o minimalizację poziomu NP w porównaniu ze zwykłą opieką, u pacjentów z niewydolnością serca wysokiego ryzyka z dysfunkcją skurczową lewej komory. Pierwszorzędowym punktem końcowym jest kombinacja hospitalizacji z powodu niewydolności serca lub śmiertelności z przyczyn sercowo-naczyniowych. Planowana rekrutacja wynosi 1100 pacjentów, a ostateczne gromadzenie danych dla pierwotnego punktu końcowego jest spodziewane we wrześniu 2017 r. .
WNIOSKI
NT-proBNP i BNP są biomarkerami niewydolności serca u pacjentów z dusznością, które mają potencjał, aby poprawić dokładność diagnostyczną w EDs, przyspieszyć i poprawić zarządzanie i decyzje o przyjęciu, a ostatecznie poprawić wyniki i zmniejszyć koszty, gdy są z powodzeniem zintegrowane ze ścieżkami opieki . Opracowano progi diagnostyczne, które czynią tę integrację prostą.
NP powinny być zawsze używane jako dodatek do oceny klinicznej, a nie jako zamiennik. Laboratoria centralne i inne zainteresowane strony powinny odgrywać kluczową rolę w opracowywaniu i nadzorowaniu protokołów badań w punktach opieki .
NP mogą pomóc we wskazaniu optymalnego czasu na wypisanie pacjenta i działać jako narzędzie prognostyczne informujące o przyszłym ryzyku zdarzeń związanych z niewydolnością serca po wypisaniu pacjenta, a także o skuteczności niektórych metod leczenia niewydolności serca .
Potencjał NP do kierowania dostosowywaniem terapii niewydolności serca jest wspierany przez coraz większą liczbę dowodów i jest obecnie oceniany w GUIDE-IT .
.

