Utilizar o seguinte protocolo para ultra-sonografias que incluem a área entre a mandíbula e a clavícula e entre as margens laterais dos músculos esternocleidomastóideo direito e esquerdo.
Utrasom de Tiróide:
Patient Prep: No prep.
Tiróide e Área Tiróide:
Utilizar o seguinte protocolo para ecografias que incluem a área entre a mandíbula e a clavícula e entre as margens laterais dos músculos esternocleidomastóideo direito e esquerdo.
Sonografia da tiróide e ecografia pré-cirúrgica da tiróide:
Ordem de ecografia preferida:
Iniciar com a tiróide/pescoço direito e terminar com a tiróide/pescoço esquerdo.
Documento dos nódulos tireoidianos e linfonodos anormais de superior para inferior em cada lado do pescoço.
Configuração do ultra-som:
Colocar o centro do foco na porção inferior da glândula tireóide ou no nível da artéria carótida inferior. Amplie a profundidade do ultra-som para incluir vários cm posteriores à glândula tireóide. Isto reduzirá a chance de faltar uma lesão posterior.
Documentar o seguinte:
- Medir e relatar os 3 nódulos maiores de cada lado. Priorize os maiores e quaisquer que pareçam suspeitos.
- Documentar nódulos da tiróide que sejam menos de 1cm se parecerem suspeitos de câncer de tiróide (ou seja, muito hipoecóicos, margens irregulares, calcificações internas ou forma mais alta que larga).
- Para pacientes com tiroidectomia pré-cirúrgica, por favor inclua também uma varredura do Rt e Lt pescoço posterior Nível 5.
Fotos da tireóide:
- Tempre tire uma imagem com e sem medidas.
- Istmo da tiróide em secção transversal com medida AP.
- Lóbulo direito e esquerdo da tiróide, medido em 3 dimensões, com volumes.
- Vista transversal de cada lóbulo em regiões superiores, médias e inferiores.
- Vistas sagitais de cada lóbulo nas regiões média, lateral e medial.
- Clip transversal de cada lóbulo (Superior a Inferior de cada lóbulo tireoidiano).
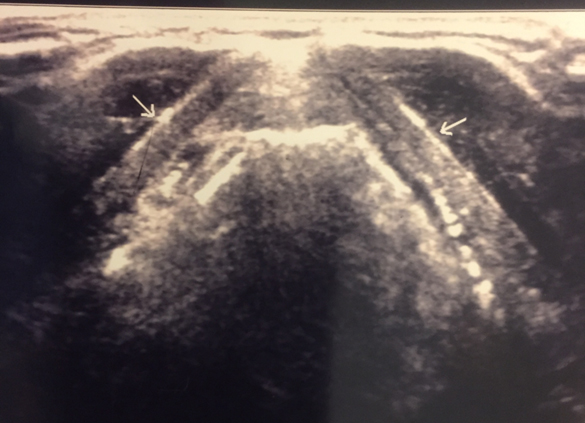
- Clip transversal da área cervical (lateral ao leito tireoidiano) de (área submandibular a supraclavicular). Use artéria carótida/ veia jugular como pontos de referência.
- Clip cine sagital de cada lobo da tireóide.
- Em casos de bócio multinodular, numere os nódulos de cada lado começando superiormente com o número 1 (Isto facilita as varreduras comparativas posteriores).
- Em bócio multinodular, declare “pelo menos 6 nódulos” ou por muitos que você pense no relatório. (meça apenas os 3 maiores de cada lado.)
- Calcificações do documento (micro vs macro) em nódulos.
- Imagem do fluxo de cor de cada lóbulo e qualquer nódulo de tamanho significativo.
- Nódulos devem ser medidos em 3 dimensões.
- Técnica de medição de nódulos: Em um plano transversal, medir a maior dimensão (largura), então a 2ª medição deve ser de 90 graus para a primeira (medição AP). Em um plano longitudinal, a 3ª medida deve estar na maior dimensão (comprimento).
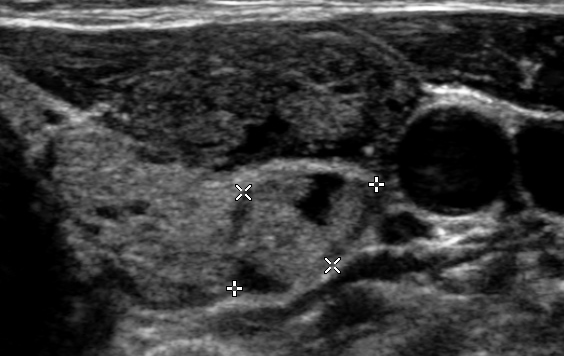
Extra-som paratiróide:
Extra-som paratiróide com exclusão da doença paratiróide: Faça uma varredura sagital e transversal através do pescoço direito enquanto a cabeça é girada.
Por favor, esteja ciente de que lesões paratiróides podem ser localizadas em diferentes áreas no pescoço e podem ser facilmente perdidas. Ao varrer através do pescoço, certifique-se de que existe uma profundidade de varredura adequada com o seu foco centrado na tireóide posterior. Em cine sagital – varredura da carótida para o sulco traqueal (alguns adenomas paratireóides podem se esconder atrás da traquéia). Em pacientes com níveis anormais de Ca+, a(s) lesão(ões) paratireóide(s) pode(m) ser encontrada(s) frequentemente com ultra-som.
Pós tireoidectomia:
Documentação da varredura:
Em casos de ultrassom com pós e pré-biroidectomia, por favor documente os leitos da tireóide direita e esquerda e ao longo dos leitos da carótida esquerda e direita. É importante ver locais profundos no pescoço (posterior à carótida), pois são áreas de recorrência.
- Primeira varredura transversal: lado direito do leito tireoidiano desde o inferior ao osso hióide até o superior à clavícula.
- Primeira varredura transversal: lado direito do pescoço lateral à artéria carótida formando o bulbo carotídeo até imediatamente superior à clavícula (níveis 2, 3 e 4).
- Terceira varredura transversal: lado direito do pescoço até documentar o nível 5.
- Quarto varredura transversal: lado esquerdo do leito tireoidiano desde o osso hióide até o superior da clavícula.
- Quinto varredura transversal: lado esquerdo do colo lateral à artéria carótida formando o bulbo carotídeo até o superior da clavícula (níveis 2, 3 e 4).
- Sétima varredura transversal: lado esquerdo do pescoço para documentar nível 5.
Utilizar o desenho do VIEWPOINT para ilustrar qualquer gânglios linfáticos anormais e anexar a ilustração ao exame do VIEWPOINT. Se não forem encontrados gânglios linfáticos anormais, salve um desenho não ilustrado e anexe a ilustração ao exame Viewpoint. Ao salvar a ilustração, ela será anexada às imagens do estudo Viewpoint e a ilustração será enviada ao GE PACS juntamente com as outras imagens. (Consulte o documento de procedimento de Desenhos do VIEWPOINT, localizado na pasta de procedimentos de ultrassom. Este documento mostrará como anexar um desenho ao exame Viewpoint).
Lymph Node Documentation Images:
- Apenas documentar gânglios linfáticos anormais.
(Estes aparecem: ampliados, arredondados, sem hilo gorduroso, fluxo sanguíneo anormal. Nódulos normais terão fluxo vascular central.)
- Medir qualquer gânglios linfáticos de aparência anormal em duas dimensões (altura e comprimento).
- Utilizar fluxo colorido ou MFI se possível, imagem Doppler de gânglios linfáticos de aparência anormal.
Documentar a localização dos gânglios linfáticos e ilustrar usando o desenho Viewpoint.
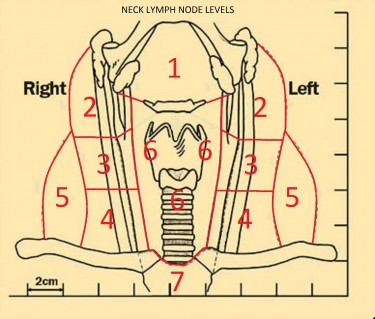
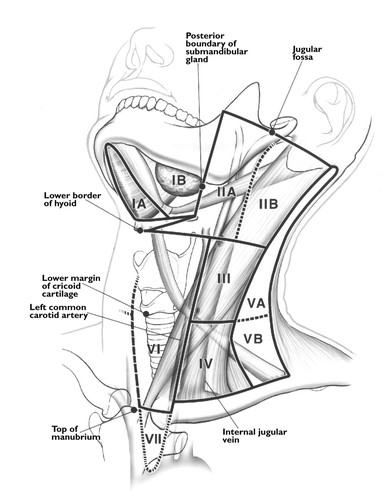
Níveis dos gânglios linfáticos do pescoço:
Níveis dos gânglios linfáticos do pescoço foram divididos em 7 níveis, geralmente com o propósito de estadiamento do carcinoma espinocelular. Isto não é, no entanto, tudo inclusivo, pois vários grupos como os nós do espaço supraclavicular, parotídeo e retrofaríngeo não são contabilizados neste sistema.
Nível I
- Músculo mióide inferior e acima da margem inferior do osso hioide
- anterior à borda posterior das glândulas submandibulares
- nível Ia : sub mental – entre as barrigas anteriores do músculo digástrico
- nível Ib : sub-mandibular – posterolateral à barriga anterior do músculo digástrico
Nível II
- jugulodigástrico
- base do crânio à margem inferior de osso hióide
- anterior à borda posterior do esternocleidomastoideo (SCM)
- posterior à borda posterior das glândulas submandibulares
- nível IIa : anterior, lateral ou medial à veia ou posterior à veia jugular interna e inseparável da mesma.
- nível IIb : posterior à veia jugular interna e ter um plano de gordura separando os nós e a veia
Nível III
- nós jugulares médios
- margem mais baixa de margem hioide a margem inferior da cartilagem cricóide
- anterior à margem posterior do SCM
- lateral à margem medial do CCA / ICA
Nível IV
- baixo nós jugulares
- margem mais baixa da cartilagem cricóide ao nível da clavícula
- anterior e medial até uma linha oblíqua traçada através da borda posterior do músculo esternocleidomastóideo e a borda póstero-lateral do músculo escaleno anterior4
- lateral à margem medial do CCA
Nível V
- nós triangulares póstero-posteriores
- nível Va : metade superior, posterior aos níveis II e III
- nível Vb : metade inferior, posterior ao nível IV
Nível VI
- prelaringeal / pretraqueal / nó delphian
- de margem inferior de hioide a manúbrio
- em frente aos níveis III e IV
>
Nível VII
>
- >
- mediastinal superior
- entre CCAs, abaixo do topo do manúbrio
>
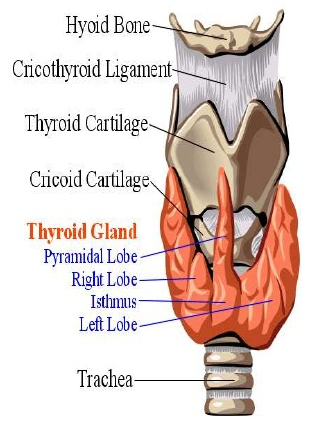
Cartilagem tireóide