Co-Autor: Kendrea L. Focht, Ph.D., C.Sc.D., CCC-SLP, CBIS
Avidência, em vez de opinião, deve orientar a tomada de decisões clínicas.1
Introdução
A complexidade da deglutição orofaríngea e da dificuldade de deglutição exige uma avaliação precisa que está fundamentada na compreensão do mecanismo fisiológico de deglutição e está padronizada no protocolo, interpretação, relato e comunicação geral através do cuidado contínuo. O valor da avaliação fisiológica é claro quando os resultados são combinados com e relacionados a fatores do paciente, como saúde, nutrição e qualidade de vida. Além disso, a avaliação deve ser suficientemente rigorosa no treinamento, prática na execução e ligada à ação clínica, especificamente ao tratamento baseado em evidências, direcionado e individualizado. Estas características de avaliação e os anos de experiência com a tentativa de interpretar os resultados dos clínicos usando amplas variações nas práticas de estudo de deglutição de bário modificado (MBSS) sustentaram a motivação para o desenvolvimento do Modified Barium Swallowing Impairment Profile (MBSImP).2 Os pacientes não devem ter que se submeter a múltiplos exames, uma vez que os prestadores de cuidados de saúde mudam devido a relatórios ambíguos de resultados entre instalações, nem devem experimentar exposições desnecessárias à radiação relacionadas a estudos prolongados que têm baixo rendimento diagnóstico clínico na tentativa de replicar todas as consistências possíveis na bandeja de refeições de um paciente.
O MBSS é o método instrumental mais utilizado para a avaliação da função de deglutição orofaríngea por patologistas da fala (SLPs) e radiologistas, uma vez que permite a visualização indireta do continuum funcional da deglutição em tempo real.1 O MBSS é um procedimento videofluoroscópico projetado para permitir observações dos movimentos fisiológicos rápidos e interdependentes das estruturas orofaríngeas, laríngeas e cervicais do esôfago em relação ao fluxo em bolus.3,4 O MBSS também inclui a observação da depuração esofágica na posição vertical devido às evidências que suportam as associações entre a função orofaríngea e esofágica em pacientes disfágicos.5,6
O MBSImP é uma abordagem padronizada para a instrução, avaliação e relato da fisiologia da deglutição e da deficiência a partir de observações off-line de imagens videofluoroscópicas obtidas durante um MBSS.2,7,8 O MBSImP foi desenvolvido e testado durante um estudo apoiado por cinco anos pelos Institutos Nacionais de Saúde (NIH/NIDCD) em mais de 300 pacientes disfágicos (os detalhes do estudo estão descritos na publicação de 2008 em Disfagia, e o texto completo está disponível online para o público em http://www.ncbi.nlm.nih.gov/pmc/articles/PMC4217120/) e tem sido objecto de estudo durante 15 anos.2 Os objectivos da abordagem MBSS e MBSImP em adultos são os seguintes: 1) identificar e distinguir o tipo e a gravidade da deglutição fisiológica; 2) fornecer informações sobre os mecanismos sensorimotores que contribuem para a deglutição (por exemplo, fraqueza, sensação, etc. que não podem ser diretamente testadas, mas inferidas com base em evidências); 3) determinar a presença, causa e resposta do paciente à invasão das vias aéreas (penetração/aspiração); e 4) avaliar a resposta e as adaptações do(s) mecanismo(s) a intervenções que identifiquem os alvos do tratamento e orientem o plano de cuidados do clínico.2,8
O programa de treinamento baseado na web, divulgado pela Northern Speech Services (http://www.northernspeech.com/MBSImP/), inclui treinamento padronizado em fisiologia de deglutição, desenvolvimento de habilidades e testes de confiabilidade (Figura 1).7 Nossa equipe trabalhou por 2 anos com parceiros industriais para construir animações fisiologicamente precisas derivadas de dados que refletiam cada pontuação MBSImP (72 representações) para facilitar o treinamento e aprimorar a aprendizagem (Figura 2).7 Uma vez que os clínicos demonstrem pontuação confiável, eles têm permissão para inserir dados demográficos desidentificados de pacientes, resultados MBSImP, resultados qualitativos de pacientes relatados e clinicamente relatados e metas específicas mensuráveis (Figura 1).7 A base de dados em conformidade com HIPPA, desidentificada, inclui funções de consulta sobre recuperação fisiológica detalhada e resultados ao longo do tempo em grupos de pacientes, resposta(ões) à(s) intervenção(ões), dados de melhoria de desempenho e também gera relatórios automatizados de entradas de discagem radial para importação para sistemas de prontuários médicos eletrônicos.7 O MBSImP é o primeiro registro de dados internacional de pacientes disfágicos que atualmente abriga mais de 14.000 registros. A severidade e métricas de resultados baseadas em grande número de pacientes disfágicos estão em desenvolvimento para auxiliar os clínicos na conversão de medidas fisiológicas e de resultados relatados por pacientes em índices de gravidade para fins de estratificação de pacientes para pesquisa clínica e documentação de faturamento.
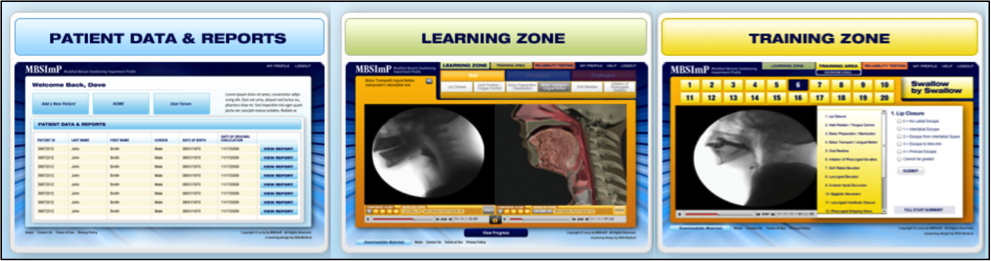 Figure 1. MBSImP programa de treinamento baseado na web e base de dados da Northern Speech Services (disponível em http://www.northernspeech.com/MBSImP/).
Figure 1. MBSImP programa de treinamento baseado na web e base de dados da Northern Speech Services (disponível em http://www.northernspeech.com/MBSImP/). 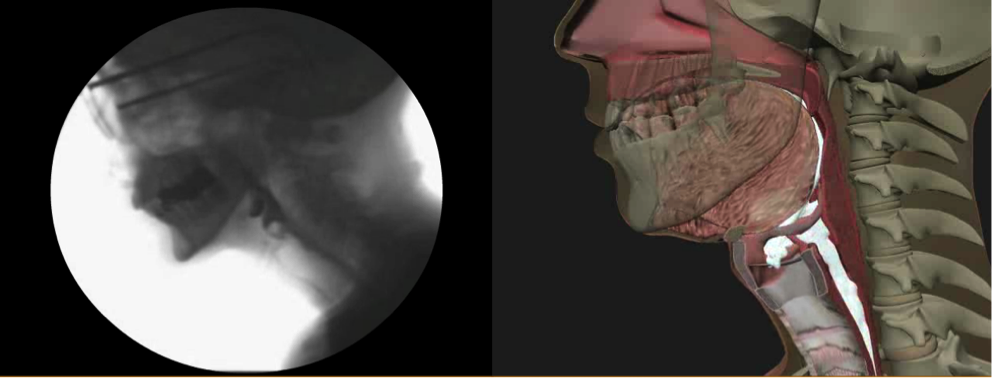 Figure 2. Exemplo de imagens videofluoroscópicas e animadas em 3D durante a aprendizagem on-line do MBSImP.
Figure 2. Exemplo de imagens videofluoroscópicas e animadas em 3D durante a aprendizagem on-line do MBSImP.
Importância da padronização na prestação de cuidados ao paciente
Em geral, foram mostradas práticas padronizadas em cuidados de saúde para facilitar a segurança do paciente, continuidade dos cuidados ao paciente, relato e interpretação inequívocos dos resultados e melhoria dos resultados clínicos.1 Treinamento especializado e padronizado que inclui precisão e confiabilidade da medição, e a execução padronizada da avaliação e interpretação são necessários para otimizar o resultado diagnóstico.
O objetivo do MBSS é determinar a causa fisiológica da invasão das vias aéreas para servir como foco de intervenção direcionada ou restauração.8
Swallowing não é diferente de qualquer outro teste de função fisiológica. De fato, pode-se argumentar que os resultados adquiridos por clínicos inadequadamente preparados e MBSSs mal executados podem levar a resultados desastrosos para os pacientes que interferem com a saúde pulmonar, nutrição e impactam significativamente na saúde geral e no bem-estar dos pacientes. O MBSImP é uma abordagem baseada em evidências que é Centrada no Paciente em oposição ao Centrada no Clínico (ou seja, “isto é o que eu espero deste exame” versus “isto é como eu gosto de fazer isto/esta é como eu sempre fiz isto”). Grandes variações na prática clínica colocam os pacientes em maior risco. O objetivo do MBSS é avaliar o mecanismo fisiológico do paciente utilizando um conjunto padronizado de materiais de contraste seguros e personalizados, baseados em evidências de longa data que simulam uma gama de volumes e tarefas que incluem líquidos, semi-sólidos e sólidos que levam a decisões clínicas informadas e precisas sobre o estado de ingestão e/ou natureza da ingestão oral.2,9,10 O MBSS não é uma avaliação da alimentação; a avaliação da alimentação requer o controle de variáveis como fatores ambientais, supervisão, fadiga, etc.8 Não é possível realizar uma avaliação alimentar completa em poucos minutos enquanto se expõe o paciente à radiação. Assim, um clínico treinado é capaz de julgar como o mecanismo de deglutição se adaptará às intervenções sem introduzir múltiplos ensaios de materiais não padronizados durante o MBSS, que podem ser observados a partir de observações de acompanhamento durante as refeições ou sessões de alimentação terapêutica.
Usando a abordagem MBSImP, volumes e viscosidades variados são testados de forma seletiva, uma vez que as evidências suportam a existência de modificações na fisiologia orofaríngea e esofágica utilizando materiais de contraste padronizados (bário). Em países onde materiais padronizados não estão disponíveis, clínicos treinados na abordagem MBSImP estão trabalhando na consistência interna dos materiais de contraste que são administrados durante o MBSS para otimizar a confiabilidade e validade dos resultados dos testes.
Tentativas devem ser feitas também para padronizar a aquisição de dados radiográficos, o registro e os planos de visualização (vistas lateral e anterior-posterior).2,7,8 O clínico deve praticar diligência para tomar as medidas necessárias, mas razoáveis, para capturar o contínuo de deglutição dos lábios através do esôfago. O equipamento fluoroscópico precisa ser capaz de fluoroscopia contínua ou 30 pulsos por segundo.8 Trabalhos anteriores de nosso laboratório demonstraram que as configurações da fluoroscopia e as taxas de registro influenciam os detalhes necessários para uma avaliação precisa da fisiologia de deglutição que subseqüentemente influenciam as decisões de tratamento.11 Quando os clínicos são treinados usando a abordagem MBSImP, a exposição média à fluoroscopia é inferior a 3 minutos, o que inclui a implementação de estratégias compensatórias e manobras de deglutição.12
Os clínicos devem melhorar sua confiança na execução e nos resultados do MBSS, otimizando sua compreensão do mecanismo de deglutição e como ele se adapta a vários tipos de bolus e tarefas de deglutição. Esta confiança e compreensão é reforçada quando se implementa uma abordagem sistemática e evita a ênfase da avaliação longe da presença ou ausência de aspiração (embora informação importante que é parte integrante do MBSS discutida mais adiante).
Componentes fisiológicos da deglutição
O MBSImP avalia 17 componentes fisiológicos da deglutição derivados de evidências disponíveis na literatura científica e através do consenso de um painel de 13 especialistas reconhecidos internacionalmente no campo da deglutição e distúrbios de deglutição.2 Os 17 componentes foram agrupados em 3 domínios funcionais da deglutição, e cada componente contribui de forma única para o julgamento do comprometimento geral da deglutição.2,7,8 O Domínio Oral inclui componentes relacionados à contenção oral, motilidade da língua oral e desobstrução bucal.2,7,8 O Domínio Faríngeo inclui componentes relacionados à proteção das vias aéreas e desobstrução faríngea em bolus. 2,7,8 O Domínio Esofágico inclui um componente – a folga do bolo esofágico na folga vertical – que se enquadra no escopo da prática dos SLPs. 2,7,8 Um clínico treinado é capaz de captar o comprometimento através da observação dos componentes nos volumes/consistências do bolus para formular um escore geral de impressão para cada componente de deglutição.2,7,8 O MBSImP também foi projetado para captar o comprometimento mesmo quando todos os testes de deglutição não são possíveis durante o MBSS (por exemplo segurança do paciente, ordem do médico).2,7,8
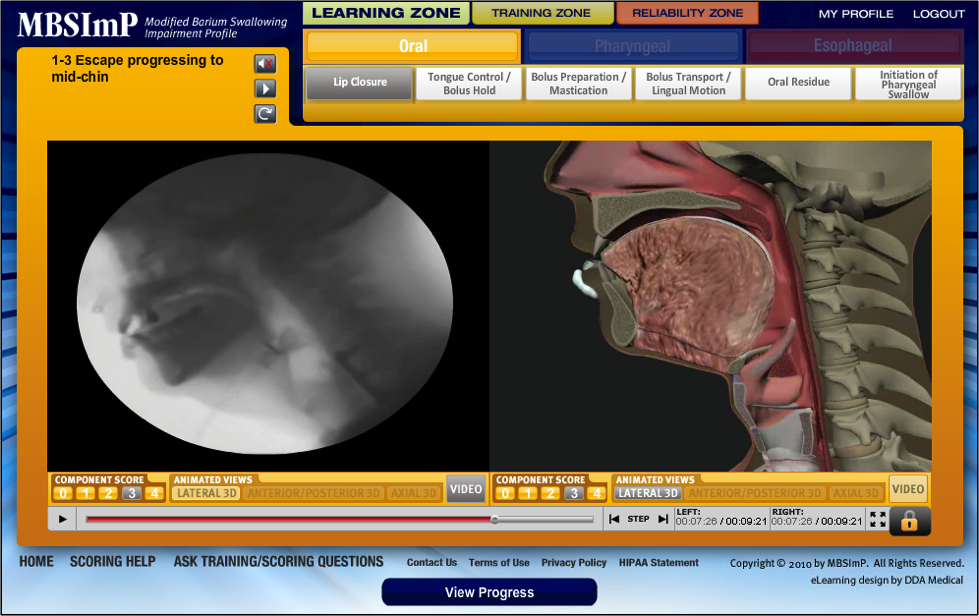
Domínio oral
- Fechamento do lábio
- Controle da língua durante a fixação do bolus
- Preparação/mastigação do bolus
- Transporte do bolus/moção linguística
- Resíduo oral
- Iniciação da andorinha faríngea
Domínio faríngeo
>
- >
- Elevação do palatoSoft
- Elevação da laringe
- Excursão hioidea interior
- Movimento erótico
- Fechamento vestibular faríngeo
- Onda de decapagem faríngea
- Contração faríngea
- Abertura do segmento faríngeoesofágico
- Retirada da base da língua
- Resíduo faríngeo
>
>
>
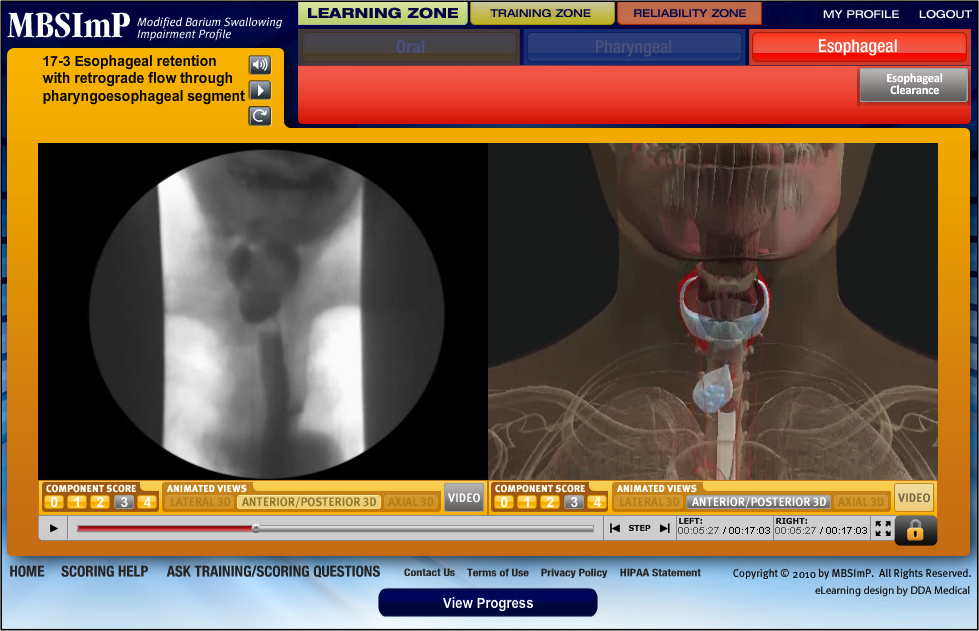
Domínio esofágico
- Desobstrução esofágica na posição vertical
>
Estes componentes fisiológicos foram e continuam a ser testados quanto à sua associação com outros factores importantes, tais como saúde geral, ingestão oral, estado nutricional e qualidade de vida.2 Evidências passadas e novas apoiam a relevância das pontuações dos componentes MBSImP para a função de deglutição do paciente. Grandes coortes de pacientes, pesquisa cuidadosa e análise estatística multivariada são necessárias para executar tais estudos que estão em andamento em nossos laboratórios.
Comentário sobre aspiração
O MBSS não é um “teste de aprovação ou reprovação” baseado na presença ou ausência de aspiração (ou seja, entrada de material ingerido nas vias aéreas).8 A aspiração não é uma medida necessária ou suficiente de perda de capacidade de deglutição, uma vez que a perda de capacidade de deglutição pode existir sem acompanhar a aspiração observada durante um MBSS.8 O objetivo do MBSS é determinar a causa fisiológica da invasão das vias aéreas para servir como foco de intervenção ou restauração.8 Como os escores não estão incluídos na métrica de pontuação MBSImP, recomenda-se que a Escala de Penetração-Aspiração (PAS)13 validada seja usada em conjunto com a MBSImP para capturar esta informação relativa à segurança de deglutição e deve ser avaliada em conjunto.1,7,8
Conclusão
Até hoje, aproximadamente 3.000 clínicos e 5.000 alunos de pós-graduação estão inscritos no programa de treinamento online do MBSImP. Os usuários treinados e registrados estão localizados em todos os 50 estados dos Estados Unidos, 10 províncias do Canadá e mais 17 países ao redor do mundo. Os programas de pós-graduação em patologia da fala usando o MBSImP em seus cursos de disfagia chegaram a 80 em 2014. A avaliação da fisiologia da deglutição orofaríngea deve ser conduzida por clínicos com formação semelhante, com formação de especialidade semelhante e credenciais de programas com currículos padronizados que incluem avaliação rigorosa de competência. O MBSImP é uma abordagem padronizada para instrução, avaliação e relato da deglutição fisiológica baseada em observações durante um MBSS – todas elas necessárias para capturar e comunicar o complexo processo que ocorre durante a deglutição normal e deficiente.
Sobre os Autores
Bonnie Martin-Harris, Ph.D., CCC-SLP, BCS-S, ASHA Fellow é professora do Departamento de Otorrinolaringologia-Chefe e Cirurgia do Pescoço da Faculdade de Medicina e do Departamento de Ciências da Saúde e Pesquisa da Faculdade de Profissões da Universidade de Medicina da Carolina do Sul (MUSC). Ela é Diretora do MUSC Evelyn Trammell Institute for Voice and Swallowing. Ela também atua como Diretora do programa de doutorado em Ciências da Saúde e da Reabilitação no MUSC. Atualmente é Editora Associada da revista Dysphagia e anteriormente atuou como Editora Associada do Journal of Speech-Languagage-Hearing Research. Ela é ex-presidente da Dysphagia Research Society e ex-presidente do Conselho de Especialidade em Transtornos de deglutição e deglutição (BCS-S). Sua pesquisa já foi e é atualmente financiada pelos Institutos Nacionais de Surdez e Outros Distúrbios de Comunicação (NIH/NIDCD) e Veteranos (VA RR&D).
Disclosures: A pesquisa e desenvolvimento do MBSImP foi financiada em parte pelo NIH/NIDCD, Bracco Diagnostics e a Mark and Evelyn Trammell Foundation. Dr. Martin-Harris também recebe royalties e honorários de orador do Northern Speech Services. Ela recebe um salário do MUSC, e atualmente recebe subsídios do NIH/NIDCD e do VA.
Kendrea L. Focht, Ph.D., C.Sc.D., CCC-SLP, CBIS é um cientista pesquisador da saúde no Ralph H. Johnson Veterans Affairs Medical Center e um Pós-Doutorado no Departamento de Otorrinolaringologia-Chefe e Cirurgia do Pescoço na Faculdade de Medicina da Universidade de Medicina da Carolina do Sul (MUSC). Ela também é Fonoaudióloga (SLP) no MUSC Evelyn Trammell Institute for Voice and Swallowing. A sua investigação é actualmente financiada pelo Veterans Affairs (VA RR&D).
Disclosures: A Dra. Focht recebe um salário do MUSC e da Autoridade Hospitalar da Universidade Médica. A VA atualmente financia sua pesquisa.
- Agência para pesquisa de qualidade em saúde. Traduzindo a pesquisa em prática (TRIP)-II. Ficha técnica. Rockville, MD; 2001.
- Martin-Harris B, Michel Y, Brodsky MB, et al. MBS Measurement Tool of Swallow Impairment-MBSImp: Establishing a Standard. Disfagia. 2008;23:392-405.
- Logemann JA. Manual para o estudo videofluorográfico da deglutição. 2ª ed. Austin, TX: PRO-ED, Inc.; 1993.
- Logemann JA. Avaliação e tratamento dos distúrbios de deglutição. ed., 2ª ed., TX: PRO-ED, Inc. Austin, TX: PRO-ED, Inc.; 1998.
- Gullung J, Hill EG, Castell DO, Martin-Harris B. Oropharyngeal and esophageal swallowing impairment: Associação e valor preditivo do Modified Barium Swallow Impairment ProfileTM© e manometria intraluminal multicanal combinada de impedência-esofágica. Ann Oto Rhinol Laryngol. 2012;121(11):738-745.
- Allen JE, White C, Leonard R, Belafsky PC. Comparação dos achados da tela esofágica na videofluoroscopia com os resultados completos do esofagrama. Pescoço da cabeça. 2012;34(2):264-269.
- Northern Speech Services. Perfil modificado da Andorinha-do-Bário. https://www.mbsimp.com. Acesso 4 de fevereiro de 2015.
- Martin-Harris B. Treinamento padronizado em fisiologia da deglutição: avaliação baseada em evidências usando a abordagem Modified Barium Swallowing Impairment Profile. Gaylord, MI: Northern Speech Services, Inc.; In press.
- Logemann JA, Gensler G,…,Miller Gardner PJ. Um estudo randomizado de três intervenções para aspiração de líquidos finos em pacientes com demência ou doença de Parkinson. J Speech Lang Hear Res. 2008;51(1):173- 183.
- Robbins J, Gensler G,…,Miller Gardner PJ. Comparação de 2 intervenções para aspiração de líquidos na incidência de pneumonia: um ensaio aleatório. Ann Intern Med. 2008;148(7):509-518.
- Bonilha HS, Blair J Carnes B, Huda W, Humphries K, McGrattan K, Michel Y, Martin-Harris B. Investigação preliminar do efeito da freqüência de pulso sobre os julgamentos do comprometimento por deglutição e recomendações de tratamento. Disfagia. 2013;28(4):528-538.
- Bonilha HS, Humphries, K, Blair J, Hill EG, McGrattan K, Carnes B, Huda W, Martin-Harris B. Tempo de exposição à radiação durante o MBSS: influência da gravidade do comprometimento por deglutição, diagnóstico médico, experiência clínica e uso de protocolo padronizado. Disfagia. 2013;28(1):77-85.
- Rosenbek JC, Robbins JA, Roecker EB, Coyle JL, Wood JL. Uma escala de penetração-aspiração. Disfagia. 1996;11:93-98.