Introduction
Spina bifida egy olyan változó rendellenesség, amelyben a gerincoszlop csigolyaívének íve vagy hiányos vagy hiányzik. A bifida kifejezés a latin Bifidus, azaz “két részre hagyott” szóból származik. A neurális cső (azaz a gerincvelő és az agy fejlődése során kialakuló embrionális struktúra) hibájának minősül. A neurális csőhibáknak sokféle megjelenési formája van, a halva születéstől a spina bifida occulta véletlenszerű röntgenfelvételéig. A myelodysplasia kifejezést a Spina bifida szinonimájaként használják.Az elváltozások leggyakrabban az ágyéki és a keresztcsonti régióban fordulnak elő, de a gerinc teljes hosszában bárhol előfordulhatnak. Ez egy kezelhető gerincvelő-rendellenesség, amely különböző súlyossági fokban fordul elő.
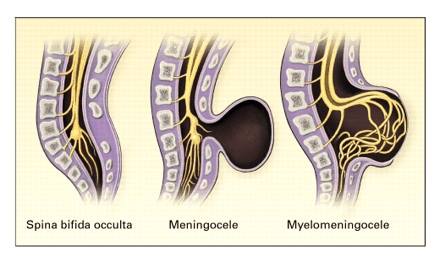
A Spina bifida típusai
Spina bifida occulta: Előfordulhat neurológiai rendellenesség nélkül is.
Meningocele: A dura és az arachnoidea cisztás duzzanata, a spina bifida defektuson keresztül a csigolyaívbe nyúlik.
Meningomyelocele: Amikor a gerincvelő szövete benyúlik a meningocele-be.
Myeloschisis: Ha a gerincvelő a hát felszínére kerül, az állapotot myeloschisisnek nevezzük
Embriológia
A neurális csődefektusok a terhesség 17. és 30. napja között jelentkeznek. Ez a hiba aztán megzavarja az összes fedőszövetet, megakadályozva a csigolyaív záródását.Ha a hátsó csigolyaív és a fedőszövetek nem alakulnak ki normálisan, akkor a normális gerincvelő és agyhártya a hibán keresztül kiszakadhat, és meningomyelocele (MMC) keletkezhet .Ha a csigolyaív nem nő és nem olvad össze normálisan, és a gerincvelő és az agyhártyák nem sérülnek, spina bifida occulta keletkezik.
Patofiziológia
Az MMC a koponya idegcső rendellenes fejlődésével jár, ami számos jellegzetes CNS-anomáliát eredményez. A Chiari II. típusú malformációra jellemző a kisagyi hipoplázia és az alsó agytörzs különböző mértékű caudalis elmozdulása a foramen magnumon keresztül a felső nyaki csatornába. Ez a deformitás akadályozza az agy-gerincvelői folyadék (liquor) áramlását és felszívódását, és hydrocephalust okoz, amely az MMC-ben szenvedő csecsemők több mint 90%-ánál fordul elő. Számos egyéb társuló idegrendszeri rendellenesség közé tartozik a syringomyelia, a diastematomyelia és a corpus callosum agenezise. A nem neurológiai társulások közé tartoznak a gerinc rendellenességei, a hidronefrózis, a szívhibák és a gyomor-bélrendszeri rendellenességek.
Epidemiológia
Az előfordulási gyakoriságban eltérések vannak egyes faji populációk között. Az MMC előfordulása Amerikában: 1000 születésből 1,1. A jelenlegi incidencia Amerikában körülbelül 0,6/1000, és jó bizonyíték van arra, hogy ez folyamatosan csökken. Az afroamerikaiaknál gyakran a fehér amerikaiaknál talált esetek egyharmada, míg a spanyolajkú amerikaiaknál két-háromszorosa. 10 000-ből 1 esetet jelentettek Finnországban, Észak-Írországban pedig 5 esetet 1000-ből5. Az USA-ban évente legalább 2000 eset fordul elő
Etiológia
Az MMC-ben szenvedő felnőtteknél 5% a kockázata annak, hogy gyermekük neurális csődefektussal születik . Azoknak a nőknek, akiknek a korai terhesség alatt alacsony a vörösvérsejtek folsavszintje, akár 6x nagyobb a kockázata annak, hogy gyermekük neurális csődefektussal születik. Méhen belüli expozíció antiepileptikus gyógyszereknek, különösen valproátnak és karbamazepinnek, valamint ovuláció kiváltására használt gyógyszereknek. Fumonizinnek, EM-mezőknek, veszélyes hulladéklerakóknak, az ivóvízben található fertőtlenítési melléktermékeknek és peszticideknek való anyai kitettség.Az MMC egyéb kockázati tényezői közé tartozik az anyai elhízás, a hipertermia (az anyai láz vagy lázas betegség vagy szauna, pezsgőfürdő vagy szolárium használata következtében) és az anyai hasmenés.
Diagnosztikai eljárások
Az anyai szérum α-fetoprotein (MSAFP) szintjének mérése gyakori szűrővizsgálat. Ha a szint emelkedett, ami arra utal, hogy a magzat bármely részét nem fedi bőr, akkor ezt a szűrővizsgálatot részletes ultrahangvizsgálat követi. Az ultrahangvizsgálat az idegcsőhibák 92%-át diagnosztizálja. Az emelkedett MSAFP-szintű és normálisnak tűnő ultrahangvizsgálattal rendelkező anyákat magzatvízvizsgálattal lehet értékelni a magzatvíz emelkedett acetilkolinészteráz-szintjének jelenlétére.
Outcome Measures
A funkcionális függetlenség mérése (FIM) a legszélesebb körben elfogadott funkcionális mérés. A FIM 18 skálából áll, amelyeket 1-től 7-ig pontoznak; a magasabb számok nagyobb képességet jelentenek. Mások közé tartozik a gyermek egészségi állapotára vonatkozó kérdőív (CHQ), a Barthel-index (BI).
Kezelés / beavatkozások
Általában az élet első napjaiban műtét következik a gerincvelő defektus lezárására. Ez azért is fontos, hogy megelőzzük a fertőzést és a kitett szövetek további traumáját. További műtétekre lehet szükség a láb, a csípő vagy a gerinc egyéb problémáinak kezeléséhez. A vízfejűségben szenvedő egyéneknél szintén szükség lesz későbbi műtétekre, mivel a söntöt ki kell cserélni. A neurális csőhiba által gyakran okozott bél- és hólyagproblémák miatt katéterezésre lehet szükség.
The Management of Myelomeningocele Study (MOMS): A MOMS vizsgálat egy NIH által támogatott multicentrikus klinikai vizsgálat, amely 2002-ben kezdődött annak felmérésére, hogy mi a legjobb kezelés a myelomeningocele kezelésére – a magzati műtét vagy a születés utáni sebészeti javítás.
A klinikai vizsgálat eredményei szerint a születés előtti műtét jelentősen csökkentette a folyadék agytól való elvezetésének, azaz a söntnek a szükségességét; javította a szellemi fejlődést és a motoros funkciókat; és növelte annak valószínűségét, hogy a gyermek segítség nélkül fog járni. A MOMS-kísérlet bebizonyította, hogy az olyan problémákat, mint a Chiari II malformáció és a hydrocephalus, valójában olyan tényezők okozzák, amelyek a terhesség második felében alakulnak ki. A magzat hátának korai lezárása lehetővé teheti, hogy bizonyos idegfunkciók a terhesség alatt helyreálljanak, és valójában visszafordíthatják ennek a súlyos állapotnak a kialakulását.
Fizioterápiás kezelés
A sikeres eredményekhez elengedhetetlen a multidiszciplináris megközelítés az MMC-ben szenvedő betegek kezelésében. A beteget a szülés után a lehető leghamarabb fel kell mérni. A különböző szakaszokban a fizioterápia fókusza a beteg változó igényeinek megfelelően változik. A rendszeres felülvizsgálat elengedhetetlen a beteg igényeinek kielégítése érdekében. A szülőket és a gondozókat be kell vonni a betegellátásba.
- KLINIKAI ELŐZET – Az MMC esetében a következők figyelhetők meg.Az alsó végtagok petyhüdt vagy spasztikus bénulása, Vizelet- és/vagy székletinkontinencia, Hydrocephalus, Rossz törzskontroll, Mozgásszervi szövődmények, Skoliózis, Csípődiszplázia, Csípőficam, Csípő/térd kontraktúra, Klumpaláb, Izomsorvadás
- Fizikai felmérés – A fizikai felmérés során a következők figyelhetők meg.
- Nyílt seb
- Deformitások
- Bőrrendellenességek
- Érzékelés
- Izomtónus
- Izomerő
- Mozgástartomány
- Kontraktúrák
- Ficam
- Ficam
- Fejlődési mérföldkövek
- GONDOZÁSI TERV
- Deformitás megelőzése/korrekciója
- Ízületek és izmok élettani tulajdonságainak fenntartása/javítása
- Normál motoros fejlődés figyelemmel kísérése
- Szülő(k) oktatása, gondozók
- Az önálló mobilitás ösztönzése és maximalizálása
- A rendszeres testmozgásban való részvétel ösztönzése.
- KEZELÉSI MÓDOK
- Sorozatos gipszelés (CTEV)
- Passzív mobilizáció, fokozatos gyakorlatok és nyújtások.
- Taktilis stimuláció
- Egyensúly & Törzskontroll gyakorlatok
- Pozicionálás
- Ortézis & Segédeszközök
- Szülők oktatása: A szülőket fel kell világosítani a gyermek állapotáról, fejlődéséről és prognózisáról, és be kell vonni a kezelés tervezésébe és az otthoni programokba. Sorozatos casting a CTEV-hez.
Szövődmények
Az MMC gyakori szövődményei közé tartoznak a következők.
- A reproduktív szervek károsodása
- Neurogén hólyag: Az MMC-ben szenvedő gyermekek túlnyomó többségének neurogén hólyagja van.
- Az MMC-s populációnak csak 5,0-7,5%-a rendelkezik normális urológiai funkcióval.
- Neurogén bél: A hagyományos bélkontinencia az MMC-s gyermekek körülbelül 10%-ánál van jelen.
- Mozgásszervi szövődmények.
- Pszichoszociális problémák: Veszélyeztetett gyermek szindróma.
- Nyomási sebek
- Tanulási zavarok
Neurosebészeti szövődmények
- A sebfertőzések aránya 7% és 12% között mozog
- Hydrocephalus; látáskárosodás
- Ventriculitis: alacsony későbbi IQ
- Shunt meghibásodás
- Az MMC-s csecsemők 5-32%-ánál jelentkeznek a Chiari kompresszió jelei, így ez a leggyakoribb halálozási ok az MMC-s betegeknél
- A Chiari kompresszió bármikor előfordulhat, az első életévben történő megjelenés akár 50%-os halálozással jár.
- A krónikus fejfájás a leggyakrabban jelentett tünet.
- Elhízás – Az elhízás gyakori az MMC-ben szenvedő gyermekeknél. Minél magasabb az elváltozás szintje a gerinc mentén, annál magasabb a testzsír százalékos aránya.L1-L3 elváltozással rendelkező gyermekeknél a növekvő elhízás hatása kritikus tényező a járóképesség elvesztésébenTipikusan az MMC-s gyermekek 10 éves koruk körül érik el a járóképességük csúcsát. Ezt követően a következő 10 év során lassú funkciócsökkenés következik be náluk. Azoknak a gyermekeknek, akik többet járnak, alacsonyabb a testzsírszázalékuk.
Következtetés
A Spina Bifidával született csecsemők körülbelül 90%-a ma már felnőttként él, körülbelül 80%-uk normális intelligenciával rendelkezik, és körülbelül 75%-uk sportol és más szórakoztató tevékenységeket végez. A legtöbbjük jól teljesít az iskolában, és sokan sportolnak.”
Egy multidiszciplináris csoport által készített keresztmetszeti vizsgálat (2020. augusztus), amely a Spina bifidával élő felnőttek egy kohorszának egészségügyi problémáit és életkörülményeit írja le, arra utal, hogy a Spina bifidával élő felnőttek körében magasabb a vizelet- és székletinkontinencia, a fájdalom és a túlsúly előfordulása. A 46 évesnél idősebb személyek kevésbé bonyolult egészségügyi állapotokkal, jobb fizikai és kognitív funkciókkal, magasabb iskolai végzettséggel, önálló életvitellel és társadalmi részvétellel rendelkeztek, míg a < 46 éves személyeknél több másodlagos betegség, például hydrocephalus, Chiari II malformáció, tethered cord tünetek és latex allergia fordult elő.
- 1.0 1.1 Lundy-Ekman L (2007). Idegtudomány: Alapjai a rehabilitációhoz. Harmadik kiadás. St. Louis: Saunders, 2007
- 2,00 2,01 2,02 2,03 2,04 2,05 2,06 2,07 2,08 2,09 2,10 2,11 2,12 2,13 2,14 Spina Bifida: Háttér, patofiziológia, etiológia . Emedicine.medscape.com. 2019 . Available from: http://emedicine.medscape.com/article/311113-overview
- 4. Burke R, Liptak G. Providing a Primary Care Medical Home for Children and Youth With Spina Bifida. PEDIATRICS. 2011;128(6):e1645-e1657.
- Fletcher JM, Copeland K, Frederick JA (2005). Gerincvelői elváltozás szintje spina bifidában: az idegi és kognitív heterogenitás forrása. Journal of Neurosurgery. 102(3 Suppl):268-79
- 5,0 5,1 5. Shin M, Besser L, Siffel C, Kucik J, Shaw G, Lu C et al. Prevalence of Spina Bifida Among Children and Adolescents in 10 Regions in the United States. PEDIATRICS. 2010;126(2):274-279.
- 6.0 6.1 6. Canfield M, Ramadhani T, Shaw G, Carmichael S, Waller D, Mosley B et al. Anencephalia and spina bifida among Hispanics: Maternal, sociodemographic, and acculturation factors in the National Birth Defects Prevention Study. Birth Defects Research Part A: Clinical and Molecular Teratology. 2009;85(7):637-646.
- 7. McLone D, Knepper P. The Cause of Chiari II Malformation: Egy egységes elmélet. Pediatric Neurosurgery. 1989;15(1):1-12.
- 8. McDonnell G, McCann J. A spina bifidás felnőttek orvosi kezelésének kérdései. Gyermek idegrendszer. 2000;16(4):222-227.
- 9.0 9.1 Campbell, SK, Linden, DW, Palisano RJ (2000). Fizikoterápia gyermekek számára (2. kiadás). Philadelphia, PA: W.B. Saunders.
- Bendt M, Gabrielsson H, Riedel D, Hagman G, Hultling C, Franzén E, Eriksson M, Seiger Å. Adults with spina bifida: Egy keresztmetszeti vizsgálat az egészségügyi problémákról és az életkörülményekről. Brain and Behavior. 2020 Aug;10(8):e01736.